Среди исследованных нами больных с различными клиническими проявлениями можно выделить отдельно группу пациентов с так называемыми «нормальными» желчными протоками. Ширина общего желчного протока у них не превышала 7 - 9 мм. Контрастная желчь поступала в двенадцатиперстную кишку свободно и спустя 60 - 80 минут после введения в протоках не определялась. Исследование двенадцатиперстной кишки также не выявляло изменений. Следовательно, ощущения больных обусловлены не дилятацией общего желчного протока, а иными причинами. При холедуоденографии у этих больных были обнаружены изменения в общем желчном протоке и в двенадцатиперстной кишке, позволившие установить хронический панкреатит, дискинезии желчных путей, стенозирующий папиллит, камни в дистальном отрезке общего желчного протока. Соотношения между шириной общего желчного протока и выявленными изменениями представлены в табл. 8.
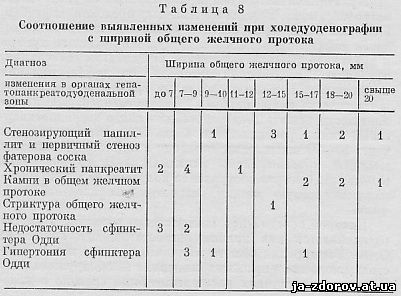
Из табл. 8 следует, что расширение общего желчного протока свыше 12 мм происходит при стенозирующем папиллите и камнях в общем желчном протоке. Как правило, мы не отмечали расширения при хроническом панкреатите, функциональных изменениях сфинктера Одди. Напротив, при хроническом панкреатите может наступить сужение панкреатической части общего желчного протока в результате его сдавления головкой поджелудочной железы. По нашему мнению, повышение давления в желчевыделительной системе после удаления желчного пузыря может вызвать расширение протоков, но их дилятация не достигает большой степени (свыше 12 мм), если сохранена функция сфинктера Одди или имеется его недостаточность, иными словами, если эвакуация желчи в двенадцатиперстную кишку не затруднена. Поэтому, как мы уже отмечали, при выявлении значительного расширения желчных протоков рентгенологическое исследование должно быть направлено на выявление его причин.
Изменения сфинктера Одди, как известно, могут носить функциональный характер и выражаться в его недостаточности или спазме. Применение фармакологических препаратов, используемых при холедуоденографии, дает возможность диагностировать эти функциональные изменения. Недостаточность сфинктера Одди рентгенологически проявляется быстрым поступлением контрастной желчи в двенадцатиперстную кишку, несмотря на введение морфина. Желчные протоки при этом не расширяются. У всех пяти больных этой группы ширина общего желчного протока не превышала 7 - 9 мм.
Мы не отметили определенной связи клинической картины этих больных с давностью холецистэктомии и шириной общего желчного протока. У одной больной удаление желчного пузыря было произведено год назад, а у остальных 2, 3 и 18 лет назад.
В сочетании с недостаточностью сфинктера Одди мы отмечали увеличение головки поджелудочной железы, обусловленное хроническим панкреатитом. Такие изменения имелись у трех пациентов.
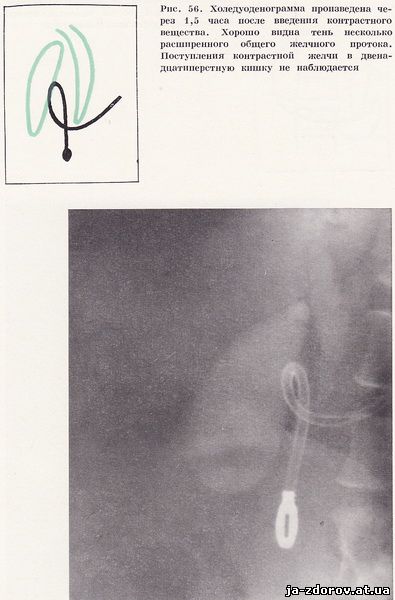
При спазме сфинктера Одди контрастная желчь долго задерживается в умеренно расширенных желчных протоках, эвакуация ее в двенадцатиперстную кишку замедлена (рис. 56). Введение атропина ускоряет процесс, при этом изменений в терминальном отрезке общего желчного протока и фатеровом соске выявить не удается.
Другой причиной расширения желчных протоков является стеноз фатерова соска, который может быть самостоятельным поражением желчевыделительной системы и обусловливать определенную клиническую картину у больных с постхолецистэктомическим синдромом.
Рентгенологические признаки стенозирующего папиллита, выявляемые при холедуоденографии, описаны выше. Приводим одно из наших наблюдений.
Больная 32 лет поступила в клинику для обследования. Больна с 1956 г., когда появились постоянные боли в правом подреберье. Диагноз: лямблиозный холецистит. Проводилось соответствующее лечение. В 1959 г. из-за приступообразных болей произведена холецистэктомия, однако облегчения не наступило. В 1964 г. выявлена язва луковицы. В последние два. года возникли боли опоясывающего характера, сопровождавшиеся кожным зудом, повышением температуры и рвотой, похуданием, слабостью. Анализ крови: эритроциты 3 700 000, гемоглобин 72 ед., цветной показатель 0,97, лейкоциты 7800, палочкоядерные 4, сегментно-ядерные 74, лимфоциты 16,5, моноциты 5,5, реакция оседания эритроцитов 8 мм в час. Билирубин 0,42 мг%, холестерин 220 мг%, общий белок 6,55 г% - фракции не изменены, амилаза 84 ед., трансаминаза в норме, диастаза 128 ед. Рентгенологическое исследование: легочные поля без очаговых и инфильтративных изменений. Сердце расположено. обычно, камеры не увеличены. Аорта без особенностей. Пищевод не изменен. В желудке натощак обнаружена жидкость, складки слизистой утолщены. Перистальтика и эвакуация не нарушены. Луковица деформирована, на рельефе выявляется язвенная ниша размером 3 мм. Прохождение бариевой взвеси по двенадцатиперстной кишке ускорено, выражены двигательные изменения.
Заключение: язва луковицы, дискинезия двенадцатиперстной кишки.
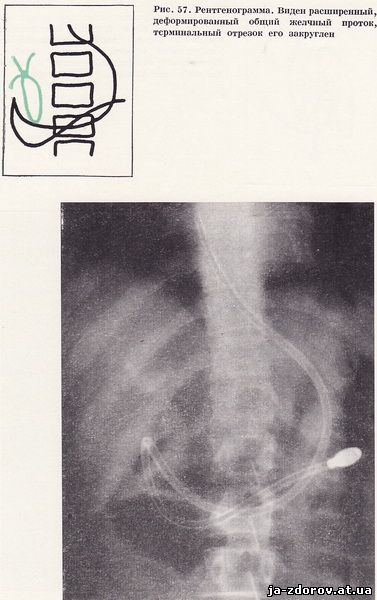
При повторном исследовании язвенной ниши в луковице не выявлено. Подтверждены явления дискинезии двенадцатиперстной кишки. В результате холедуоденографии выявлено расширение общего печеночного и желчного протоков (диаметр печеночного - 12 мм; желчного - 20 мм) в форме вытянутого боба (рис. 57). Терминальный отрезок закруглен. После введения атропина картина остается стабильной. Изменений в двенадцатиперстной кишке не наблюдается.
Наличие камней в общем желчном протоке приводит к его расширению и является наиболее частой причиной так называемого постхолецистэктомического синдрома. Расширение протоков наступает в основном в результате наличия камней в них [Шехтер и Попова (1964), Зарзар (1964), Топчиашвили (1965), Максумов и Агзамходжаев (1966), Ситенко с соавт. (1969) и др.]. Don, Campbell (1956) пишут, что в 76% случаев расширенных желчных протоков они обнаружили в них камни. Процент случаев обнаружения камней в протоках после холецистэктомии, по сведениям различных авторов, в среднем 10 - 15%. При внутривенной холеграфии В. С. Иоффе (1964), Э. И. Гальперин и И. М, Островская (1964), В. В. Виноградов и 3. А. Цхакая (1967), С. М. Курбангалеев и М. Б. Ралль (1967) и др. обнаружили камни в 15 - 25% случаев. На трудность выявления камней общего желчного протока обращает внимание 3. А. Топчиашвили (1965), который обнаружил камни у 77% больных с расширенным желчным протоком, а пальпаторно во время операции они определялись лишь у 31% больных. Наш опыт не дает нам основания присоединиться к мнению М. В. Лукина (1966), который допускает возможность нормальной ширины общего желчного протока при наличии в нем камней.
Как видно из табл. 8, во всех 5 случаях выявления камней общий желчный проток был значительно расширен (от 15 до 22 мм). Ниже приводим характерный случай.
Больной 49 лет поступил в институт с диагнозом: хронический гепатит, постхолецистэктомический синдром. Жалобы на боли в правом подреберье постоянного характера, рвоту, слабость. Болен с 1950 г. Периодические приступы болей с 1961 г. сопровождаются желтухой и рвотой. В 1966 г. произведены холецистэктомия и холедохотомия, при которой обнаружены камни в протоке. Через год снова появились приступы болей, сопровождавшиеся желтухой, снижение аппетита. При поступлении кожные покровы и видимые слизистые слабожелтушной окраски. Печень и селезенка не пальпируются. Анализ крови: эритроциты 4 600 000, гемоглобин 87 ед., цветной показатель 0,94, лейкоциты 6100, эозинофилы 4, палочкоядерные 1, сегментно-ядерные 47, лимфоциты 44, моноциты 4, реакция оседания эритроцитов 4 мм в час. Холестерин сыворотки крови 220 мг%, билирубин общий 1,57 мг% (прямой - следы), амилаза 102 ед., диастаза 64 ед., общий белок 7,95 г%. Рентгенологическое исследование: легочные поля без патологических теней. Сердце расположено обычно, увеличен левый желудочек, тень аорты усилена. Выявляется кардиальная грыжа пищеводного отверстия диафрагмы. Желудок развертывается с образованием небольшого перегиба, складки слизистой продольные, эластичные. Перистальтика и эвакуация не нарушены. Луковица повернута кзади, фиксирована. Прохождение контрастной массы по двенадцатиперстной кишке ускорено, отмечается спазм бульбодуоденального сфинктера.
Заключение: кардиальная грыжа пищеводного отверстия диафрагмы, перидуоденит, дискинезия двенадцатиперстной кишки.

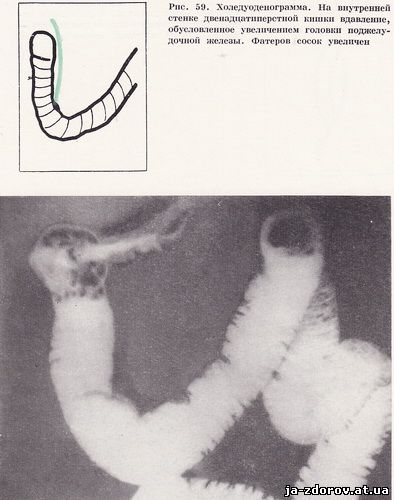
Произведена холедуоденография - на холеграммах отмечается значительное расширение желчных протоков. Ширина общего желчного протока достигает 17 мм. При томографии в дистальном отрезке общего желчного протока выявляются два дефекта наполнения, обусловленные конкрементами (рис. 58). Несмотря на введение атропина, тень общего желчного протока остается стабильной. На внутренней стенке нисходящей части и верхнем контуре нижней горизонтальной части двенадцатиперстной кишки выявляется вдавление, обусловленное увеличением головки поджелудочной железы. Область фатерова соска отечна (рис. 59).
Заключение: камни общего желчного протока, проявления стенозирующего папиллита и хронического панкреатита, отек фатерова соска.
Больной переведен в хирургическое отделение для оперативного лечения. При операции обнаружено много спаек между передней брюшной стенкой, желудком и нижней поверхностью печени. В расширенном желчном протоке пальпаторно определяется камень. Протоки расширены до 20 мм; определяется место, где находился камень в виде дивертикулоподобного расширения желчного протока. При холедохотомии извлечен камень трехгранной фасетчатой формы, который, по-видимому, и вызвал два дефекта наполнения при холеграфии.
Интраоперационная холеграфия: поступление контрастного вещества в двенадцатиперстную кишку замедлено, отмечается сужение и деформация терминального отрезка общего желчного протока, конкрементов не выявлено. Проведено бужирование фатерова соска. Головка поджелудочной железы увеличена, плотная на ощупь. При контрольной холеграфии через дренаж отмечается поступление контрастного вещества в двенадцатиперстную кишку.
Это наблюдение еще раз показывает ценность метода холедуоденографии с применением фармакологических препаратов и томографии. Мы хотим еще раз подчеркнуть, что томография должна быть неотъемлемой частью рентгенологического исследования желчных путей, особенно в случаях их расширения и слабой интенсивности изображения. Большой интерес, на наш взгляд, представляет следующий случай.
Больная 55 лет поступила в печеночное отделение Института гастроэнтерологии с диагнозом: хронический гепатит, хронический панкреатит. Жалобынаприступы болей в правом подреберье, сопровождающиеся желтухой, повышением температуры до 38', ознобом, иногда кожным зудом; кал обесцвечен, горечь во рту. Больна 20 лет; неоднократно лечилась в стационарах с диагнозом: хронический холангиогенный гепатит. В 1966 г. произведена холецистэктомия по поводу флегмонозного холецистита. Через год снова возобновились приступы болей, сопровождавшиеся желтухой.
При поступлении кожные покровы и слизистые желтушной окраски. Печень увеличена, плотная, безболезненная; селезенка не пальпируется.
Анализ крови: эритроциты 4 100 000, гемоглобин 80 ед., цветной показатель 0,97, лейкоциты 5000, эозинофилы 7, базофилы 1, сегментно-ядерные 40, лимфоциты 44, моноциты 8, реакция оседания эритроцитов 18 мм в час. Билирубин 0,86 мг% (прямой - следы), холестерин 286 мг%, щелочная фосфатаза 7,5 ед., общий белок 7,63 г%, диастаза 32 ед.
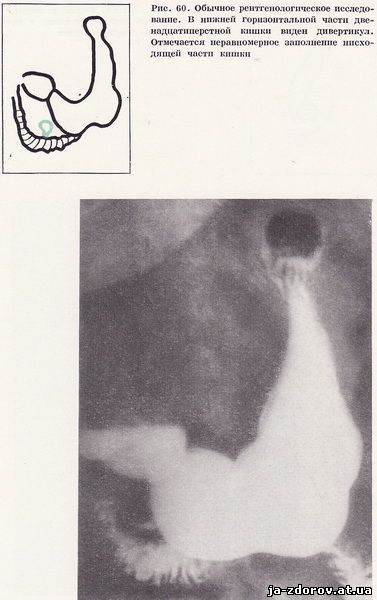
При рентгенологическом исследовании легочные поля без патологических теней. Сердце расположено обычно, увеличен левый желудочек, тень аорты усилена. Выявляется кардиальная грыжа пищеводного отверстия диафрагмы. Желудок обычных размеров, смещаем. Складки слизистой оболочки продольные, эластичные. Перистальтика и эвакуация не нарушены. Луковица повернута кзади, фиксирована, в ней стаз бариевой взвеси. Наблюдаются маятникообразные движения контрастной взвеси в нисходящей части двенадцатиперстной кишки. В нижней горизонтальной части кишки выявляется дивертикул диаметром 3 см, в нем задерживается бариевая взвесь, виден уровень жидкости. Через час в дивертикуле стаз контрастной массы остается (рис. 60).
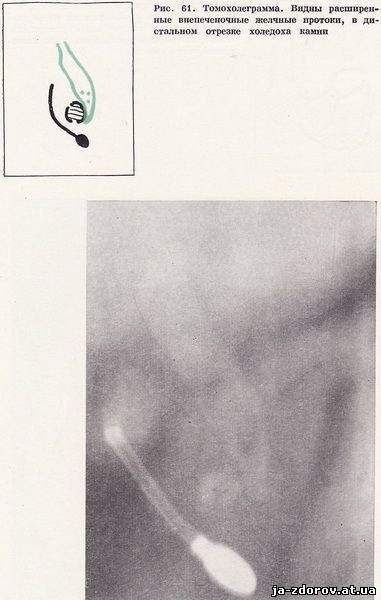
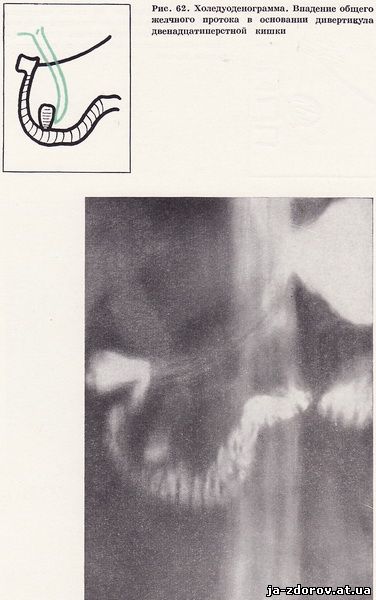
На холедуоденограммах видны расширенные внепеченочные желчные протоки. Ширина общего желчного протока достигает 20 - 22 мм. На томограммах в дистальном отрезке общего желчного протока выявлены конкременты (рис. 61). Общий желчный проток впадает в основание дивертикула двенадцатиперстной кишки; фатеров сосок располагается в нижней, горизонтальной части двенадцатиперстной кишки (рис. 62). На внутренней стенке нисходящей части кишки вдавление, обусловленное увеличением головки поджелудочной железы.
Заключение: камни желчного протока, впадение общего желчного протока в основание дивертикула двенадцатиперстной кишки, проявления хронического панкреатита.
Больная переведена в хирургическое отделение для оперативного лечения.
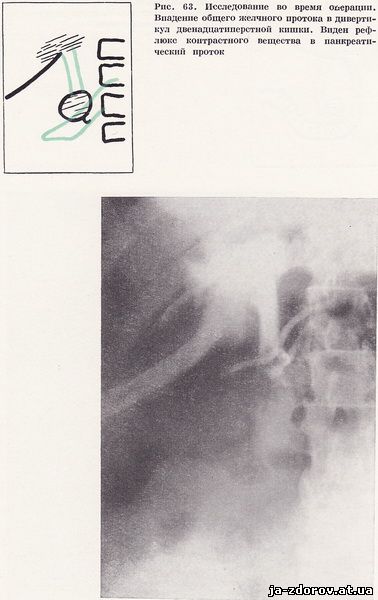
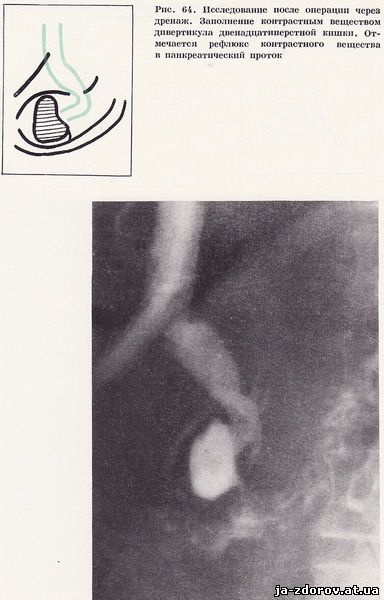
Во время операции обнаружен расширенный желчный проток, содержащий много конкрементов. Произведена холедохотомия: из протока удалено большое количество мягких холестериновых камней и замазкообразной желчи, Интраоперационная холангиография: ширина общего желчного протока 20 мм, поступление контрастного вещества в двенадцатиперстную кишку замедлено, отмечается рефлюкс контрастного вещества в панкреатический проток. После повторной ревизии общего желчного протока при холангиографии проходимость хорошая (рис. 63). В послеоперационном периоде проведена холангиография через дренаж - отмечено заполнение контрастным веществом дивертикула двенадцатиперстной кишки (рис. 64).
Это наблюдение дает возможность предположить, что у тех больных с дивертикулами двенадцатиперстной кишки, у которых бывают периодически желтухи, по-видимому, имеется подобное взаимоотношение устья общего желчного протока и дивертикула кишки. Очевидно, дивертикулит с периодическим отеком устья общего желчного протока и вызывает в этих случаях желтуху. Безусловно, у таких больных сочетанная холедуоденография должна быть обязательным диагностическим исследованием.
Органическим поражением, как мы отмечали, является отек фатерова соска. Эту патологию можно выявить и правильно диагностировать только при холедуоденографии. Преимущественно при камнях в общем желчном протоке (особенно при камне, как бы вколоченном в ампулу фатерова соска) и частично при хроническом панкреатите развивается отек стенки двенадцатиперстной кишки, который имеет определенную рентгенологическую картину. Есть основание говорить именно об отеке, потому что мы наблюдали уменьшение этого утолщения стенки двенадцатиперстной кишки. При рентгенологическом исследовании вокруг места впадения общего желчного протока в двенадцатиперстную кишку, т. е, в области фатерова соска, определяется утолщение стенки при заполнении просвета кишки бариевой взвесью в условиях искусственной гипотонии, образующее четкий дефект наполнения полукруглой формы.
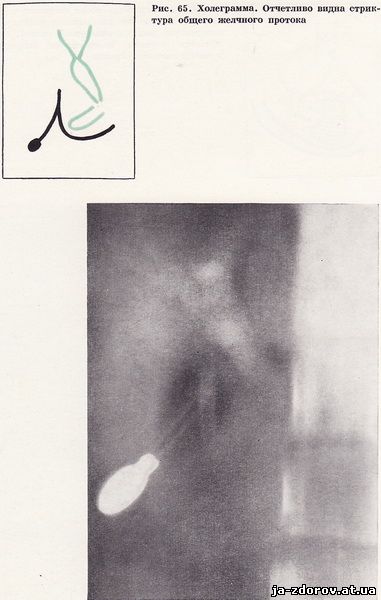
Наконец, причиной расширения протоков могут быть их стриктуры, которые, препятствуя оттоку желчи на разных участках желчных протоков, вызывают их неравномерное расширение. На холеграмме (рис. 65) отчетливо видно, что ширина общего желчного протока значительно меньше общего печеночного, а на томограммах удается установить место сужения на уровне впадения пузырного протока, вызванное стриктурой.
Таким образом, нами установлено, что у всех больных, перенесших холецистэктомию, значительное (свыше 12 мм) расширение внепеченочных желчных протоков вызывали камни и стриктура общего желчного протока, дискинезия сфинктера Одди и стенозирующий папиллит. Именно этими патологическими состояниями и следует объяснять клинику постхолецистэктомического синдрома у таких больных.
Значительное место в клинике постхолецистэктомических проявлений занимает хронический панкреатит. Диагностика его, в том числе и рентгенологическая, представляет определенные трудности. У всех больных после удаления желчного пузыря через небольшой промежуток времени снова возобновлялись боли в эпигастрии и правом подреберье с-иррадиацией в спину, слабость. При внутривенной холеграфии у этих пациентов общий желчный проток оставался нерасширенным, начальное поступление контрастной желчи в двенадцатиперстную кишку проходило в нормальные сроки, картина постхолецистэктомического синдрома объяснялась хроническим панкреатитом. Заболевание поджелудочной железы, возникшее еще до операции, проявилось особенно после холецистэктомии (Руфанов, 1925; Лепорский, 1951; Караванов, Спектор, 1960; Лидский, 1963; Тальман, 1963; Гальперин, 1966; Виноградов, 1967, и др.). Как образно отметил И. М. Тальман, когда поражение поджелудочной железы достигает значительной степени, то панкреатит «отрывается от вызвавшего его холецистита и становится самостоятельным заболеванием».
По данным Л. П. Волковой (1965), уплотнение головки поджелудочной железы при операциях на желчевыделительной системе встречается в среднем в 13,2% случаев и даже у 26,8% оперированных больных.
Необходимость изучения изменений желчных протоков и поджелудочной железы объясняется еще и тем, что после удаления желчного пузыря процент неудовлетворительных результатов еще довольно высок. Так, по данным Б. А. Ланда (1962), он составляет 19%, А. Т. Лидского (1965) - 18,4%, А. С. Зарзар и В. П. Семеняко (1965) - 18,5%. При этом они выделяют три группы причин: 1) предоперационные и операционные заблуждения, 2) хирургические ошибки, 3) иные заболевания, среди которых первое место занимает хронический панкреатит.
Поэтому понятна роль, которую приобретает холедуоденография в диагностике постхолецистэктомического синдрома, в частности в выявлении изменений головки поджелудочной железы.
При хроническом панкреатите на холедуоденограммах общий желчный проток представляется равномерно суженным на всем протяжении по сравнению с общим печеночным. Этот симптом обусловлен, по-видимому, увеличением и уплотнением головки поджелудочной железы, приводящими к сужению протока.
Среди исследованных нами больных с различными клиническими проявлениями можно выделить отдельно группу пациентов с так называемыми «нормальными» желчными протоками. У них ширина общего желчного протока не превышала 7 - 9 мм. Контрастная желчь поступала свободно в двенадцатиперстную кишку и спустя 60 - 80 минут после введения в протоках не определялась. Исследование кишки также не выявляло изменений.
У семи больных мы имели возможность сравнить ширину общего желчного протока до и после холецистэктомии. В этой группе больных у одних операция была произведена год назад, у других - два, три и более лет. Диаметр общего желчного протока практически не изменился у тех больных, у которых для оттока желчи не возникло никаких препятствий. У трех больных диаметр общего желчного протока увеличился на 4 - 5 мм. При холедуоденографии у двух из них были обнаружены камни в дистальном отрезке общего желчного протока, а у одной больной - явления стенозирующего папиллита.
Таким образом, можно сделать вывод, что давность холецистэктомии не влияет на состояние желчных протоков. Ведущую роль в их расширении играют вновь появившиеся или не распознанные до операции изменения в общем желчном протоке или фатеровом соске.
Безусловно, знание ширины желчных протоков до операции значительно облегчает правильную интерпретацию выявленных изменений после холецистэктомии. Наш опыт позволяет нам еще раз подчеркнуть, что значительное расширение желчных протоков (свыше 12 мм), даже и без знания их дооперационного размера, требует тщательного выяснения причин. Мы считаем, что в подавляющем большинстве случаев это зависит от нарушения оттока желчи в двенадцатиперстную кишку в результате различных препятствий на уровне терминального отрезка общего желчного протока или фатерова соска.
В настоящей работе мы не останавливаемся на целом ряде иных изменений органов гепатопанкреатодуоденальной зоны, например язвенных поражениях, опухоли и др., могущих иметь место у больных, перенесших холецистэктомию, так как они не связаны непосредственно с состоянием желчевыделительной системы и оперативным вмешательством. Мы также не останавливаемся на проблеме культи желчного пузыря. Само по себе существование культи желчного пузыря не является причиной каких бы то ни было клинических проявлений. Но, с другой стороны, патологические изменения в культе пузыря (воспалительные или камни) могут вызвать соответствующую клиническую картину.
Таким образом, наш опыт исследования больных после холецистэктомии позволяет нам сделать следующие выводы.
1. Рентгенологическое исследование больных после холецистэктомии должно быть направлено на исследование всех органов гепатопанкреатодуоденальной зоны. При исследовании желчевыделительной системы особое внимание следует уделить изучению терминального отрезка общего желчного протока и фатерова соска.
2. Рентгенологическое исследование таких больных должно быть направлено на выявление причин, вызвавших расширение внепеченочных желчных протоков; нельзя ограничиваться установлением факта их расширения.
3. Клиническую картину после холецистэктомии обусловливают не расширенные желчные протоки, а те патологические изменения, которые привели к их расширению. Это в первую очередь камни терминального отрезка общего желчного протока, органические изменения фатерова соска и хронический панкреатит.
4. Значительное расширение общего желчного протока (свыше 12 мм), как правило, наблюдается при камнях в дистальной части протока и стенозирующем папиллите.
5. Основной методикой рентгенологического исследования больных после холецистэктомии должна быть холедуоденография, включающая фармакологические тесты и томографию.















