Наиболее частой формой поражения клапанного аппарата сердца являются приобретенные пороки сердца ревматической этиологии: митральный, аортальный, сочетанные пороки.
Представленный автором в этой части материал по заболеваниям сердца и крупных сосудов основан на собственных наблюдениях более чем за 2000 больных и на литературных данных.
Митральный стеноз. Из приобретенных пороков сердца митральный стеноз встречается в рентгенологической практике чаще других. По литературным данным, изолированный, «чистый» митральный стеноз наблюдается почти в 1/3 случаев повреждения митрального клапана, в остальных случаях - в комбинации с митральной недостаточностью при преобладании митрального стеноза (В. Х. Василенко, 1962).
Известно, что площадь левого венозного отверстия в норме бывает от 4 до 6 см². Сужение его у больных митральным стенозом до 2 - 2,5 см² обычно не вызывает нарушения кровообращения. Дальнейшее сужение атрио-вентрикулярного отверстия затрудняет прохождение крови из левого предсердия в левый желудочек, отчего повышается давление в левом предсердии, венах и капиллярах малого круга кровообращения, что ведет к расширению их, увеличению правого желудочка, позднее - правого предсердия, изменяющих форму и положение сердца.
Под нашим наблюдением находилось 300 больных с митральным стенозом, которым была проведена митральная комиссуротомия.
Больные предъявляют жалобы на одышку, сердцебиение, боли в области сердца, общую слабость, иногда кровохарканье, тяжесть в правом подреберье и др. При аускультации у верхушки сердца выслушивается диастолический шум, обычно занимающий всю диастолу. Иногда этот шум выслушивается в начале диастолы (протодиастолический), иногда в конце ее (пресистолический). Отмечается 1-й хлопающий тон и акцент 2-го тона над легочной артерией.
Рентгеноморфологические критерии. Форма и положение сердца. Митральный стеноз характеризуется митральной формой или конфигурацией сердца, которая наблюдается у 91,1% больных. Она обусловлена специфическими признаками, а именно: исчезновением талии сердца вследствие удлинения и проступания второй и третьей дуги влево, уменьшением атриовазального угла между ними и высоким его положением справа, проступанием второй дуги правого контура сердца. Вначале наблюдается небольшое увеличение размеров сердца в вертикальном, позднее - в поперечном направлении.
Рентгенометрические критерии. Поперечник сердца и легочно-сердечный коэффициент при митральном стенозе может быть в пределах нормы. Объясняется это увеличением левого предсердия и путей оттока правого желудочка, высоко расположенных в сердечном силуэте. Следует подчеркнуть, что измерение поперечника сердца и определение легочно-сердечного коэффициента имеет сугубо ориентировочное значение. Убедительное диагностическое значение имеют данные объема сердца.
Изучение объема сердца у больных с митральным стенозом производилось нами по рентгенокимограммам в прямой проекции по изложенной выше методике с применением таблиц определения объема сердца (И. Л. Арабей, 1960).
Сопоставление полученного объема сердца с нормативами, предложенными И. Х. Рабкиным и соавт. (1975), показало, что объем сердца у обследованных больных колебался от 472 до 1880 мл. В пределах нормы он был выявлен в 3% случаев; 1 степени увеличения - в 20%; 2 степени увеличения - в 13%; 3 степени увеличения - в 64%. Увеличение объема происходило за счет левого предсердия и правого желудочка.
Необходимо отметить, что в некоторых случаях, несмотря на наличие клинических данных, свидетельствующих о митральном стенозе, рентгенологически увеличения левого предсердия не определялось. Это бывает при спаечных процессах с окружающими органами и при склеротических изменениях; в редких случаях наблюдается атипичное отклонение пищевода, описаны единичные случаи «соскальзывания» пищевода с задней поверхности левого предсердия вправо. Также уместно упомянуть о практически важном симптоме М. А. Иваницкой, заключающемся в том, что при митральном стенозе круги малого радиуса, вмещаясь в изгиб дуги на переднем контуре пищевода, вписываются в тень сердца.
Считается, что при выраженном митральном стенозе или его преобладании левый желудочек не увеличен. С учетом признаков, основанных на учении о путях кровотока и других, мы нашли увеличенным левый желудочек у наших больных в 33,3%. И. Х. Рабкин также отмечал увеличение левого желудочка в 22,8% случаев при «чистом» митральном стенозе; при комбинированном митральном пороке этот процент еще больше возрастает. Это изменение было обусловлено наличием, кроме стеноза, еще и недостаточности митрального клапана, а в некоторых случаях - поражением миокарда ревматическим процессом (что впоследствии подтверждалось при операциях).
Нередко дуга левого желудочка кажется уменьшенной вследствие увеличения третьей дуги, а верхушка левого желудочка приподнимается над диафрагмой. Вызвано это смещением левого желудочка влево и вверх, увеличением правого желудочка.
Аорта у больных митральным стенозом гипоплазирована. Дуга ее слева уплощена. Ширина аорты не увеличена, даже уменьшена, в связи с малым поступлением крови из левого желудочка.
Из показателей, характеризующих уровень давления в системе легочной артерии, увеличение коэффициента Мура у больных митральным стенозом составляло от 31 до 50%, в отдельных случаях выше; увеличение промежуточной артерии - от 1,7 до 3,0 см; увеличение артериально-бронхиального коэффициента - от 1,3 до 2,2; увеличение венозного коэффициента приближалось к единице.
Рентгенофункциональные критерии. Наряду с количественными и качественными изменениями сердца и сосудов, существенное значение при изучении митрального стеноза имеют функциональные признаки, характеризующие состояние мышцы сердца и гемодинамики, на что еще в 30-е годы указывали Б. М. Кудиш, С. А. Рейнберг, Е. А. Смирнов-Каменский. Эти признаки выявляются рентгеноскопией, рентгенокимографией, электрокимографией, рентгенокинематографией и др.
При рентгеноскопии сокращения левого предсердия почти не улавливаются. На рентгенокимограмме в прямой проекции амплитуда предсердных зубцов у наших больных, как правило, была небольшой; в первом косом положении при контрастировании пищевода амплитуда зубцов доходила до 1 - 2 мм, иногда они отсутствовали. По форме они были с двумя или тремя вершинками, одинаковыми по высоте. Иногда в полосах рентгенокимограммы на контрастированном пищеводе образуются зубцы с отдельными сегментами, создающие подобие «лестницы». Это происходит в результате затрудненного опорожнения пищевода и одновременно ускоренного смещения его левым предсердием во время диастолы и систолы.
Амплитуда сокращения левого желудочка и пульсаций аорты у наших больных при рентгенокимографии в прямой и второй косой проекциях была уменьшенной в 89,6%, в 10,4% - увеличенной ввиду сопутствовавшей стенозу митральной недостаточности. Следует отметить, что амплитуда пульсации аорты у большинства больных меньше таковой легочной артерии, что является важным дифференциальным признаком.
На электрокимограмме, записанной с ушка левого предсердия, у больных митральным стенозом отмечается одна глубокая впадина и одна широкая волна, что придает электрокимограмме П-образную форму (рис. 44). Нисходящее колено впадины образуется за счет пресистолы, протосистолы, изометрического сокращения и фазы быстрого изгнания крови.
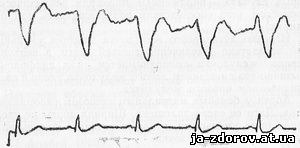
Рис. 44. Электрокимограмма больного митральным стенозом, зарегистрированная с ушка левого предсердия. П-образная кривая.
Рентгеногемодинамические критерии. При митральном стенозе нарушение легочной гемодинамики проявляется в форме венозного застоя или в форме легочной артериальной гипертензии.
У наших больных венозный застой наблюдался в 65,7% случаев. Рентгенологически отмечалось расширение, насыщенность и усиление теней сосудов, преимущественно вен, лучше выраженных в верхних отделах легких и доходящих до периферии. Отмечалось диффузное или в виде очаговых теней понижение прозрачности легочных полей. Объясняется это нарушением проницаемости стенок сосудов и пропотеванием жидкости в альвеолы и в лимфатические ходы, окружающие сосуды и бронхи, а также развитием индуративных изменений в легочной ткани (Г. И. Вайнштейн, 1953). Тени корней легких расширены, усилены, гомогенизированы и деформированы, очертания их теряются; в верхней и нижней части корней расширены крупные венозные стволы. Средняя часть корня, образованная легочной артерией, не расширена (рис. 45). Лимфоузлы, находящиеся в области корней, иногда придают их контуру полициклические очертания.
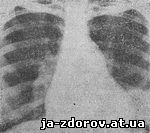
Рис. 45. Рентгенограмма больной митральным стенозом в прямой проекции. Венозный застой в легких. Перегородочные линии справа, снизу.
Одним из существенных рентгенологических признаков нарушения лимфообращения в легких при венозном застое являются перегородочные или горизонтальные линии, так называемые Б-линии Керли. На рентгенограмме в прямой проекции они выглядят четкими линейными тенями, длиной от 5 до 30 мм и шириной до 2 мм и имеют горизонтальное направление. Располагаются они преимущественно в нижних латерных отделах легких, главным образом, над костно-диафрагмальными синусами, чаще всего справа. Своим латеральным, слегка расширенным концом линии Керли соприкасаются с висцеральной плеврой, в средней части они уже, а противоположный их конец также расширен. Расстояние между этими линиями обычно около 1 см, количество от 2 до 15. Перегородочные линии у главной междолевой щели и у диафрагмальной плевры наблюдаются также во втором косом положении. Здесь они идут перпендикулярно к диафрагме. В прикорневых зонах, преимущественно справа, отмечаются линии, напоминающие междолевые утолщения, длиной до 1 см, названные Керли А-линиями. Перегородочные линии необходимо дифференцировать с тенями артериальных сосудов и небольшими участками ателектазов. Тени артерий к периферии конически суживаются и ветвятся, тогда как перегородочные линии к периферии расширяются и не ветвятся. От ателектазов перегородочные линии отличаются ясными очертаниями и правильным расположением. Для получения отображения перегородочных линий рентгенограммы рекомендуется делать с короткой экспозицией, а в необходимых случаях - прицельные снимки.
У наших больных перегородочные линии наблюдались в 21,5%. По данным других авторов, они встречаются в 21,3 - 39%.
Анатомическим субстратом перегородочных линий являются отечные междольковые перегородки - следствие пропотевания тканевой жидкости в интерстициальную ткань. Таким образом, перегородочные линии могут служить ранним признаком возможного наступления отека легких. Альвеолярный отек легких развивается в случаях, когда в сосудах легких капиллярное гидростатическое давление больше онкотического. Капиллярное же давление повышается тогда, когда в капиллярах скапливается много крови, а отток из них затруднен. Керли считал ранним признаком венозного застоя в малом круге кровообращения расширение вен в верхних отделах легких. Различать тени артерий и вен можно по ряду признаков: диаметр венозных стволов больше, чем артериальных, вены проходят кнаружи от артерий, венозные стволы дают лишь одну бифуркацию, артерии на протяжении конически суживаются, тогда как диаметр вен на протяжении не изменяется или даже увеличивается. В дальнейшем к расширению вен в верхних отделах легких часто присоединяется сужение венозных стволов в нижних отделах (И. Х. Рабкин и др.). Кроме перегородочных линий, у больных с митральным стенозом на внутренней поверхности ребер встречаются так называемые плевральные линии. Полагают, что они происходят от субплеврального лимфатического застоя - в результате затруднения оттока крови и лимфы при сдавлении лимфатических путей и вен левым предсердием или заращения плевральной полости. В качестве раннего признака венозного застоя В. А. Фанарджян указал на интерлобарные тени, имеющие то же происхождение, что и плевральные линии, но расположенные между долями легкого. Плевральные линии у наших больных были выявлены в 19,6%, а интерлобарные тени в 33,3%, что соответствует литературным данным.
При повышенном лимфостазе у больных митральным стенозом часто происходит усиление ретроградного тока тканевой жидкости в полость плевры с образованием небольших выпотов. Они располагаются в виде плаца вокруг легкого. При обычной рентгенографии и классической латерографии (при положении больного на боку и горизонтальном ходе рентгеновского луча) они не выявляются. В. С. Никольский (1970) предложил производить латеротелерентгенограммы с фокусным расстоянием 200 см после окончания глубокого вдоха больного. В результате применения этой методики у 46,5% больных с приобретенными пороками сердца были выявлены минимальные выпоты сердечного происхождения, которые другими методами не обнаруживались. Из этого следует, что плевральные линии могут выявляться у многих больных с пороками сердца ревматической этиологии.
Рентгенологические признаки перегородочных и плевральных линий можно рассматривать в качестве гемодинамических показателей для оценки эффективности лечения, в том числе митральной комиссуротомии. Если после окончания лечения линии сохраняются, то это указывает на развитие соединительной ткани в междольковых перегородках в результате длительного интерстициального отека.
У наших больных с венозным застоем, как правило, отмечалось в большей или меньшей степени расширение легочной артерии. На рентгенограммах в прямой проекции наблюдалось проступание ее влево.
Прежде чем рассмотреть рентгенологические признаки легочной артериальной гипертензии, коротко остановимся на ее рефлекторных механизмах. При легочной артериальной гипертензии повышается давление в левом предсердии и в легочных венах, что по мнению Ф. Я. Китаева (1931), влияет на рефлексогенные зоны, заложенные в их стенках. В результате этого возникает рефлекторный спазм мелких артерий и артериол, что предохраняет капиллярную сеть от отека и уменьшает поступление крови в венозную систему и в левое предсердие. Этот приспособительный механизм принято называть «легочным барьером». Чем меньше «легочный барьер», тем более выражены застойные явления в легких. Рефлекторный спазм артериол приводит к повышению давления в легочной артерии и к увеличению работы правого желудочка. По В. В. Парину, это сопровождается увеличением массы крови в печени и селезенке. Гипотетические положения, высказанные Ф. Я. Китаевым, позднее получили подтверждение благодаря применению зондирования сердца. Наряду со спазмом артериол, при легочной артериальной гипертензии наблюдается рефлекторный спазм легочных вен и венул. К этому выводу автор пришел на основании зондирования сердца и сопоставления полученных данных с величиной тонуса легочных вен при томографическом исследовании. По мнению автора, увеличение тонуса вен является компенсаторным фактором так же, как и спазм артериол.
У наших больных легочная артериальная гипертензия наблюдалась в 34,3%. Рентгенологические ее признаки вытекают из нарушения кровотока в малом круге кровообращения и существенно отличаются от признаков венозного застоя (рис. 46, 47). Основным рентгенологическим признаком легочной артериальной гипертензии является расширение общего ствола легочных артерий и их ветвей. Степень расширения их зависит от выраженности «легочного барьера» и соответствует степени гипертензии. Ширина легочного ствола выражается коэффициентом Мура. Признаком расширения левой легочной артерии является увеличение круглой тени ее в первом переднем косом положении при ортогональном направлении рентгеновского луча. На рентгенограмме можно также установить ширину промежуточной правой легочной артерии. Корни легких при легочной артериальной гипертензии сохраняют структурность и ясные очертания, иногда они усилены и расширены. В прикорневых, а иногда в средних зонах артерии расширены и извилисты. Часто можно заметить как бы внезапный обрыв артерий - «ампутацию», что объясняется расширением артерий выше места рефлекторного спазма. В нижних легочных полях артериальные сосуды выглядят узкими, вытянутыми. Легочные вены сужены, больше в нижних отделах. В отличие от венозного застоя при легочной артериальной гипертензии сосудистый рисунок, преимущественно артериальный, отчетливо виден на прозрачном фоне легочных полей, в периферических отделах сосудистый рисунок не виден.
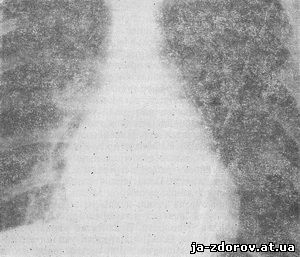
Рис. 46. Рентгенограмма больной митральным стенозом в прямой проекции до операции. Артериальная гипертензия в легких. В прикорневых зонах «ампутация» крупных артериальных стволов.
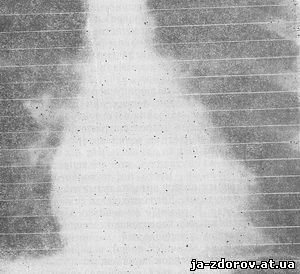
Рис. 47. Рентгенокимограмма той же больной в прямой проекции до операции. Небольшая амплитуда зубцов левого желудочка и аорты.
Кроме описанных двух основных типов нарушения легочной гемодинамики. И. Х. Рабкин выделяет еще 3 типа застоя: смешанный, периферический и капиллярный. Смешанный тип застоя характеризуется одновременным развитием в одинаковой степени обеих основных форм - венозного застоя и легочной артериальной гипертензии. Рентгенологически отмечается обилие легочного сосудистого рисунка (артериального и венозного), доходящего до периферии. Периферический тип застоя характеризуется преимущественно венозным застоем. На рентгенограмме отмечается густая сеть расширенных сосудов в периферических отделах легких. Корни легких обычные. Капиллярный тип застоя выражается общим понижением прозрачности легочных полей, на фоне которой отмечается петлистый сосудистый рисунок. Корни легких уплотнены, расплывчаты, расширены, гомогенизированы за счет артериальных венозных и лимфатических сосудов и набухания лимфатических узлов. Смешанный, периферический и капиллярный тип застоя имел место у 3% наших больных.
Кроме перечисленных гемодинамических признаков митрального стеноза, определяемых на рентгенограммах, определялись гемодинамические показатели в большом круге кровообращения; ударный и минутный объем крови в миллилитрах, коэффициент сокращения сердца.
Ударный объем крови у больных митральным стенозом колебался от 30 до 80 мл. У 93% больных наблюдалось отклонение ударного объема в сторону сниженных величин, у отдельных тяжелых больных он был ниже 30 мл; у остальных - в пределах нормы (от 60 до 70 мл), в отдельных случаях - выше. Показатели ударного объема крови зависели от состояния миокарда, его сократительной функции и энергетических ресурсов, а также от состояния коронарного кровообращения.
Пульс у 55% больных был в пределах нормы, у остальных - выше 80 ударов в минуту.
Минутный объем крови колебался от 2000 до 6000 мл, в отдельных случаях - выше. Увеличенным минутный объем был у 37,2% больных. У остальных же 62,8% больных он был сниженным. Данные минутного объема зависели от состояния миокарда, степени выраженности стеноза и гипертензии, ударного объема крови, пульса и др.
Коэффициент сокращения у 28,4% больных был в пределах нормы (от 7 до 13,5), 1 степени увеличения (от 13,6 до 20,0) - у 38,3%; 2 степени от 20 до 25,0) - у 24,4%; 3 степени (выше 25,0) - у 8,9%.
При длительном нарушении кровообращения в малом круге у части больных митральным стенозом возникает гемосидероз легких (см. рис. 50), также являющийся признаком легочной гипертензии. Гемосидероз развивается вследствие повышения давления в легочной артерии и повреждения стенок сосудов, возможно, ревматическим васкулитом, с выхождением эритроцитов в интерстициальное пространство, где после биологических преобразований возникают скопления гемосидерина.
Рентгенологически гемосидероз наблюдается в виде равномерного мелкоочагового затемнения на фоне мелкосетчатого интерстициального рисунка, сосудистый же рисунок плохо различим. Иногда очаги гемосидероза гуще расположены в прикорневых зонах, корни легких расширены, более интенсивны, контуры их четкие иногда размытые. Среди наших больных митральным стенозом гемосидероз легких имел место в 10,1% случаев.
Сравнительно редко при митральном стенозе в легких обнаруживаются множественные очаги обызвествления и окостенения напоминающие туберкулезные кальцинаты. Они также являются проявлением хронического расстройства легочного кровообращения и легочной гипертензии. На рентгенограмме видны округлой форы очаги величиной от 1 до 10 мм. Располагаются они в прикорневых зонах, в нижних и верхних отделах легких. Очаги обызвествления и окостенения выявлены у 4,3% наших больных.
Кальцинация клапанов сердца обычно бывает результатом ревматического поражения створок. У наших больных при рентгеноскопии обызвествления митрального клапана были выявлены в 21% случаев. Своевременная их диагностика существенно важна при решении вопроса о показаниях к операции и о плане самой операции.
Рентгенологический метод исследования до настоящего времени является единственным для выявления клапанных обызвествлений. В практической работе рентгенологи обычно определяют уже массивные обызвествления, их можно видеть в прямой проекции, но лучше они видны во втором косом положении. В этом положении митральный клапан располагается в задней трети сердца, где можно заметить «танцующие» тени обызвествлений крапчатого вида. Мелкие кальцинаты выявляются методом рентгенокинематографии.















