Холедуоденография позволяет установить причину деформации двенадцатиперстной кишки. Это важно потому, что в результате воспалительных, спастических или язвенных изменений двенадцатиперстной кишки клинический симптомокомплекс бывает сходен с картиной поражения желчных путей и желчного пузыря, и наоборот. Известно, например, что приступы желчной колики наблюдаются иногда при язвах двенадцатиперстной кишки (Сальман, 1967). Деформации луковицы, принятые за язвенные, могут быть результатом спаечного процесса двенадцатиперстной кишки с желчным пузырем. В таких случаях рентгенодиагностика основывается на косвенных признаках. Еще раз подчеркиваем: холедуоденография облегчает дифференциальную диагностику при различных деформациях луковицы. Приводим одно из наших наблюдений.
Больная 55 лет поступила в клинику с диагнозом: язвенная болезнь двенадцатиперстной кишки. Больна 10 лет, после обнаружения «ниши» проводилось соответствующее лечение. Жалобы на боли в эпигастральной области; тошноту, изжогу. Эти явления усиливаются после приема жирной пищи.
Анализ крови: эритроциты 3 600 000, гемоглобин 70 ед., цветной показатель 0,97, лейкоциты 5100, эозинофилы 1, палочкоядерные 1, сегментно-ядерные 59, лимфоциты 30, моноциты 9, реакция оседания эритроцитов 9 мм в час. Общий белок 7,85 г%, билирубин 0,84 мг%, холестерин 273 мг%, амилаза 50 ед., диастаза 32 ед.
Результаты рентгенологического исследования: легочные поля без очаговых и инфильтративных изменений, сердце увеличено за счет левого желудочка, аорта развернута, тень ее усилена. Пищевод свободно проходим, контуры четкие, эластичные. Желудок обычных размеров, складки слизистой утолщены. Перистальтика и эвакуация не нарушены. Луковица небольших размеров, на задней стенке ее определяется небольшая конической формы язвенная ниша.

При холецистографии с билитрастом выявляется деформация желчного пузыря, смещаемость ограничена, после приема желтков сокращение недостаточное. Больной проведена холедуоденография: на холедуоденограммах выявляются неизмененные желчные протоки, ширина общего желчного протока не превышает 6 - 7 мм. Желчный пузырь небольших размеров деформирован в верхней части и состоит как бы из двух полостей. Введение морфина на размер пузыря не повлияло. Смещаемость желчного пузыря ограничена. Конкрементов нет. Выявлены деформация верхнего изгиба двенадцатиперстной кишки и небольшая спайка между желчным пузырем и луковицей двенадцатиперстной кишки, которая имитировала язвенную нишу (рис. 48). На внутренней стенке нисходящей части кишки вдавление, обусловленное увеличением головки поджелудочной железы.
Заключение: деформация желчного пузыря, перихолецистит, перидуоденит,, проявления хронического панкреатита.
Больная лечилась по поводу язвы луковицы без особого эффекта, так как деформация луковицы была обусловлена перихолециститом, а клиническая картина - хроническим холециститом и панкреатитом.
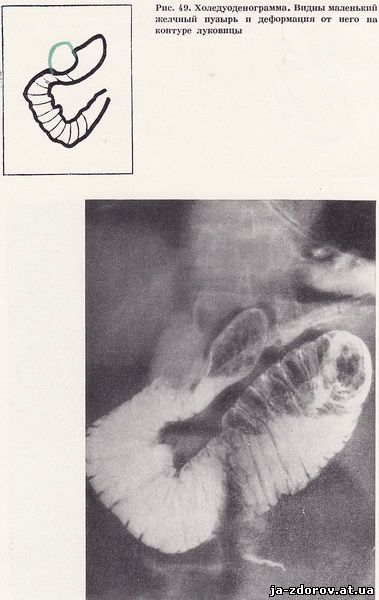
В отдельных случаях дно желчного пузыря тесно соприкасается с луковицей двенадцатиперстной кишки, вызывая ее выраженную деформацию. Как правило, это происходит при маленьком гипертоничном желчном пузыре, расположенном медиально, или при косом направлении оси луковицы. В таких случаях деформация луковицы может быть ошибочно расценена как рубцово-язвенная. Так, в одном из наших наблюдений только холедуоденография позволила дифференцировать перихолецистит от язвы луковицы. При рентгенологическом исследовании, при пальпации и компрессии на малой кривизне луковицы определялся большой кругловатый дефект, но вместе с тем не было признаков язвенной ниши. Было высказано предположение о перихолецистите и спайках луковицы с желчным пузырем. При холедуоденографии выявлен небольшой желчный пузырь, плотно прилегающий к луковице двенадцатиперстной кишки и вызывающий ее деформацию (рис. 49).
Из описанного наблюдения следует, что маленький гипертоничный желчный пузырь, своим дном тесно прилегая к луковице, вызывает псевдоязвенную ее деформацию. Другой причиной, приводящей к изменениям стенки двенадцатиперстной кишки, являются перидуодениты в результате язвенной болезни, дуоденита, поражений поджелудочной железы. Рентгенологическая картина перидуоденита основывается на обнаружении косвенных признаков (Скуя, Толпежников, 1961; Фанарджян, 1964; Рабухина, Сальман, 1966, и др.). Перидуодениты сопровождаются исчезновением четкости контуров двенадцатиперстной кишки; ее зубчатость становится более выраженной. Эти изменения можно лучше изучить только при холедуоденографии.
Определенное место в патологии гепатопанкреатодуоденальной системы занимают дивертикулы двенадцатиперстной кишки, особенно на внутренней стенке нисходящей части кишки. Кроме того, известно, что дивертикулы в этом случае могут быть причиной многих клинических симптомов, особенно при воспалительных процессах в них (Василенко и Васильева, 1966).
Большое клиническое значение они приобретают в тех случаях, когда общий желчный проток впадает в дивертикул двенадцатиперстной кишки или имеется тесная связь терминального отрезка общего желчного протока с дивертикулом.
Дивертикулы, расположенные в зоне фатерова соска, могут сдавливать общий желчный проток и проток поджелудочной железы, вызывая тем самым нарушение оттока желчи и панкреатического сока. Поэтому дивертикулы двенадцатиперстной кишки, особенно при воспалительном процессе и отеке слизистой в нем, могут быть причиной стаза в желчевыделительной системе, так как создают предрасположение к развитию воспалительных изменений в желчевыводящей системе и поджелудочной железе.
Длительная задержка содержимого в дивертикуле ведет к нарушению оттока желчи в двенадцатиперстную кишку. С другой стороны, в этих случаях может быть недостаточность сфинктера Одди, так как ампула фатерова соска располагается в стенке дивертикула, а не в нормальных анатомических условиях. Кроме того, недостаточность сфинктера Одди с рефлюксом в панкреатический проток и восходящей инфекцией может быть причиной развития хронического панкреатита. Безусловно, все эти факторы влияют на хирургическое лечение больных с панкреатодуоденальными заболеваниями. Поэтому выявление такой аномалии расположения очень важно: знание ее позволяет правильно оценить клиническую картину и при необходимости заранее составить план оперативного вмешательства.
В последние годы появилось много сообщений о впадении общего желчного протока в дивертикул двенадцатиперстной кишки (Вепринцев, 1960; Рабухина, Сальман, 1966; Земляной, 1970, и др.). В большинстве работ эти данные были получены при операционной или послеоперационной холангиографии через дренаж. Поэтому до последнего времени считалось, что впадение общего желчного протока в дивертикул двенадцатиперстной кишки можно выявить только при операционной холангиографии, и то очень редко. Впервые при внутривенной холеграфии без оперативного вмешательства атипичное впадение общего желчного протока в дивертикул двенадцатиперстной кишки было обнаружено в 1959 г.
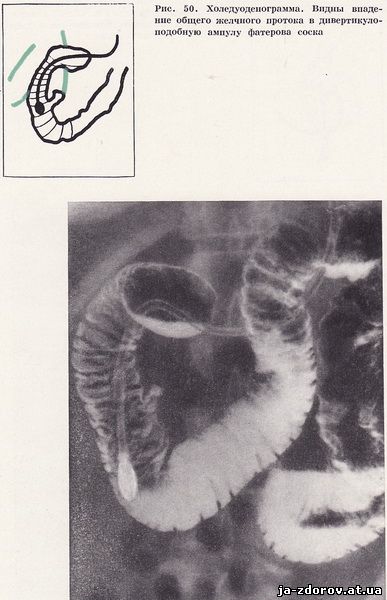
Заполнение дивертикула бариевой взвесью возможно и при обычном рентгенологическом исследовании, но наши наблюдения свидетельствуют, что чаще это удается сделать только с помощью дуоденографии. Заподозрить впадение общего желчного протока в дивертикул можно, если при обычном рентгенологическом исследовании в общем желчном протоке обнаруживается воздух в результате недостаточности сфинктера Одди. Однако в этом случае необходимо доказать, что общий желчный проток впадает именно в дивертикул, что возможно только при холедуоденографии. Кроме того, впадение общего желчного протока в дивертикул необходимо дифференцировать с ампулообразным выпячиванием фатерова соска (рис. 50).
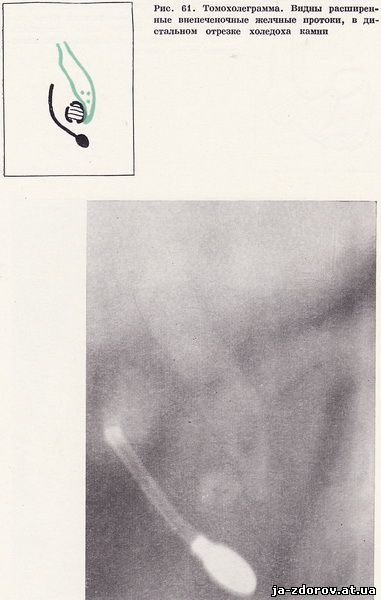
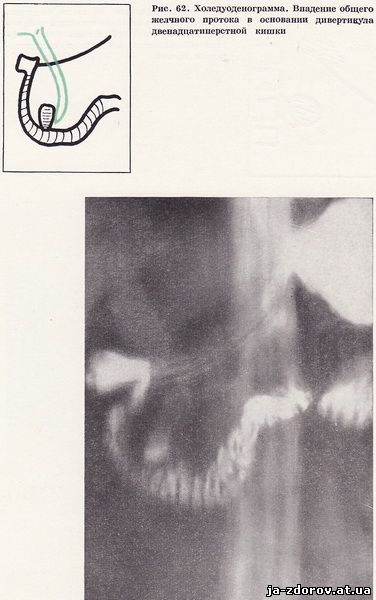
У одной больной нами выявлено впадение общего желчного протока в основание дивертикула, причем в терминальном отрезке общего желчного протока определялись конкременты (рис. 61, 62). Определенный интерес представляют дивертикулы, находящиеся в периампулярной зоне. Их возникновение объясняется слабостью мышечной стенки из-за прободения ее в этом месте общим желчным и панкреатическим протоками. Воспаление или изъязвление периампулярных дивертикулов может приводить к отеку и увеличению фатерова соска и стать причиной желтухи и хронического панкреатита.
В некоторых случаях дивертикулит может привести к стриктурам общего желчного протока и вызвать нарушения оттока желчи в двенадцатиперстную кишку. Иллюстрацией может быть следующее наше наблюдение.
Больная 44 лет поступила в клинику с диагнозом: хронический энтероколит. Больна 10 лет, с того времени, когда впервые появились боли в эпигастрии после приема пищи, особенно жирной. При обследовании изменений не находили. Жалобы на отрыжку, изжогу, тошноту, периодические боли в эпигастрии, неустойчивый стул. Анализ крови: эритроциты 3 700 000, гемоглобин 72 ед., цветной показатель 0,97, лейкоциты 8000, эозинофилы 1, палочкоядерные 4, сегментно-ядерные 58, лимфоциты 30, моноциты 7, реакция оседания эритроцитов 21 мм в час. Общий белок 6,98 г%, билирубин 0,56 мг%, холестерин 206 мг%, амилаза 60 ед. Рентгенологическое исследование: легочные поля без очаговых и инфильтративных изменений. Сердце расположено обычно, увеличен левый желудочек, пульсация учащена, возбуждена. Аорта удлинена. Пищевод не изменен. Желудок обычных размеров, смещаем. Складки слизистой не изменены. Перистальтика и эвакуация не нарушены. Луковица обычных размеров (в ней стаз бариевой взвеси). В области верхнего изгиба двенадцатиперстной кишки выявляется дивертикул до 2,5 см. В нем длительно задерживается контрастная масса. Остальные отделы двенадцатиперстной кишки не изменены.
Заключение: дивертикул двенадцатиперстной кишки.
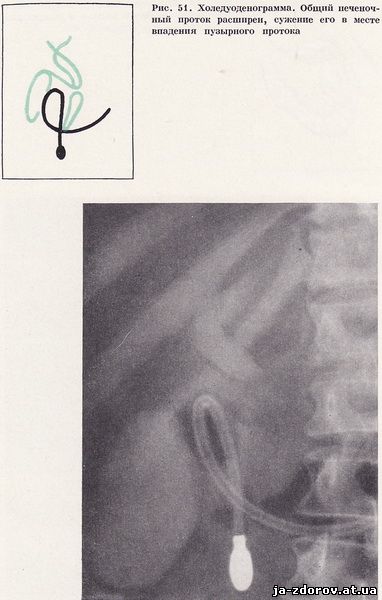
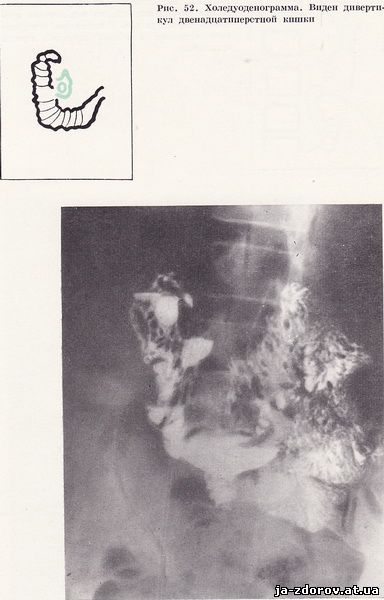
Больной проведена холедуоденография: отмечено значительное расширение общего печеночного протока; диаметр 15 мм. В месте впадения пузырного протока определяется сужение. Общий желчный проток не изменен (рис. 51). Желчный пузырь двуполостной, увеличен в размерах; на дне пузыря множественные мелкие конкременты. На заднемедиальной стенке у верхнего изгиба двенадцатиперстной кишки выявляется дивертикул диаметром 3 см. Складки слизистой в нем расширены, грубые, покрыты слизью (рис. 52). После внутривенного введения атропина общий печеночный проток остается расширенным и картина его стабильна.
Заключение: атоничный желчный пузырь с конкрементами. Стриктура печеночного протока. Дивертикул двенадцатиперстной кишки, признаки дивертикулита и перидивертикулита.
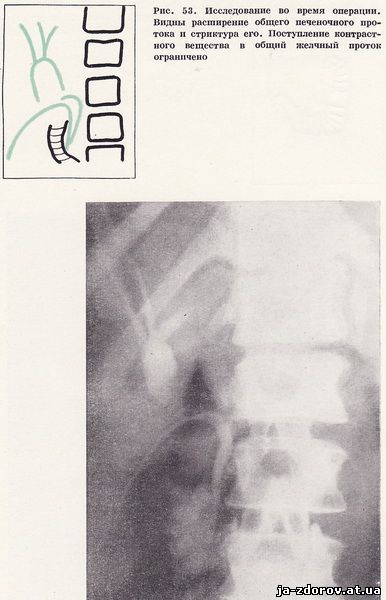
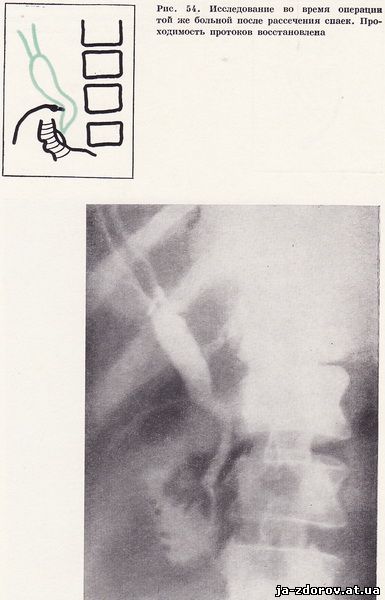
Больная переведена в хирургическое отделение. На операции обнаружен двуполостной желчный пузырь с конкрементами. При операционной холангиографии отмечено расширение общего печеночного протока и сужение его в области пузырного протока (рис. 53). В этой зоне много плоскостных сращений. После их рассечения снова произведена операционная холангиография, показавшая полную проходимость общего печеночного и общего желчного протоков (рис. 54). Послеоперационный период протекает гладко.
Таким образом, наш опыт позволяет сделать вывод, что холедуоденография должна быть основной методикой рентгенологического исследования для изучения анатомотопографических соотношений между органами гепатопанкреатодуоденальной зоны и выявления различных спаечных изменений этих органов. Только с помощью этой методики можно определить взаимоотношения между общим желчным протоком и дивертикулами двенадцатиперстной кишки, а также правильно диагностировать вызванные ими осложнения.
Далее пойдет речь о возможностях холедуоденографии в диагностике постхолецистэктомических изменений.
По современным данным, около 10 - 30% больных, перенесших удаление желчного пузыря по поводу желчнокаменной болезни, через различные сроки вновь обращаются к врачам с жалобами на боли в правом подреберье и эпигастральной области (Лидский, 1963; Тальман, 1963; Петров, Розанов, 1965; Виноградов, Гришкевич, 1965, и др). Обычно клиническую картину таких больных объединяют общим понятием постхолецистэктомического синдрома, хотя он не представляет собой единого понятия ни с точки зрения патофизиологии, ни с точки зрения зависимости от оперативного вмешательства и может быть обусловлен поражением любого из органов гепатопанкреатодуоденальной зоны.
Поэтому тактика рентгенологического исследования таких больных должна быть направлена на подробное исследование желудка, двенадцатиперстной кишки, поджелудочной железы и желчевыделительной системы. Основным методом исследования больных после удаления желчного пузыря остается изучение верхних отделов желудочно-кишечного тракта, внутривенная холеграфия, дополненная в отдельных случаях томографией и фармакологическим воздействием на сфинктер Одди (Шехтер, Попова, 1964; Гальперин, Островская, 1964; Нечай, Кишковский, 1969.
Однако даже такое исследование очень часто не дает возможности изучить состояние терминального отрезка общего желчного протока, фатерова соска, поджелудочной железы, которые играют основную роль в клинике постхолецистэктомического синдрома (Попов, 1964; Гальперин, 1967, и др.). Только холедуоденография дает возможность выявить органические и функциональные нарушения сфинктера Одди, дистального отрезка общего желчного протока и головки поджелудочной железы.
При рентгенологическом исследовании уделяется большое внимание изучению состояния общего желчного протока и в первую очередь его диаметра, так как расширение общего желчного протока является одним из признаков затруднения оттока желчи в двенадцатиперстную кишку. Однако до последнего времени вопрос о значении расширения желчных протоков в клинике постхолецистэктомического синдрома, несмотря на широкое обсуждение в литературе, не нашел еще признанного разрешения. Одни исследователи расценивают расширение протоков как физиологическую компенсацию их при повышении давления в желчной системе после удаления желчного пузыря (Лидский, 1963; Зарзар, 1964; Лукин, 1966, и др.). Другие считают расширение протоков патологическим состоянием и объясняют этим определенную клиническую картину у больных после холецистэктомии (Попов, 1964; Тарнопольская, Тужилин, 1964; Нечай, Кишковский, 1969, и др.).
П. Д. Тарнопольская и С. А. Тужилин считают, что после холецистэктомии происходит расширение общего желчного протока и развивается недостаточность сфинктера Одди, что и приводит к хроническому панкреатиту. Наконец, исследователи, имевшие возможность сравнить ширину протоков у одних и тех же больных до и после операции, убедительно показывают, что сама по себе холецистэктомия не вызывает расширения внепеченочных протоков (Максумов, Агзамходжаев, 1966; Баснер, 1967; Антонов, Ишутин, 1968, и др.). По их мнению, расширение желчных протоков происходит при нарушении оттока желчи в результате патологических изменений в дистальном отрезке общего желчного протока или фатеровом соске. Этим же они объясняют возникновение болей у пациентов, перенесших удаление желчного пузыря. Hloucal (1967), ссылаясь на других авторов, пишет, что в настоящее время существуют доказательства тому, что закон о компенсационном постхолецистэктомическом расширении общего желчного протока недействителен. Автор отмечает, что просвет общего желчного протока, который до операции имел нормальную ширину, не изменяется и после удаления желчного пузыря, а если все же после операции наблюдается расширение, то это доказывает существование препятствия для оттока желчи в виде камня, стеноза фатерова соска и т. п.
Feine (1955), Hornykiewitsch (1956) утверждают, что после холецистэктомии желчные протоки остаются нерасширенными и эвакуация сохраняется нормальной, если до операции протоки не были изменены. Таким образом, авторы делают вывод, что расширение общего желчного протока, выявляемое при рентгенологическом исследовании, свидетельствует не о возникновении новых патологических изменений после операции, а лишь об имевшихся изменениях до операции. Они подчеркивают, что оценку симптома расширения общего желчного протока нужно производить более критически, т. е. для правильной оценки ширины желчных протоков после холецистэктомии важно знать их размеры до операции.
Единого мнения о нормальной ширине общего желчного протока после операции холецистэктомии нет. Л. Д. Линденбратен считает нормальным диаметр до 6 - 7 мм. Аналогичные данные приводят Е. М. Каган (1961), М. В. Лукин (1966). Напротив, М. И. Антонов и В. Д. Ишутин (1968) считают 10 мм нормальной шириной протока. Hornykiewitsch (1956) приводит ряд градаций и предлагает делить протоки на нормальные с шириной до 6 мм, широкие - в пределах 6 - 8 мм и расширенные - более 8 мм. Feine (1955) считает нормальными желчные пути менее 7 мм, а расширенными - более 7 мм. По Don, Campbell (1956) нормальная ширина общего желчного протока 8 мм, незначительное расширение - 9 - 10 мм, умеренное расширение - 11 - 15 мм, сильное расширение - более 16 мм. Berk (1958) верхней границей нормы считает 12 - 14 мм; Wise, O' Brien (1956) - 15 мм.
Анализируя данные других авторов и собственные наблюдения, Gignoux (1965) указывает, что за среднюю границу нормы можно принять 10 мм. Однако он пишет, что разница в 2 мм не имеет значения, и, учитывая возможность ошибок, возраст больного, предлагает условно считать расширенным проток с диаметром 12 мм и более.
Суммируя литературные данные, нужно отметить, что в основном дискутируется вопрос о самом факте расширения желчных протоков без достаточного анализа причин, приводящих к такому расширению. Преимущество холедуоденографии заключается и в том, что она позволяет не только изучить ширину протоков, но и выявить причины этого расширения.
Холедуоденография выполнена нами у 37 человек (женщин - 31, мужчин - 6), поступивших в клинику в различные сроки после операции с так называемым постхолецистэктомическим синдромом. В табл. 7 представлены результаты измерения у них ширины общего желчного протока.
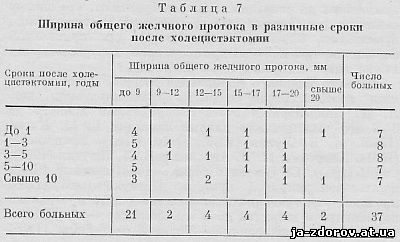
Из табл. 7 видно, что у 21 пациента (57%) ширина общего желчного протока оказалась нормальной, т. е. не превышала 9 мм, причем у восьми из них операция была произведена пять и более лет тому назад. А у одной больной, перенесшей операцию 18 лет тому назад, ширина общего желчного протока тоже была нормальной. Таким образом, на основании полученных результатов можно сказать, что холецистэктомия не вызывает расширения желчных протоков; ширина общего желчного протока не зависит от давности оперативного вмешательства.
Расширение диаметра общего желчного протока свыше 12 мм наблюдалось у 14 пациентов, у 2 пациентов диаметр равнялся 9 - 11 мм, а у 21 - ширина протока была в пределах 9 мм. Если считать, что максимальная ширина общего желчного протока в норме не должна превышать 8 - 9 мм, как это считает большинство авторов, то у 43,3% наших больных имелось расширение общего желчного протока.
Все больные поступили в клинику с жалобами на боли в правом подреберье и эпигастрии, чувство тяжести, изжогу, отрыжку, слабость и плохой аппетит. У одних больных эти явления появились через 2 - 3 месяца после удаления желчного пузыря, а у других через несколько лет.
Больным проводили холедуоденографию по описанной методике, и только первую рентгенограмму делали несколько раньше: на 10 - 15-й минуте после введения контрастного вещества и морфина в положении больного на спине с поворотом (15 - 20') на правый бок. На этой рентгенограмме уже, как правило, можно увидеть внепеченочные протоки. Дуоденальный зонд служит отчетливым ориентиром для обнаружения общего желчного протока (рис. 7). Максимальное контрастирование протоков наступает через 40 - 50 минут после введения контрастного вещества и морфина. В это время и производятся томограммы. Глубина срезов определяется по описанной выше методике (рис. 55).
У всех пациентов при холедуоденографии получено изображение желчных протоков: у 21 внепеченочные протоки выявлялись отчетливо, у 12 - удовлетворительно; у четверых больных изображения протоков не было, и только при томографии удалось выявить их слабоконтрастную тень.
Культи желчного пузыря не выявлено ни разу. Часто на холеграммах, дистальнее желчных протоков, определяется скопление контрастного вещества, которое приходится дифференцировать между культей желчного пузыря и луковицей двенадцатиперстной кишки. При холеграфии, проводимой по обычной методике, эта дифференциация представляет порою определенные трудности и приводит к диагностическим ошибкам. Холедуоденография позволяет легко решить этот вопрос, так как в двенадцатиперстной кишке располагается зонд. В отдельных случаях через 10 - 20 минут после введения контрастного вещества желчные протоки слабо выявлялись. В то же время отмечалось быстрое поступление контрастной желчи в двенадцатиперстную кишку, несмотря на введение морфина.
Быстрое поступление контрастного вещества в кишку расценивается как признак недостаточности сфинктера Одди. Расширения общего желчного протока под воздействием морфина в наших наблюдениях не обнаруживалось. В некоторых случаях расширение было связано с изменениями в терминальном отрезке общего желчного протока, фатеровом соске и т. д.















