Разработанная нами методика холедуоденографии состоит из нескольких последовательных этапов и заключается в следующем.
Больного подготавливают так же, как для обычного рентгенологического исследования верхних отделов желудочно-кишечного тракта, т. е. вечером накануне исследования больному делается очистительная клизма. На исследование пациент является натощак. В день исследования отменяются инъекции любых лекарств, а за 3 - 4 дня запрещается прием рентгеноконтрастных средств (висмут, бариевая взвесь и т. д). Как правило, предварительно проверяется чувствительность пациентов к контрастным веществам, которые применяются при холедуоденографии (билигност, билиграфин).
Исследование начинается с введения обычного дуоденального зонда с металлической оливой в нижнюю треть нисходящей части двенадцатиперстной кишки. У части больных зонд долго находится в желудке, с трудом проходит через пилорический канал в двенадцатиперстную кишку. У нас уже накоплен большой опыт, поэтому неудачные попытки проведения дуоденального зонда в двенадцатиперстную кишку встречаются крайне редко. Пациентов, у которых зонд долго задерживается в желудке, мы укладываем на правый бок, на спину, на живот. Астеников и нормостеников лучше укладывать на правый бок, а гиперстеников - на спину. В отдельных случаях помогает положение на животе или заглатывание зонда в вертикальном положении. Точность положения дуоденального зонда устанавливается при просвечивании.
Затем больному внутривенно медленно вводится контрастное вещество (40 мл 20%-ного раствора билигноста или 20 мл 50%-ного раствора билиграфина) и одновременно подкожно 0,5 - 1,0 мл 1%-ного раствора морфина. Морфин вызывает сокращение сфинктера Одди и повышает давление в системе желчных путей. Это способствует лучшему контрастированию желчных протоков и пузыря.
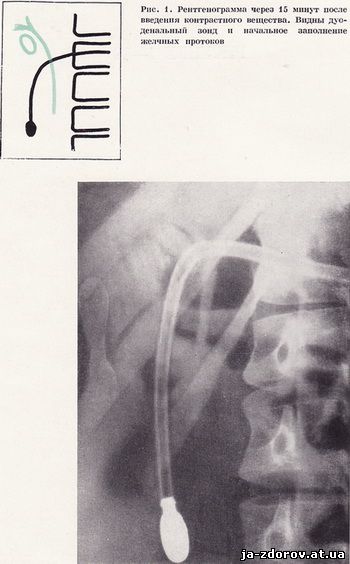
Следующим этапом нашего исследования является изучение внепеченочных желчных протоков. Первая рентгенограмма производится в горизонтальном положении больного на спине, с небольшим поворотом (15 - 20°) на правый бок, через 15 - 20 минут после введения контрастного вещества и морфина. На этой холеграмме отчетливо видно положение дуоденального зонда и начальное заполнение внепеченочных желчных протоков (рис. 1). Последующие рентгенограммы производят через 30, 45 и 60 минут после введения контрастного вещества и морфина как в горизонтальном, так и в вертикальном положении больного.
Сочетание снимков, полученных при вертикальном и горизонтальном положениях больного, позволяет создать более отчетливую рентгенологическую картину всех отделов желчевыделительной системы.
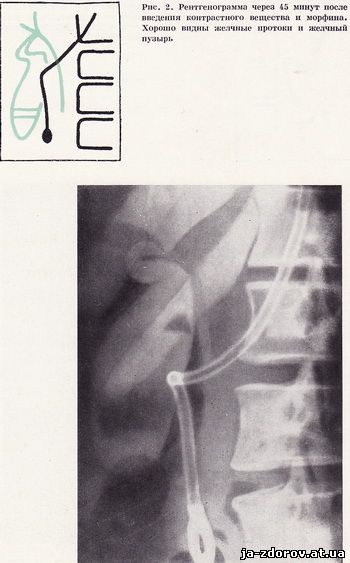
Холеграммы, произведенные через 30 и 45 минут после введения контрастного вещества, являются оптимальными для изучения желчных протоков. Нормальные желчные протоки имеют вид однородных теней с ровными и четкими контурами. Диаметр их постепенно увеличивается по направлению к общему желчному протоку. К этому времени начинается заполнение контрастной желчью и желчного пузыря (рис. 2).
Чтобы избежать наложения теней газов кишечника, пациенту предлагаем напрягать живот и производить наклоны и повороты туловища. Для снимков наиболее эффективна вторая косая проекция. Чтобы получить хорошее изображение терминального отрезка общего желчного протока, часто приходится использовать многочисленные проекции. При этом известные ориентиры (нижний край печени, пузырь газа в двенадцатиперстной кишке, тень позвоночника и т. п.) помогают не всегда. Дуоденальный зонд, маркируя нисходящую часть двенадцатиперстной кишки, является прекрасным ориентиром для точного определения положения желчного протока (рис. 1, 2). При использовании электронно-оптического преобразователя и телевизионного экрана эта задача еще более облегчается.
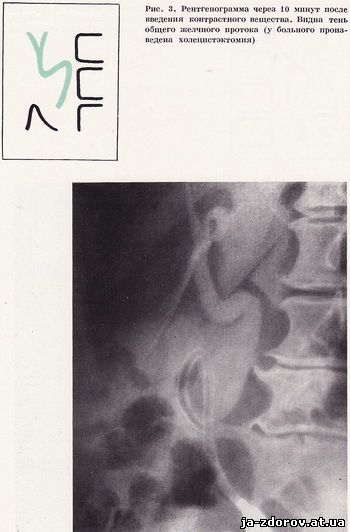
При исследовании больных после холецистэктомии первая рентгенограмма производится через 10 - 15 минут после введения контрастного вещества и морфина, а последующие снимки - через 20, 30 и 45 минут. У таких больных внепеченочные протоки заполняются контрастной желчью несколько раньше, чем у неоперированных пациентов (рис. 3).
Следующий этап исследования - томография общего желчного протока. Мы придаем большое значение томографии в диагностике и считаем, что она должна быть обязательным компонентом исследования. Томография особенно нужна в тех случаях, когда нет отчетливого изображения протоков. Как показал наш опыт, иногда только на томограмме удается установить контрастирование протоков. Томографию мы производим через 40 - 60 минут после введения контрастного вещества и морфина.
Нами разработан способ выбора оптимального томографического среза. Томография общего желчного протока производится в положении больного на спине, с небольшим поворотом (15°) на правый бок. Уровень томографического среза определяется следующим образом. На правом боковом снимке брюшной полости измеряется расстояние от остистых отростков поясничных позвонков до оливы дуоденального зонда. Величина, на 1 - 2 см меньше этого расстояния, и является, по нашему опыту, оптимальным уровнем томографического среза (считая от поверхности стола) для выявления дистального отдела общего желчного протока и фатерова соска.
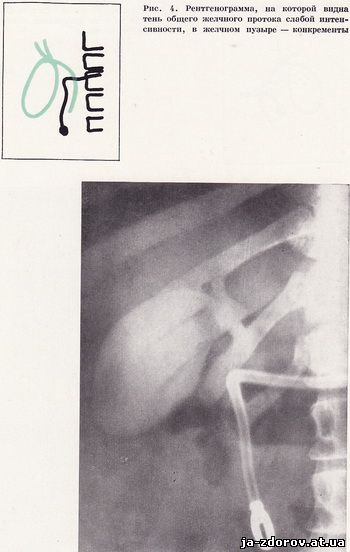
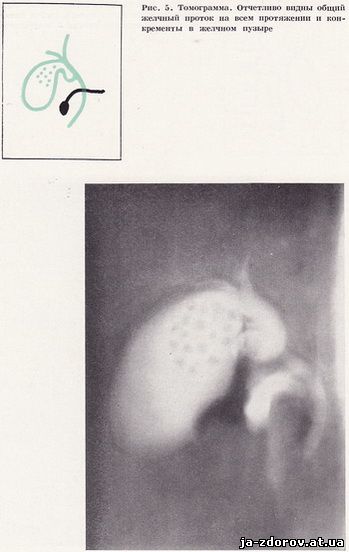
Нами установлены средние величины томографических срезов в зависимости от телосложения больного. Так, для астеников оптимальные «срезы» на уровне от 9 до 11 см, для нормостеников - на уровне от 11 до 12,5 см и для гиперстеников - от 12,5 до 14,5 см от стола. Мы убедились в диагностической результативности такого выбора нужного среза (рис. 4, 5): он сокращает количество снимков и, следовательно, уменьшает лучевую нагрузку на больного.
Условия томографии общего желчного протока: толщина томографического среза 1 см, расстояние от фокуса трубки до плоскости среза равно 100 см, угол качания трубки 30°, напряжение 85 - 90 киловольт, экспозиция 0,64 секунды.
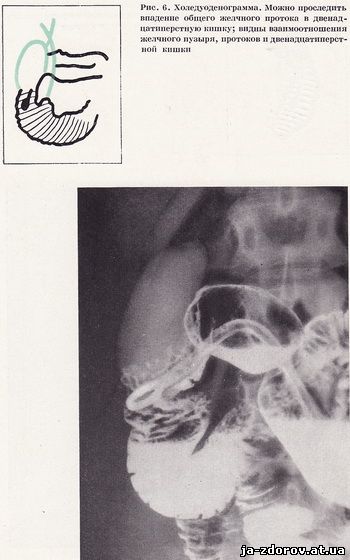
Дальнейший этап исследования - изучение области фатерова соска. Для этого через зонд шприцем Жаннэ одновременно вводится 50 - 60 мл бариевой взвеси и 100 см³ воздуха. Равномерное обмазывание стенок двенадцатиперстной кишки бариевой взвесью и создание пневморельефа достигается поворотами больного на трохоскопе. Рентгенограммы производят в положении больного на спине, с небольшим поворотом (15 - 20°) на правый бок. На полученных холедуоденограммах видно впадение общего желчного протока в двенадцатиперстную кишку и фатеров сосок (рис. 6).
Затем производится исследование двенадцатиперстной кишки в условиях искусственной гипотонии по методике, предложенной Н. И. Рыбаковой и М. М. Сальманом (1961). Как показал наш опыт, морфин практически не препятствует получению. гипотонии двенадцатиперстной кишки. Для создания гипотонии мы внутривенно вводим 1 - 2 мл 0,1%-ного раствора атропина (в зависимости от веса больного) и 4 мл 10%-ного раствора глюконата кальция. Гипотония двенадцатиперстной кишки наступает через 10 - 12 минут после введения атропина.
Мы несколько изменили порядок процедуры дуоденографии. Так, исследование начинается с введения небольшого количества бариевой взвеси (50 мл). Затем для получения пневморельефа и лучшего выявления фатерова соска вводится воздух. Четкая картина пневморельефа достигается при положении зонда в верхней трети нисходящей части кишки. Поэтому заполнение кишки бариевой взвесью и воздухом производится именно при таком положении зонда. Исследование завершается тугим заполнением просвета кишки бариевой взвесью;
Общее количество бариевой взвеси и воздуха меняется в каждом конкретном случае. В среднем для исследования требуется не более 300 - 400 мл бариевой взвеси и 300 см³ воздуха. Бариевую взвесь и особенно воздух следует вводить в двенадцатиперстную кишку под давлением, но не быстро, так как слишком быстрое введение ведет к резкому растяжению стенок кишки и может вызвать болезненные ощущения.
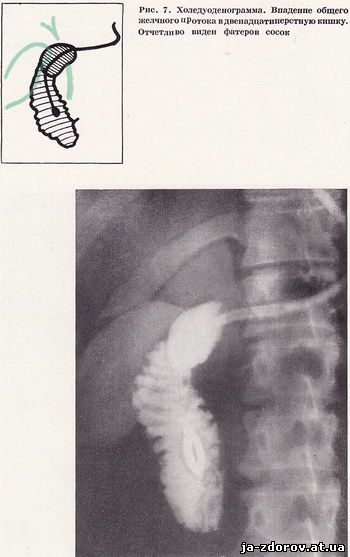
Первый снимок в условиях искусственной гипотонии производится в положении больного на спине, с небольшим поворотом на правый бок сразу же после введения в двенадцатиперстную кишку 50 - 60 мл бариевой взвеси и 100 см³ воздуха. Такая проекция дает возможность получить картину пневморельефа всей петли двенадцатиперстной кишки и изучить область фатерова соска, так как общий желчный проток чаще всего впадает в кишку на заднемедиальной ее стенке (рис. 7). Вторую рентгенограмму делают в положении больного на спине после введения 100 - 200 мл бариевой взвеси для тугого заполнения просвета кишки.
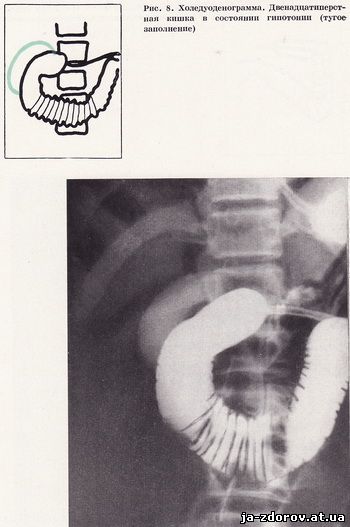
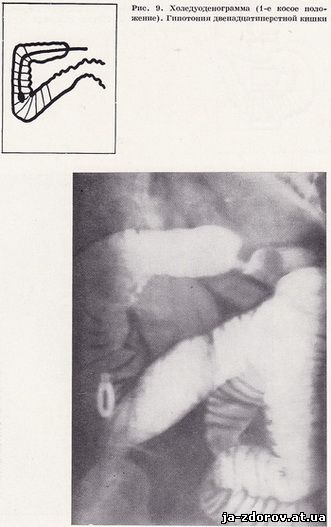
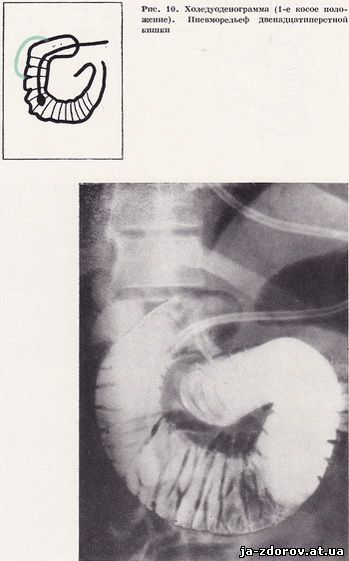
Следующие снимки производят в горизонтальном и вертикальном положениях больного с различными поворотами для лучшего изучения всех отделов двенадцатиперстной кишки и взаимоотношения ее с желчным пузырем, желчными протоками и головкой поджелудочной железы (рис. 8 - 11). При необходимости холедуоденографию дополняют повторной томографией области фатерова соска. Все холедуоденограммы (в среднем 4 - 5) производят, естественно, под контролем рентгеноскопии. Затем дуоденальный зонд извлекается.
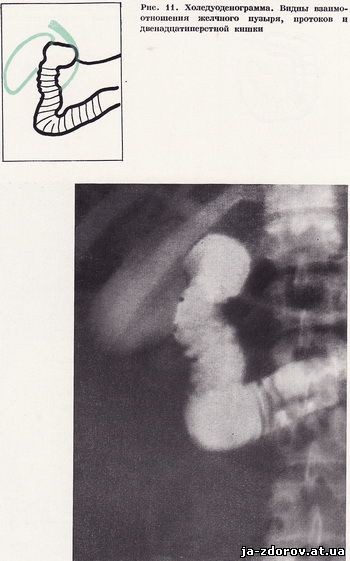
Следующий важный этап холедуоденографии - изучение желчного пузыря. Для этого производятся обзорные и прицеленные снимки пузыря в горизонтальном и вертикальном положениях пациента. Прицеленные снимки с компрессией, особенно в вертикальном положении больного, лучше помогают выявить камни желчного пузыря. Изменения положения желчного пузыря на снимках, произведенных в горизонтальном и вертикальном положениях, также свидетельствуют о его смещаемости.
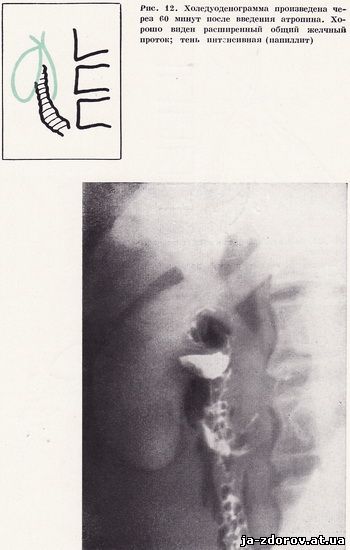
Завершающий этап холедуоденографии - изучение влияния атропина на состояние желчных протоков. С этой целью производят рентгенограммы через 60 - 90 минут после введения атропина. Снимки делают с центрацией на среднюю треть нисходящей части двенадцатиперстной кишки, с поворотом во вторую косую проекцию, чтобы отчетливо видеть область фатерова соска. Эти два снимка, по нашему мнению, крайне необходимы. Атропин, снимая спазм сфинктера Одди и расслабляя двенадцатиперстную кишку, способствует ускоренному поступлению контрастной желчи в кишку и опорожнению желчных протоков. Поэтому выявление на снимках стабильной картины общего желчного протока через 60 и более минут после введения атропина свидетельствует об имеющемся органическом препятствии на уровне терминального отрезка общего желчного протока или фатерова соска (рис. 12).
Если во время исследования, т. е. в течение 2 - 3 часов, не наступает контрастирования желчного пузыря, исследование продолжается на другой день. Через 24 часа после введения контрастного вещества производят снимки области желчного пузыря, на них в ряде случаев удается получить изображение желчного пузыря.
При холедуоденографии возникают определенные трудности в выборе оптимального режима рентгенографии, так как на одном снимке нужно получить изображение различных по плотности органов (двенадцатиперстной кишки и желчных путей). Мы пришли к выводу, что условия, обеспечивающие хорошее качество изображения желчевыделительной системы, достаточны для двенадцатиперстной кишки. Такой режим не всегда обеспечивает оптимальную контрастность туго выполненной бариевой взвесью двенадцатиперстной кишки, однако рельеф слизистой двенадцатиперстной кишки и фатеров сосок видны отчетливо. Поэтому для снимков при холедуоденографии целесообразнее всего применять режим, близкий к режиму исследования желчных путей: напряжение 90 - 95 киловольт при относительно малой экспозиции в 0,1 - 0,2 секунды. Проведение холедуоденографии с точки зрения лучевой нагрузки безопасно для больного. Во время одного снимка в условиях максимального диафрагмирования, при кожно-фокусном расстоянии 70 - 100 см доза на коже передней брюшной стенки составляет около 1 рентгена. Таким образом, за весь период исследования суммарная доза на передней поверхности брюшной стенки составляет около 13 - 14 рентген. Это не превышает нормативов, утвержденных Международным конгрессом физиологов в Копенгагене в 1953 г. С. А. Рейнберг, ссылаясь на тщательно проведенную дозиметрию при различных рентгенологических исследованиях, указывает, что рентгенография области желчевыделительной системы в количестве до 16 рентгенограмм считается практически безвредной.
Целесообразно остановиться на возможных осложнениях, связанных с введением контрастного вещества, морфина, атропина и дуоденального зонда, которые имеют место при холедуоденографии. У 5 - 6% больных, чаще у женщин, внутривенное введение контрастного вещества вызывало головокружение, тошноту, рвоту. У трех пациентов были аллергические проявления в виде крапивницы с зудом кожи лица, рук, туловища, повышение температуры тела до 38° С. У двух больных внутривенное введение контрастного вещества сопровождалось одышкой, снижением артериального давления, обморочным состоянием. Подобные проявления возникали и у тех больных, у которых пробная доза контрастного вещества (2 мл) не вызывала реакции. Однако побочные реакции на введение контрастного вещества были не настолько значительны, чтобы из-за них пришлось прервать исследование. Как правило, в течение 5 - 10 минут самочувствие больных улучшалось, и все исследования были нами доведены до конца.
Большего внимания заслуживают побочные действия, вызванные морфином (головокружение, тошнота и у некоторых больных рвота), возникающие спустя 40 - 50 минут после инъекции препарата. Это затрудняет исследование, так как рвотные движения. приводят к смещению дуоденального зонда. Так, у пяти больных при позывах к рвоте дуоденальный зонд сместился в желудок, а повторное проведение зонда в нисходящую часть двенадцатиперстной кишки удлинило исследование. У трех больных введение морфина вызвало типичный для них приступ болей в правом подреберье. Во всех случаях последующее внутривенное введение атропина для создания релаксации двенадцатиперстной кишки купировало приступ. Морфин вызывал боли у больных с удаленным желчным пузырем и дискинезией сфинктера Одди. По-видимому, морфин, резко повышая тонус сфинктера Одди, вызывал колику.
Подобные действия от введения атропина, описываемые Н. А. Рабухиной и М. М. Сальманом (1966), В. С. Иоффе (1967) и др., в виде сухости во рту, сердцебиения и нарушения аккомодации мы наблюдали лишь у небольшого количества больных. Эти явления не мешали исследованию и во всех случаях не требовали оказания специальной помощи.
Необходимо отметить, что одновременное парэнтеральное введение контрастного вещества и морфина, а затем атропина и глюконата кальция с последующим введением в двенадцатиперстную кишку бариевой взвеси и воздуха не осложняет исследования и не увеличивает количества побочных явлений по сравнению с внутривенной холеграфией и релаксационной дуоденографией, произведенными раздельно. Как уже отмечалось выше, через 40 - 50 минут после введения морфин может вызвать рвоту и сместить дуоденальный зонд, поэтому томографию желчных протоков и релаксационную дуоденографию следует проводить как можно раньше, т. е. через 40 - 50 минут после введения контрастного вещества и морфина.
Нельзя применять холедуоденографию, если есть противопоказания к введению контрастных-веществ (индивидуальная непереносимость контрастного вещества, острые заболевания печени, билирубинемия) и атропина (желудочно-кишечные кровотечения и повышение внутриглазного давления). Однако у некоторых больных, имевших в прошлом периоды повышения внутриглазного давления, вместо атропина с успехом можно применять метацин (5,0 мл внутримышечно). Противопоказаниями к применению морфина являются старческий возраст, недостаточность дыхательного центра и сильное общее истощение. При билирубинемии свыше 1,5 - 1,8 мг% целесообразно применять инфузионный метод введения контрастного вещества.















