Ретроградная эзофагоскопия. При резких сужениях пищевода, препятствующих проведению эзофагоскопии, можно ввести трубку через гастростому. При затруднении в отыскании кардии можно использовать тонкий буж. Этот метод невозможно применить лишь при поражении самой кардии (рубцовый стеноз, опухоль и т. д.).
В последние годы за рубежом и в нашей стране эзофагоскопия осуществляется под наркозом с применением мышечных релаксантов; при этом отмечаются некоторые особенности проведения исследования. Интратрахеальная трубка находится в углу рта, но это не мешает исследованию. При отсутствии активного дыхания отмечается непривычно спавшееся состояние стенок пищевода. Отсутствие дыхательных движений пищевода объясняется тем, что управляемое дыхание снимает отрицательное давление в плевральной полости и заменяет его положительным. Эзофагоскопия по указанному методу требует наличия соответствующей аппаратуры, препаратов, а также участия врача-анестезиолога.
Осложнения при эзофагоскопии. Осложнения при эзофагоскопии сравнительно редки. Они могут быть связаны с анестезией, но преимущественно встречаются при проведении самой эзофагоскопии. Осложнения зависят как от недостаточной опытности эзофагоскописта, так и от индивидуальных качеств больного (анатомические особенности - слишком длинные зубы, короткая шея и т. д.). При эзофагоскопии возможна травма верхней губы (вследствие придавливания ее трубкой к зубам) и зубов.
Относительно часто травмируется слизистая оболочка черпаловидных хрящей и задней поверхности перстневидного хряща. Повреждение черпаловидного хряща или перстне-черпаловидного сустава может вызвать ограничение подвижности или даже неподвижность голосовой связки. Паралич голосовой связки может быть также следствием редко наблюдающегося сдавления возвратного нерва (А. И. Фельдман).
В результате более значительного повреждения слизистой оболочки черпаловидных и перстневидного хрящей может возникнуть подкожная эмфизема, а при вторичном, инфицировании с вовлечением в процесс рыхлой околощитовидной соединительной ткани - более грозное осложнение: флегмона шеи и даже медиастинит. Эти же осложнения могут возникнуть и при повреждениях стенок глотки. Повреждения слизистой оболочки гортани и глотки чаще всего встречаются при описанных выше затруднениях, связанных с неблагоприятными анатомическими особенностями больного. Очень опасно повреждение тонкой слизистой оболочки грушевидного синуса, причем неопытный эзофагоскопист обычно не замечает этого и внедряет трубку глубоко в средостение.
Прободениям пищевода, встречающимся в практике даже высококвалифицированных специалистов, способствует ряд моментов. Рыхлая околопищеводная соединительная ткань и очень слабые легочные и аортальные прикрепления обусловливают большую подвижность пищевода, что в сочетании с крайней тонкостью его стенки и наличием истинного сфинктера в области «рта» пищевода могут привести к прободению его стенки. Часто наблюдается одновременный спазм сфинктера в области входа в пищевод и мышечных волокон, окружающих пищевод при его прохождении через диафрагмальное отверстие, что также благоприятствует прободению пищевода во время эзофагоскопии. Ригидность стенки, обусловленная раковой опухолью, рубцовым сужением пищевода с тонкостью стенок над ним и искривлением просвета, пептическая язва еще более усиливают опасность прободения.
Особенно опасной зоной при проведении эзофагоскопии является область непосредственно над перстне-глоточной мышцей и под ней (рис. 79). Сложный глотательный механизм защищает указанную область так хорошо, что даже очень большие инородные тела могут проглатываться без травмы. Однако вне акта глотания мышцы остаются в состоянии тонического сокращения и прохождение ригидной трубки без местной содружественной мышечной деятельности сопровождается известной опасностью. При сокращении мышца тянет покрывающую ее слизистую оболочку к центру гортанной части глотки так, что образуется перекрытие поперек отверстия пищевода. При проведении эзофагоскопа необходимо обойти это препятствие,иначе трубка прорвет дистальную часть гипофаринкса сзади или латерально и внедрится в переднее средостение. Поскольку больной может активно проглатывать трубку по предложению эндоскописта, эзофагоскопия, проводимая с сознательным участием больного, предпочтительнее, чем проводимая под наркозом.
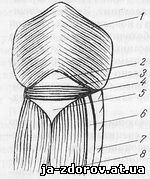
Рис. 79. «Слабые» места задней стенки глотки и пищевода в глоточно-пищеводном сегменте (полусхематический рисунок).
1 - косые волокна верхней мышцы, сжимающей глотку; 2 - пространство Lanier-Hackerman (верхнее «слабое» место); 3 - перстне-глоточная мышца; 4 - перстневидный хрящ; 5 - пространство Laimer (нижнее «слабое» место); 6 - возвратный нерв; 7 - трахея; 8 - продольные мышечные пучки пищевода.
Из статических анатомических факторов, благоприятствующих травме при прохождении трубки через гортанную часть глотки и шейный отдел пищевода, следует отметить острые проекции нижних краев тел шейных позвонков. В грудном отделе пищевода опасность прободения меньше, но оно всегда ведет к медиастиниту.
Во избежание осложнений при проведении эзофагоскопии и биопсии следует придерживаться определенных правил: эзофагоскопист должен быть хорошо знаком с анатомией пищевода и техникой исследования; перед эзофагоскопией обязательно детальное рентгенологическое обследование. Необходимо обеспечить хорошее отсасывание и освещение, гарантирующее безупречный визуальный контроль (особенно при биопсии). Положение больного от начала до конца исследования должно быть абсолютно правильным. Анестезия должна быть безукоризненной, обеспечивающей, в частности, расслабление сфинктеров; форсированно продвигать трубку ни в коем случае нельзя, ее следует вводить медленно, осторожно, при небольшом давлении.
Эзофагоскопическая картина раковой опухоли пищевода. В ранней стадии развития рака, редко встречающейся в эзофагоскопической практике, слизистая оболочка над опухолевым инфильтратом может выглядеть нормально. Иногда начальная стадия поражения пищевода может обнаруживаться при эзофагоскопии. При этом участок стенки пищевода представляется как бы одеревеневшим; при дыхании он кажется неподвижным, как бы застывшим. Просвет пищевода на уровне поражения при глубоких вдохах не расширяется, как это обычно наблюдается в непораженных участках; имеется расширение лишь за счет потерявших эластичность здоровых участков стенки, в то время как участок поражения остается неподвижным. Внешний вид слизистой оболочки может быть неизмененным. При рентгенологическом исследовании в этой фазе можно выявить лишь неподвижность контура стенки пищевода на очень ограниченном участке - выпадение здесь перистальтики и некоторое его выпрямление.
Несколько позднее при эзофагоскопии отмечаются изменения окраски слизистой оболочки, которая может быть вследствие нарушений кровообращения в области опухоли либо бледной, анемичной, либо, наоборот, цианотичной или синюшно-багровой. Иногда отмечаются точечные кровоизлияния, которые могут сочетаться с ограниченным выпячиванием стенки пищевода и сглаживанием продольных складок слизистой оболочки, плотным при ощупывании краем трубки и неподвижностью, ригидностью пораженного участка стенки, не принимающего участия в дыхательных движениях пищевода. Плотность и ригидность стенки могут иметь место и при неизмененной на вид слизистой оболочке. В ранней стадии можно также наблюдать легко кровоточащую при дотрагивании трубкой эрозию или разрастание, или даже изъязвление. Эзофагоскопия в ранней асимптомной стадии рака пищевода производится очень редко, так как больные обычно обращаются к врачу поздно, при появлении выраженных симптомов заболевания.
При эзофагоскопии в более поздних стадиях может наблюдаться самая разнообразная картина. Мы, как и Палмер, считаем, что в эзофагоскопическом аспекте все разнообразие форм можно свести к четырем группам: полипоидпые, фунгоидные (грибовидные, сосочковые разрастания), язвенные и инфильтрирующие раковые поражения (рис. 80). Это деление относится к первичным проявлениям опухолей, поскольку все они являются инфильтрирующими и многие в определенный период развития изъязвляются.
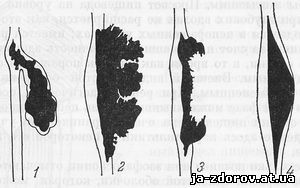
Рис. 80. Эзофагоскопические картины при разных формах рака пищевода.
Полипоидная форма встречается редко и эзофагоскопия без биопсии не может выявить природу опухоли, так как макроскопически этот рак может выглядеть как доброкачественное образование. Опухоли могут быть одиночными, на ножке различной ширины или же в виде сгруппированных округлых образований, иногда дольчатых. Слизистая оболочка, покрывающая опухоль, может быть неизмененной либо слегка бледной или, наоборот, гиперемированной. Позднее может наступить изъязвление.
Чаще всего встречается фунгоидная форма рака (гистологически она соответствует иногда плоскоклеточному раку, иногда аденокарциноме). Эти бугристые бледно-розовые или красноватые сосочковые разрастания нередко охватывают стенку пищевода полуциркулярно или циркулярно, рано изъязвляются и некротизируются и вследствие вторичного инфицирования сопровождаются воспалительными явлениями. При дотрагивании трубкой или ватным тампоном они легко кровоточат, но при биопсии кровотечение незначительное. Вследствие того что опухоли часто выполняют значительную часть или полностью весь просвет пищевода, проведение трубки на уровне новообразования затрудняется. Когда же это удается (при небольших размерах опухоли), то видно, что и нижний край опухоли отчетливо выступает в просвет пищевода.
Язвенная форма рака встречается редко и представляет собой поверхностное и ограниченное проявление глубоко инфильтрирующего и довольно протяженного плоскоклеточного рака. Обычно утолщенные и развороченные края язвы возвышаются над поверхностью слизистой оболочки, язва окружена некротической зоной, также выступающей в просвет пищевода. Опухоль этого вида не имеет тенденции к закупорке просвета пищевода, которая если и наблюдается, то в поздней стадии. В этой стадии обычно встречается смешанная форма раковой опухоли (язвенно-сосочковая), при которой изъязвление, более или менее глубокое и часто с некротическим дном, окружено сосочковыми разрастаниями. Нередко эзофагоскопист не видит этого изъязвления, так как оно прикрыто выступающими над ним сосочковыми разрастаниями.
При инфильтрирующем типе раковая опухоль обычно плоскоклеточная, прорастает в глубину стенки пищевода, распространяясь и циркулярно. Слизистая оболочка длительное время может оставаться малоизмененной. При значительной подслизистой инфильтрации слизистая оболочка неровная, хрупкая и может легко кровоточить при манипуляциях. Иногда при эзофагоскопии отмечаются умеренные местные выпячивания слизистой оболочки, уплотнение вследствие инфильтрации складок. При эзофагоскопии основными симптомами являются ригидность, плотность стенки с потерей эластичности, отсутствие дыхательных движений пораженного участка стенки пищевода.
При распространенной опухоли, как сосочково-язвенной, так и инфильтрирующей, имеется значительный стеноз. Вследствие этого осмотру доступен пищевод лишь на уровне верхнего отдела поражения. Более глубокое продвижение трубки невозможно.
Множественные опухоли в пищеводе, по-видимому, объясняются наличием лейкоплакии, злокачественно переродившихся. Констатируются множественные опухоли чаще всего на секции, ибо при эзофагоскопии обычно трубку не проводят ниже опухоли в связи с риском прободения инфильтрированной, неподатливой стенки пищевода.
При раке пищевода диагноз основывается на обязательном сочетании эзофагоскопических данных с рентгенологическим исследованием, причем оно, как правило, должно предшествовать эзофагоскопии.
В ряде наблюдений мы смогли установить посредством эзофагоскопии с биопсией раковую опухоль там, где рентгенологическое исследование не смогло ее констатировать.
По данным Ресано, у 1,5% из 1000 больных раком пищевода повторные рентгенологические исследования были отрицательными и диагноз был поставлен только с помощью эзофагоскопии. Сочетание же обоих методов дает возможность правильной диагностики почти у всех больных. Следует отметить, что эзофагоскопия с биопсией может быть единственным способом диагностики рака в ранних его стадиях.
Вместе с тем рентгенологическое исследование позволяет получить сведения о распространении раковой опухоли в пределах пищевода, что часто невозможно установить при эзофагоскопии (при далеко зашедшем процессе видна только проксимальная часть опухоли; нижнюю границу ее можно установить лишь при ретроградной эзофагоскопии, если наложена гастростома). Кроме того, рентгенологическое исследование дает возможность обнаружить аневризму аорты, что чрезвычайно важно для решения вопроса о возможности эзофагоскопии, биопсии и прорастания опухоли в окружающие пищевод ткани.
Эзофагоскопию следует считать обязательной во всех случаях, когда имеется поражение, не ведущее к сужению просвета пищевода, но подозрительное (по клиническим и рентгенологическим данным) в отношении злокачественной опухоли, а также если есть данные, что поражение обусловившее частичное сужение просвета пищевода, может быть вызвано незлокачественным новообразованием. В тех случаях, когда рентгенологическое исследование указывает на раковое поражение пищевода и эзофагоскопия с биопсией нужна для подтверждения диагноза, а вместе с тем общее состояние больного или характер процесса (например, прорастание опухолью околопищеводных тканей) связаны с большим риском эзофагоскопии, последнюю предпринимать не следует.
В далеко зашедшей стадии опухолевого процесса имеется опасность образования свища или расширения латентно существующего отверстия, а иногда вскрытия крупного сосуда.
Эзофагоскопию при раке пищевода следует считать небезопасной. Даже в практике опытных специалистов отмечаются случаи прободения пищевода с последующим гнойным медиастинитом, вскрытием перикарда, воздухоносных путей и т. д., что нередко ведет к смерти.
Самым трудным и опасным при проведении эзофагоскопии является дистальный отдел пищевода, особенно поддиафрагмальный сегмент. Трудность диагностики рака в этом отделе пищевода обусловлена как анатомическими, так и патологоанатомичсскими его особенностями (рис. 81). У большинства больных (преимущественно мужчин) расстояние от переднего края верхних резцов до кардии составляет 45 - 47 см (в некоторых случаях до 50 см). Абдоминальный отдел пищевода располагается под некоторым углом (изгиб с вогнутостью, обращенной влево) к его основному направлению (длинной оси). Легкий поворот головы больного с направлением трубки несколько влево не всегда удается, а, кроме того, ригидные стенки пищевода, инфильтрированные опухолью, оказывают чаще всего непреодолимое сопротивление трубке. Именно в самом нижнем отделе пищевода обычно наблюдается аденокарцинома с присущим ей инфильтративным ростом под слизистой оболочкой; последняя может быть макроскопически не изменена, иногда умеренно выпячена и неровна, белесоватой окраски или, наоборот, слегка гиперемирована. Все это объясняет, почему эзофагоскопия (с применением биопсии и взятия мазков) большей частью терпит фиаско при поражениях на указанном уровне. Однако и при локализации опухоли в самом начале трахеального сегмента пищевода, где стенки его и так прилегают друг к другу, введение трубки, особенно при наличии спазма и отека по периферии опухоли, очень затрудняется и опасность прободения увеличивается. Тем более опасна биопсия в указанных отделах пищевода.
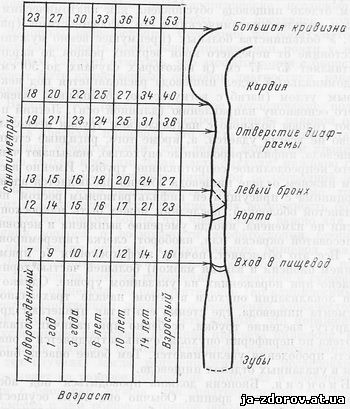
Рис. 81. Расположение анатомических ориентиров, выявляемых при ээофагоскопии.
Биопсия. Биопсия должна проводиться под абсолютным контролем зрения. Обычно она легко осуществляется при фунгоидном раке и более затруднительна при язвенных формах. При инфильтрирующем раке не всегда удается взять щипцами кусочек на достаточной глубине. Если патогистологическое исследование дает отрицательный ответ или приходит заключение: «хроническое воспаление», то полностью основываться на этих данных нельзя, так как нередко берется очень маленький кусочек или участок ткани не из опухоли. Последнее обстоятельство может быть следствием технически неправильной манипуляции либо обусловлено определенными анатомическими соотношениями между опухолью и окружающей ее слизистой оболочкой. При известной степени выполнения опухолью просвета пищевода щипцами можно достичь только самой проксимальной части опухоли, часто окруженной слизистой оболочкой с реактивной простой гиперплазией эпителия. Кусочек, взятый из этого патологически измененного участка стенки, не содержит опухолевых элементов. Нередко проксимальный край опухоли граничит с нормальной на вид или умеренно отечной слизистой оболочкой, но она может так возвышаться над опухолью, что препятствует доступу к ней. Следует отметить, что эзофагит с отечной воспалительной реакцией, маскирующей опухоль и препятствующей правильной биопсии, выражен при опухолях в более поздних стадиях развития. При этом ткань новообразования можно достичь щипцами, лишь производя биопсию на различных уровнях стенки пищевода через суженную его часть. Выпячивание слизистой оболочки над опухолью может быть обусловлено инфильтрацией ею подслизистого слоя стенки пищевода. Иногда стеноз просвета пищевода над опухолью вызван выпячиванием стенки за счет увеличенных (метастатических или воспалительных) лимфатических узлов средостения. Большое значение при биопсии имеет продолжительное и энергичное отсасывание, так как при стенозирующем раке над опухолью имеются остатки пищи, а проксимальный конец ее покрыт кровянистым слизисто-гнойным отделяемым. Естественно, все это значительно затрудняет правильное проведение исследования. При малейшем сомнении биопсию следует повторять, и даже неоднократно. Мы потерпели неудачу при первой биопсии у 8% больных раком пищевода. Палмер указывает на больший процент неудачной первой биопсии (10 - 20). Дебрай, Сигал и Мартин пишут о 20 - 25% неудач при этом исследовании. Однако при язвенном типе раковой опухоли, когда биопсия связана с большим риском прободения пищевода, лучше произвести цитологическое исследование путем взятия отпечатка с язвенной поверхности или промывания пищевода. В тех случаях, когда биопсия представляется опасной и диагноз заболевания ясен, лучше от нее воздержаться. Это особенно относится к области входа в пищевод, где биопсию следует проводить лишь тогда, когда поражение отчетливо обозревается или новообразование явно выступает в просвет пищевода. В противном случае биопсия почти неизбежно будет сопряжена с большим риском тяжелого инфицирования тканей шеи и средостения. Велика также опасность прободения и в абдоминальном сегменте пищевода, где биопсию нужно производить очень осторожно, учитывая большую глубину, на которой приходится манипулировать, и анатомические особенности этого отдела. При осложненных или далеко зашедших случаях раковой опухоли с внепищеводным распространением и вовлечением в процесс средостения биопсию производить не следует.
Данные Джексона, утверждающего, что он ни разу не наблюдал осложнений при биопсии по поводу рака пищевода, следует считать счастливым исключением.
Цитологическое исследование, лишенное элемента риска, связанного с биопсией, должно в определенных случаях заменить ее; биопсия и цитологическое исследование являются взаимодополняющими друг друга методами.
Биопсия обязательно должна производиться в тех случаях, когда при подозрении на раковое поражение цитологическое исследование оказалось безрезультатным, а также в сомнительных случаях и у больных, которые могут быть избавлены от торакотомии, если наличие рака можно окончательно исключить.
Эзофагоскопия после лучевой терапии. Следует подчеркнуть особую ценность эзофагоскопии для выявления рецидива опухоли после курса лучевой терапии, когда рентгенологическое исследование часто не дает возможности определить, имеют ли место рубцовые изменения или рецидив рака. Сужение просвета пищевода и ограниченная ригидность стенки, выявляемые рентгенологически, могут быть вызваны обеими указанными причинами. При эзофагоскопии, производимой после лучевой терапии в период ликвидации реактивных воспалительных явлений, в том случае, если опухоль подверглась обратному развитию и просвет пищевода расширился, видны характерные изменения слизистой оболочки, которая как на месте бывшей опухоли, так и по периферии имеет вид белесоватой, атрофичной рубцовой ткани. Однако иногда рубцовое сужение после лучевой терапии настолько выражено, что трубку эзофагоскопа не удается довести до интересующего участка пищевода. Далеко не всегда при этом выручает и цитологическое исследование мазков или отсасываемой жидкости.
Дифференциальная диагностика рака и других опухолевых и неопухолевых поражений пищевода. Дебрай, Сигал и Мартин, располагающие 100 наблюдениями рака, видели саркому 2 раза. Мы произвели за последние 7 лет около 300 эзофагоскопий по поводу рака и лишь у одного больного констатировали саркому. Эндоскопически отличить рак от саркомы невозможно. Описаны саркомы как на широком основании, с бугристо-сосочковой поверхностью, так и полиповидные. Следует выделить васкулярную саркому, к которой относится саркома Капози. Последняя характеризуется просвечивающей сквозь слизистую оболочку темно-синей окраски опухолью на широком основании, глубоко инфильтрирующей стенку пищевода. Поверхность опухоли узловатая, при осторожном ощупывании мягкая. Макроскопически опухоль не отличается от сосудистой эндотелиомы. В литературе описано больше 40 наблюдений сочетания рака с саркомой. В большинстве случаев опухоли имели полипоидный вид. По данным Джексона (671 биопсия), рак и саркома сочетались у 0,25% больных.
Доброкачественные опухоли. Эпителиальные опухоли. Папилломы макроскопически полиморфны. Чаще всего они локализуются в дистальных сегментах пищевода в виде небольших белесоватых образований на ножке или, реже, на более широком основании, напоминая папилломы, встречающиеся на коже или слизистой оболочке полости рта. В отдельных наблюдениях встречаются множественные бородавчатые разрастания, распространенная шероховатость и трещины слизистой оболочки, одиночная дольчатая опухоль, циркулярное утолщение слизистой в виде валика и т. д.
Полипы выглядят как носовые полипы, встречаются редко, покрыты слизистой оболочкой, чаще всего не изъязвляющейся. Они могут достигать длины до 30 см и тянуться от начала пищевода до кардии. Встречаются как одиночные, так и множественные полипы в разных отделах пищевода, но преимущественно они исходят из гипофаринкса, не являясь, строго говоря, полипами пищевода.
Гемангиоэпителиома пищевода встречается чрезвычайно редко в виде многочисленных бледных и блестящих возвышений. Биопсия сопровождается сильным кровотечением, вследствие чего устранение опухоли требует применения ряда электрокоагуляций.
Аденомы - редко встречающиеся одиночные и множественные (2 - 3) полипоидные опухоли на широком основании. Могут достигать размеров 3Х2 см и более. К доброкачественным эпителиальным опухолям можно отнести и лейкоплакии, часто, однако, переходящие в рак. Мы наблюдали лейкоплакии у 8 больных, причем у 5 из них в сочетании с раком. Наиболее резко процесс выражен в нижней части пищевода, где видны утолщенная слизистая оболочка, голубовато-белые бляшки, круглые или овальные, с гладкой или слегка шероховатой поверхностью. В конечной стадии может развиться узловатая пахидермия.
Неэпителиальные опухоли. Лейомиомы, фибромы, липомы локализуются интрамурально, под слизистой оболочкой. Они составляют 90% доброкачественных опухолей, причем 70% из них - лейомиомы. Выпячивание слизистой, образуемое лейомиомой, может быть на одной стенке, но иногда встречаются циркулярные выпячивания. Поверхность слизистой оболочки обычно гладкая, реже слегка дольчатая, окраска ее нормальная; редко отмечается легкая гиперемия. В отличие от инфильтрирующей формы рака лейомиомы не обусловливают резкого уплотнения и ригидности стенки пищевода. Биопсия при интрамуральных опухолях, покрытых гладкой, нормальной на вид слизистой оболочкой, нецелесообразна, так как вследствие глубины залегания опухоли толщина нормальной ткани между нею и слизистой оболочкой больше, чем это кажется при эзофагоскопии, и опухоль обычно недостижима для щипцов. К тому же нарушение целости слизистой оболочки при биопсии чревато последующим инфицированием и является серьезным препятствием для последующего хирургического вмешательства, при котором указанные опухоли должны удаляться без вскрытия просвета пищевода. Однако при серьезном сомнении не следует останавливаться перед биопсией, даже повторной.
Кисты, как ретенционные, так и врожденные, также располагаются в подслизистом слое, выпячивая слизистую оболочку в виде возвышения, и могут достигать больших размеров. Обычный вид слизистой оболочки, мягкость и эластичность при дотрагивании трубкой или ватным тампоном отличают измененный участок стенки от раковой его инфильтрации.
Из неопухолевых поражений мы остановимся только на некоторых, когда эзофагоскопия имеет большое значение.
Варикозные расширения вен встречаются обычно в нижней трети пищевода. Эндоскопически они имеют вид шнуровидных извилистых продольных выпячиваний, мягких на ощупь, прерывающихся синевато-серыми или синевато-красными шаровидными или овоидными образованиями. Слизистая оболочка в этом участке умеренно воспалена, иногда над варикозными узлами наблюдаются эрозии и изъязвления. Нередко выпяченные вены значительно суживают просвет пищевода, но трубку можно провести глубже без сопротивления. Опасность эзофагоскопии при этом виде патологии в литературе часто преувеличивается, но без особой надобности ее предпринимать не следует.
Пептическая язва пищевода обычно располагается в дистальных сегментах, чаще поражая переднюю стенку, но иногда охватывая и всю окружность дистального отдела пищевода. Форма язвы округлая либо удлиненная или неправильная. Язва чаще поверхностная, но участки поверхностного изъязвления могут чередоваться с участками глубокой деструкции, что при наличии грануляций придает язве неровный вид. Дно язвы покрыто желто-серым легко снимающимся налетом. После удаления пленки видна гранулирующая и кровоточащая поверхность. Спонтанно язва не кровоточит, Края раны шероховаты, инфильтрированы и слегка возвышаются над поверхностью. Слизистая оболочка в окружности язвы гиперемирована, отечна, иногда, видны эрозии. Ригидности пораженного участка нет. По виду язву можно смешать с начальной стадией изъязвления раковой опухоли. Язва может частично или полностью зарубцеваться (в последнем случае возникает рубцовый стеноз). В рубце язвы может развиться рак. Очень часто язва сочетается с аномалией дистального отдела пищевода (грыжа пищеводного отверстия диафрагмы, эндобрахипищевод). В сомнительных случаях решающее значение имеет биопсия.
Гетеротопические островки слизистой оболочки желудка могут встречаться в нижнем отделе пищевода и образуют ограниченное выпячивание слизистой оболочки, слегка гиперемированной, но без признаков воспаления. При подозрении на аденокарциному решающее значение имеет оиопсия, указывающая на нормальную желудочную ткань.
При туберкулезе слизистая оболочка бледная, имеются множественные мелкие поверхностные изъязвления, чаще в верхнем отделе пищевода. Язвочки вначале имеют правильные овальные очертания, при прогрессировании процесса края их становятся зубчатыми, дно сероватое с вялыми плоскими грануляциями. При дотрагивании инструментом язвы очень болезненны. Обычно непосредственно вблизи язвочек видны туберкулы, еще не подвергшиеся казеозному распаду, в виде желтовато-серых возвышений.
При милиарной форме процесса слизистая оболочка умеренно гиперемирована и покрыта желтовато-серыми крошечными возвышениями. При склерозирующем процессе стенки пищевода инфильтрированы на ограниченном участке, а иногда на всем его протяжении. Слизистая оболочка бледная, отечная. Просвет пищевода может быть значительно сужен. По данным Джексона (671 биопсия), в 0,15% случаев было отмечено сочетание рака с туберкулезом. Диагностика в таких случаях очень затруднительна.
Эзофагоскопия при сифилисе производится крайне редко. В различных участках пищевода можно встретить все стадии и типы поражения, но чаще всего обнаруживают 3 стадию. Таким образом, можно наблюдать язву в сочетании с распространенным фиброзом, стриктурой, гумму со стриктурой и т. д. Гуммы находятся в подслизистом слое в виде округлого, гладкого, сероватого возвышения, иногда изъязвляются. Язва имеет глубокое дно, покрытое некротическим сальным налетом, плотные, острые, инфильтрированные края. При дотрагивании инструментом язва не кровоточит. Протяженность поражения при эндоскопии значительно превышает размеры распространения процесса, установленные рентгенологически. Обычно имеется диффузный эзофагит в виде участков десквамации и эрозий, иногда с лейкоплакиями, вовлекающий в процесс большую часть слизистой оболочки выше и ниже зоны специфического поражения, что важно для эндоскопического отличия от раковой опухоли.
В дифференциально-диагностическом отношении следует также отметить, что при сифилисе и раке язвы одиночны в отличие от туберкулеза и более глубоки, чем при нем. Сифилитическая язва в отличие от туберкулезной не кровоточит при дотрагивании, имеет инфильтрированные края, окружена венчиком резкой гиперемии, в ее окружности нет узелков. Раковая язва легко кровоточит, края ее утолщены, дно покрыто красными грануляциями. Часто язвы прикрыты грануляциями, никогда не рубцуются. При рубцевании гуммозной язвы нередко образуются полуциркулярные или циркулярные стенозы на том или ином протяжении.
Лимфогранулематоз пищевода встречается исключительно редко. Эндоскопически его легко спутать с фунгоидным типом ракового поражения. Постановка диагноза возможна лишь в результате биопсии.
При актиномикозе чаще поражается верхняя и средняя трети пищевода. Первичные поражения слизистой оболочки пищевода проявляются в виде изъязвлений с неровными краями и поверхностных абсцессов. Нередко образуются свищи между пищеводом и дыхательными путями, что обусловливает необходимость трахеобронхоскопии и рентгенологического исследования средостения в дополнение к эзофагоскопии.















