Общая информация.
Сифилис (люэс) – общее инфекционное заболевание организма с волнообразным течением, передающееся преимущественно половым путём, и характеризующееся поражением кожи, слизистых оболочек и лимфатических узлов, а при отсутствии лечения – внутренних органов и нервной системы.
Сифилис как заболевание известен со средних веков. В то время его часто именовали «французской» или «немецкой» болезнью. Хотя отдельные описания симптомов, характерных для этой инфекции, появлялись ещё до нашей эры.
В настоящее время сифилис довольно широко распространён во всём мире. Наибольшее количество заражённых регистрируется в странах Центральной Африки и Юго-Восточной Азии. В нашей стране уровень заболеваемости сифилисом удерживается на уровне около 50 человек на 100 000 населения в год.
Этиология, патогенез.
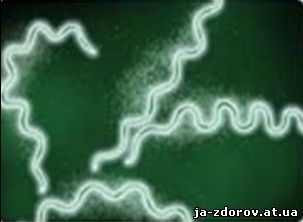
Возбудителем сифилиса является микроорганизм Treponema pallidum – бледная трепонема, или спирохета. Она имеет вид тонкой спирали, завитки которой расположены на равном расстоянии друг от друга. Микроорганизмы очень подвижны, постоянно вращаются вокруг своей оси и изгибаются. Они довольно устойчивы во внешней среде, что обусловлено низкой скоростью метаболизма и способностью образовывать «спящие» формы – цисты.
Заражение сифилисом чаще всего происходит во время полового акта, причём любой из его форм (вагинальный, анальный, оральный, гомосексуальный). Трепонемы проникают в организм через трещины и микротравмы на коже и слизистых оболочках. В очень редких случаях происходит бытовая передача сифилиса – при тесном прямом контакте или через общие предметы обихода (данный путь передачи более характерен для стран с жарким, влажным климатом). Также возможно инфицирование плода во время беременности и родов, а также ребёнка во время кормления грудью. Единичны случаи заражения во время проведения медицинских манипуляций или после переливания крови.
Клиническая картина.
Сифилис имеет волнообразное поэтапное течение, то есть в абсолютном большинстве случаев болезнь протекает по довольно строгой схеме с периодами обострений и ремиссий. Различают три больших периода в развитии сифилиса.
Первичный сифилис.
От момента заражения до появления первых признаков сифилиса обычно проходит около 3 – 4 недель, хотя при бесконтрольном употреблении антибактериальных препаратов инкубационный период болезни может растянуться до полугода.
Первым симптомом болезни является появление на месте внедрения трепонем (обычно на коже и слизистой половых органов, перианальной области и слизистой рта) первичной сифиломы – твёрдого шанкра. С этого момента и начинается первичный период сифилиса, который длиться около 2-х месяцев. Шанкр на начальных этапах представляет собой плоскую безболезненную папулу с умеренным шелушением и плотным основанием. Со временем поверхность папулы изъязвляется. Язва имеет ярко-красный цвет, блестящее дно и чёткие границы. При этом признаки острого воспаления и болезненность отсутствуют. Через 5 – 8 дней происходит увеличение регионарных лимфатических узлов (обычно паховых). Узлы на ощупь плотные, подвижные, безболезненные.
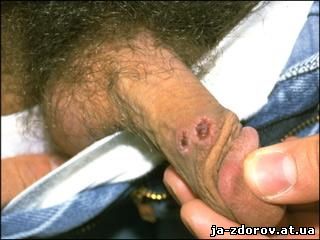
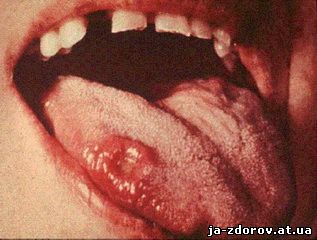
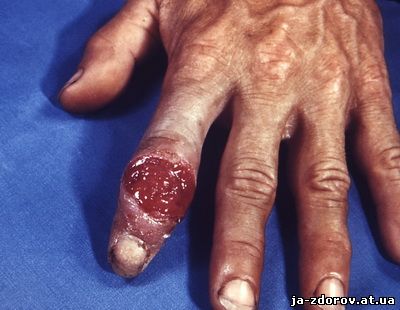
Обычно клиника развития твёрдого шанкра очень специфична. Однако она может быть затруднена нетипичным расположением места первичного проникновения инфекции. В этом случае наблюдаются атипичные формы шанкра:
• Шанкр-амигдалит развивается при проникновении инфекции через слизистую оболочку нёбной миндалины во время орального секса. Больных беспокоит боль при глотании. Наблюдается одностороннее увеличение нёбной миндалины, подчелюстных и шейных лимфоузлов.
• Шанкр-панариций обычно развивается на последней фаланге пальцев рук. Палец при этом становится отёкшим, булавовидным, принимает сине-красную окраску. На его тыльной стороне появляется неровная язва гнойным содержимым. Больных беспокоят сильные, стреляющие боли. Подмышечные и локтевые лимфоузлы увеличены и болезненны.
• Индуративный отёк. При данной форме первичной сифиломы на коже половых органов не появляется шанкр. Половой член и мошонка у мужчин или половые губы у женщин становятся резко отёчными, синюшными, но безболезненными.

В редких случаях на фоне появление твёрдого шанкра наблюдается развитие островоспалительных осложнений (баланит, баланопостит, фимоз, парафимоз, гангрена).
С 3 – 4 недели болезни у больных становится положительной специфическая сифилитическая реакция Вассермана
Ввиду того, что шанкр является безболезненным, многие больные не обращаются к врачу, распространяя инфекцию своим половым партнёрам. При отсутствии лечения через 7 – 8 недель начинается период вторичного сифилиса.
Вторичный сифилис.
Вторичный сифилис развивается через 2 – 3 месяца после заражения и при отсутствии лечения может длиться от 2 до 5 лет. Главным его симптом является появление на коже и слизистых разнообразных высыпаний. У 80 % больных при этом сохраняется твёрдый шанкр или его остатки.
Высыпания при сифилисе носят название вторичных сифилидов. Они могут иметь вид пятен, папул, пузырьков или пустул (причём все эти элементы могут наблюдаться одновременно и на любых частях тела или слизистых оболочках). Их отличает доброкачественное течение (они самопроизвольно проходят через 2 – 3 месяца и не оставляют рубцов), безболезненность, отсутствие острой воспалительной реакции. Общее состояние больных практически не страдает. Все вторичные сифилиды отличаются большой заразностью.
Наиболее типичной формой высыпаний является сифилитическая розеола (пятнистый сифилид). Высыпания имеют вид многочисленных, беспорядочно расположенных розовых или бледно-розовых пятен с нерезкими округлыми очертаниями. Располагаются они на коже туловища и конечностей. Сыпь не вызывает у больного никаких субъективных ощущений.
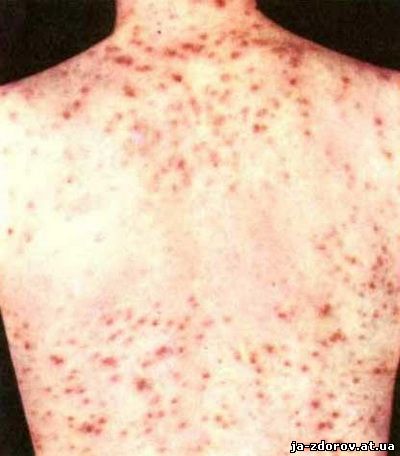
При проведении лечения в первые дни сыпь может усиливаться, однако на фоне лекарств довольно быстро исчезает.
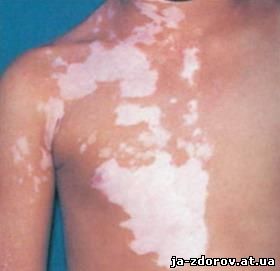
Для вторичного периода сифилиса также характерны такие симптомы, как лейкодерма и алопеция. Лейкодерма проявляется появлением округлых белых, гипопигментированных пятен на фоне слегка гиперпигментированной кожи, обычно на боковых и задней поверхности шеи («симптом «ожерелья Венеры»), а также верхней части груди, спине и животе. Исчезают пятна через 1 – 2 года.
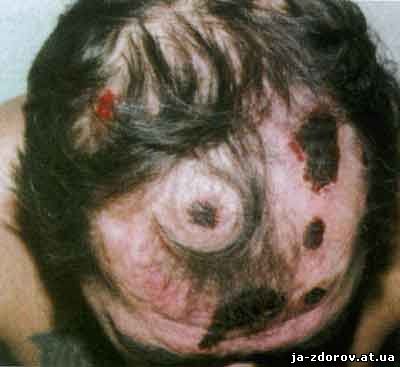
Алопеция (облысение) проявляется выпадением волос, обычно на затылочной и височно-теменных областях головы. Кожа головы при этом патологически не изменена. При запущенности болезни также могут выпадать волосы ресниц, усов, бороды и подмышечных впадин. Их рост восстанавливается через 1- 2 года после излечения.
Третичный сифилис.
Третичный сифилис в классическом варианте развивается через 4 – 5 лет после заражения. В настоящее время этот вариант болезни встречается очень редко. Ускорить его развитие могут сопутствующие заболевания, алкоголизм, туберкулёз, ревматизм, приём наркотиков, неполноценное питание, проживание в плохих санитарных условиях, иммунодефицит (в том числе ВИЧ). Для третичного сифилиса характерно поражение кожи, слизистых оболочек, суставов, костей, любых внутренних органов, нервной системы.
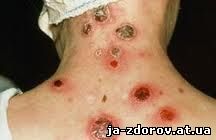
При третичном сифилисе на коже больного определяются два основных типа высыпаний – поверхностные бугорки и подкожные гуммы (узлы). Эти элементы отличаются безболезненностью и склонностью к изъязвлению с заживлением с образованием грубых рубцов. Располагаться они могут на любой части тела или слизистой оболочке. Гуммы также могут образовываться в любых органах и тканях.
Для третичного сифилиса характерно поражение костей и суставов. Проявляется оно ночными болями различной интенсивности. Очень часто наблюдаются тяжёлые гнойные осложнения (остит, периостит, остеомиелит), приводящие к патологическим переломам и грубым деформациям скелета. Возможно разрушение хрящей носа и ушей.
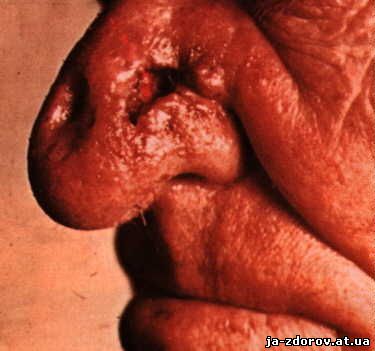
Поражение нервной системы (нейросифилис) может протекать по типу острого (менингит, менингоэнцефалит, неврит) или хронического воспаления центральной нервной системы и периферических нервов. Данное осложнение болезни является наиболее опасным, так как оно может привести к тяжёлой инвалидности или даже смерти больного.
Висцеросифилис (поражение внутренних органов) обычно начинается с образования гумм в органах с наибольшей функциональной активностью (лёгкие, сердце, печень, желудок). Хроническое воспаление и распад гумм приводят к развитию полиорганной недостаточности.
Врождённый сифилис.
Врождённый сифилис развивается при инфицировании плода в утробе больной матери. Инфицированные дети чаще всего погибают внутриутробно, либо рождаются с тяжелейшим поражением практически всех органов и систем, несовместимыми с жизнью.
Лечение.
При своевременном обращении больного за помощью (максимум в периоде вторичного сифилиса) болезнь довольно просто излечить. Для этого используются антибактериальные препараты из группы пенициллинов.
• Бициллин-1 (1 200 000 ЕД), Бициллин-3 (1 800 000 ЕД), Бициллин-5 (1 500 000 ЕД) – первая инъекция препарата производится в дозе 300 000 ЕД, на следующий день – полная доза, в дальнейшем инъекции выполняются дважды в неделю. Курс лечения – 7 – 10 инъекций.
• Бензилпенициллин – по 600 000 ЕД дважды в день на протяжении 16 дней.
• Пенициллин – по 400 000 ЕД каждые 3 часа в течение 14 – 16 дней. По окончании курса однократно вводится большая доза препарата Бициллин-3 или Бициллин-5.
• Бензатинпенициллин – 2 400 000 ЕД однократно или дважды с интервалом 7 дней.
При сочетании сифилиса с другими мочеполовыми инфекциями (гонорея, трихомониаз) производится лечение препаратами, воздействующими сразу на всех возбудителей (в зависимости от сопутствующей инфекции):
• Азитромицин – по 0,5 мг ежедневно в течение 14 дней.
• Доксициклин – по 0,1 г трижды в день в течение 14 дней.
• Эритромицин – по 0, 5 г четыре раза в сутки в течение 14 дней
При лечении третичного сифилиса после устранения возбудителя на первый план выходит симптоматическая терапия, способная устранить последствия поражения нервной системы и внутренних органов.
















