Урогенитальный хламидиоз
Общая информация.
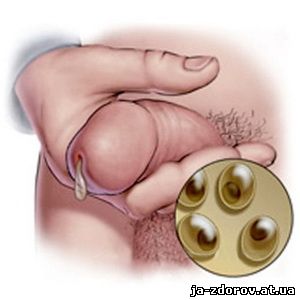
Хламидиоз – заболевание, вызываемое микроорганизмом хламидия, поражающее преимущественно мочеполовые органы, и характеризующееся стёртой клинической картиной, склонностью к хроническому течению и сопровождающееся снижением репродуктивной функции.
Хламидиоз на сегодняшний день является одной из самых распространённых венерических инфекций. Чаще всего страдают молодые активные люди, средний возраст которых колеблется от 20 до 40 лет, то есть ведущие половую жизнь.
Этиология, патогенез.
«Виновником» инфекции является бактерия-паразит Chlamidia trachomatis (хламидии трахоматис), очень устойчивый и высокоразвитый микроб, по классификации занимающий промежуточное положение между вирусами и простейшими. Живет и размножается в клетках эпителия половых путей и внутренних органов, нарушая их деятельность, вызывая местное и иммунное воспаление. Хламидии обладают уникальными возможностями к адаптации, развивают устойчивость к препаратам, могут очень долгое время существовать в «спящих» формах, когда их практически невозможно обнаружить и очень сложно лечить.
Заражение хламидиями происходит преимущественно при половом контакте, хотя возможен и бытовой путь передачи (загрязненные предметы личной гигиены, поцелуи, грязные руки). Вероятность инфицирования при бытовых контактах крайне мала. Возможно заражение ребёнка во время беременности и непосредственно в процессе родов.
Клиническая картина
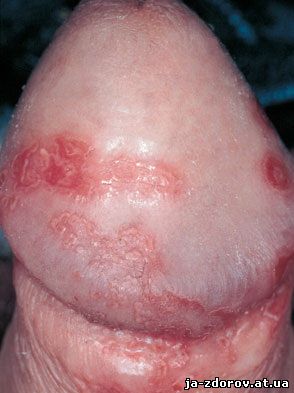
Заболевание может протекать остро, начавшись сразу после заражения. Как правило, поражаются влагалище, половой член, вульва, мочевыводящие органы. В таких случаях беспокоят зуд, несильное жжение, дискомфорт, у женщин белые выделения без запаха, не творожистого характера. Клинических форм хламидиоза описано множество, самыми распространенными являются поражения мочеиспускательного канала (уретриты, чаще у мужчин), околоуретральных желез (хламидийный парауретрит), воспаление головки пениса (бартолинит), женщины в основном страдают вагинитами (кольпитами) и цервицитами (поражениями в цервикальном канале шейки матки). В острых случаях диагностировать заболевание сложно, чаще всего оно принимается за банальную молочницу и лечится изначально неправильно, чем только усугубляется течение, хотя явные симптомы и могут полностью пропасть, а болезнь перейдет в скрытую форму.
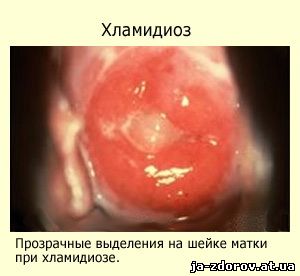
Но значительно чаще встречается «старый», то есть хронический хламидиоз. Последний более коварен, так как обычно протекает скрыто и много лет, вовлекая все больше органов и систем в воспаление и нарушая их нормальную работу. Заболевание зачастую выявляется при постановке на учет по беременности, а также при случайном обследовании без жалоб и ярко выраженных клинических симптомов.
У женщин болезнь протекает тяжелее, по восходящей линии микроб проникает в полость матки, маточные трубы и яичники, может достигнуть и других органов. При таких тяжелых формах возможны не только воспалительные процессы (аднексит, метрит), но и самое опасное и неприятное осложнение – длительное бесплодие, которое не всегда удается победить. В значительной части случаев бесплодие – это первая и единственная жалоба, которая вызвала подозрение на хламидиоз. Хламидии могут стать причинами внематочных беременностей, частых выкидышей, хронических тазовых болей и многого другого. Жалобами при хроническом хламидиозе могут быть нарушения месячных, боли внизу живота и тазу, обильные выделения.
Диагностика
При современном уровне развития диагностики выявить инфекцию не сложно – достаточно нескольких лабораторных тестов, специального бактериального посева, иммунных анализов крови. Эти методы общедоступны и не вызовут значительных материальных затрат.
Лечение
Лечение хламидиоза длительное, зачастую малоэффективное, требующее нескольких курсов терапии. Основа лечения – антибиотики. Так как микроорганизм весьма устойчив и может приспосабливаться к лекарствам, перед назначением курса необходим посев, при котором будет определен специальный тип антибиотика для данного возбудителя. Чаще всего для лечения хламидиоза используются доксициклин, азитромицин, эритромицин, кларитромицин, рокситромицин, офлоксацин, рифампицин.
Одновременно назначаются препараты, укрепляющие общий иммунитет, различные витамины, биопрепараты. После прохождения лечения обязательно необходимо контрольное исследование для определения эффективности курса, а при отсутствии его – более детальные анализы и повторное лечение.
















