Хроническое воспаление поджелудочной железы встречается довольно часто. Как известно, хронический панкреатит - полиэтиологическое заболевание. В большинстве случаев оно является следствием перенесенного острого панкреатита, осложнением холецистита, холангита, гепатита, пенетрирующих язв желудка и двенадцатиперстной кишки, но может оказаться и основным торпидно текущим воспалительным процессом. Хронический панкреатит может возникнуть из-за дивертикула двенадцатиперстной кишки, если последний сдавливает проток поджелудочной железы. Этим в значительной степени объясняется высокая частота этого заболевания.
Клинические проявления хронического панкреатита мало характерны. Заболевание чаще всего наблюдается у лиц обоего пола в возрасте 30 - 60 лет. Как правило, возникают боли, но далеко не всегда типичные опоясывающие, а имеющие самый разнообразный характер. Боли могут локализоваться в нижней половине живота и только в половине случаев иррадиировать в спину. Часто боли усиливаются сразу после еды и успокаиваются через несколько часов. Почти в 10 - 15% случаев панкреатит сопровождается желтухой, что нередко приводит к ошибочному диагнозу гепатита или холецистита. Нередко у больных панкреатитом отмечается снижение аппетита, похудание и даже появление диабета.
В ряде случаев основным показателем заболевания является подъем количества амилазы в сыворотке крови (в периоды обострения процесса до 135 - 200 ед.). Однако уровень амилазы в сыворотке крови поднимается лишь у 45 - 55% больных с хроническим панкреатитом, причем этот биохимический показатель не патогномоничен для панкреатита, так как наблюдается и при болезнях печени.
По данным ряда авторов (Жмур, Работников, 1960; Порембский, 1965, и др.), увеличение количества диастазы мочи и крови при остром панкреатите, и тем более хроническом, тоже не обязательно и в период обострения наблюдается лишь у 25% больных. Даже патологоанатомическое распознавание хронического воспаления поджелудочной железы связано с известными трудностями, и, по данным Schultz (1963), хронический панкреатит не выявляется на аутопсии в 6 - 14% случаев.
Трудности клинического распознавания хронического панкреатита делают чрезвычайно важными вопросы рентгенологической диагностики этого заболевания. Дело в том, что обнаружение и лечение хронического панкреатита в каждом - конкретном случае следует считать строго обязательной задачей. Недостаточное внимание к поражениям поджелудочной железы чревато весьма неприятными последствиями для больных.
Основная роль в возникновении и развитии хронического панкреатита принадлежит заболеваниям желчевыделительной системы (Лепорский, 1951; Тальман,
1963; Порембский, 1965; Шелагуров, 1970, и др.). Многие авторы указывают на трудности в распознавании хронического панкреатита и в дифференциальной диагностике его с заболеваниями желчевыделительной системы, так как клинические проявления в обоих случаях могут быть очень сходными, особенно при наличии конкрементов в общем желчном протоке или при фиброзных изменениях фатерова соска. В некоторых случаях возможна и обратная связь, когда воспаленная и увеличенная головка поджелудочной железы является причиной холангита, желтухи и т. д.
При хирургическом вмешательстве часто одновременно обнаруживаются камни желчного пузыря, стенозирующий папиллит, увеличение и уплотнение головки поджелудочной железы как проявления хронического панкреатита. Так, Hess (1961) среди 819 пациентов, оперированных по поводу желчнокаменной болезни, обнаружил стенозирующий папиллит и уплотнение головки поджелудочной железы в 22,6% случаев. По данным Nardi, Acosta (цит. Herfort, 1968), из 67 больных хроническим панкреатитом у 23 был фиброз, а у 27 - воспаление фатерова соска.
Особенно часто хронический панкреатит обнаруживается при камнях общего желчного протока. Hess в 51% случаев наличия камней общего желчного протока обнаружил хронический панкреатит. Herfort (1968) в 32,3% случаев камней общего желчного протока выявил хронический панкреатит. По его данным и сведениям других авторов, можно судить о частоте сочетания панкреатита и наличия камней в желчных путях (табл. 9).
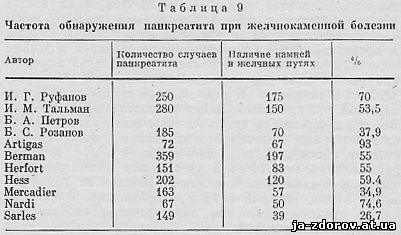
Частое сочетание поражений желчевыделительной системы и поджелудочной железы позволило многим авторам говорить не отдельно о поражении желчевыделительной системы и поджелудочной железы, а об особой, часто встречаемой форме заболевания, т. е. холецистопанкреатите. И. Г. Руфанов (1925) указывает, что частота панкреатитов, связанных с заболеваниями желчных путей, достигает 90 - 95% от общего числа больных панкреатитом. Данные И. Г. Руфанова в дальнейшем были подтверждены многочисленными исследованиями (Григоровский, 1945; Лобачев, 1953; Норенберг-Чарквиани, 1955; Лидский, 1963; Порембский, 1965; Петров, Розанов, 1965, и др.).
Представление о функциональном единстве желчевыделительной системы и поджелудочной железы особенно важно для понимания существа возникающих в них патологических процессов. Hornykiewitsch (1956) указывает, что при наличии камней в желчном пузыре у 40% больных отмечалась гипертрофия мышц сфинктера Одди. Изменения сфинктера наступают не изолированно, а распространяются на терминальный отрезок общего желчного протока, вовлекая в процесс поджелудочную железу и двенадцатиперстную кишку.
Тщательное рентгенологическое исследование верхних отделов желудочно-кишечного тракта в большинстве случаев позволяет выявить при хронических панкреатитах двигательные нарушения двенадцатиперстной кишки, выражающиеся в бульбо- и дуоденостазах, а также в сочетании бульбостазов с ускоренным продвижением бариевой взвеси по остальным частям кишки. Можно наблюдать и деформацию рельефа слизистой кишки. Однако эти функциональные расстройства нельзя считать абсолютно патогномоничными для хронического панкреатита. Но обнаружение их, по нашему мнению, позволяет рентгенологу с большой долей вероятности предположить наличие хронического воспаления поджелудочной железы и рекомендовать исследование двенадцатиперстной кишки с зондом в условиях искусственной гипотонии. Отсюда понятно, что наряду с обычным рентгенологическим исследованием, при котором можно выявить изменения в двенадцатиперстной кишке и получить косвенные сведения о состоянии поджелудочной железы, большое диагностическое значение должны иметь холеграфия и дуоденография.
Дело в том, что в результате тесных топографо-анатомических взаимоотношений поджелудочной железы и двенадцатиперстной кишки (двенадцатиперстная кишка огибает головку и тело поджелудочной железы, непосредственно прилежит к ней, они имеют общую фасцию и кровоснабжение) изменения объема головки и.шейки поджелудочной железы оказывают давление на внутренние стенки двенадцатиперстной кишки или даже раздвигают ее «подкову». В ряде случаев стенка двенадцатиперстной кишки вовлекается в воспалительный процесс. Все эти изменения со стороны двенадцатиперстной кишки становятся еще отчетливей, когда она оказывается в состоянии гипотонии, т. е. снижается ее тонус, исчезает двигательная активность и кишка еще теснее соприкасается с поджелудочной железой. Именно из этого исходил Liotta, который в 1955 г. предложил релаксационную дуоденографию для распознавания заболеваний поджелудочной железы.
О значении внутривенной холеграфии в диагностике хронического панкреатита имеются весьма противоречивые мнения. Одни авторы отрицают значение исследования желчных путей в диагностике поражений поджелудочной железы, другие, напротив, придают ему большое значение. Так, Anacker (1965) отмечает, что картина общего желчного протока при заболеваниях поджелудочной железы не патогномонична. В то же время приводятся данные других авторов об изменениях общего желчного протока, свидетельствующих о поражении головки поджелудочной железы. Так, А. А. Троицкий (1960) указывает на возможность возникновения стеноза желчных протоков вследствие фиброзного склерозирующего панкреатита. Л. И. Фоменко (1969) отмечает, что при индуративном панкреатите поражается значительный участок общего желчного протока, а при операционной холангиографии определяется коническое сужение его дистального отрезка.
Об изменении терминального отрезка общего желчного протока при хроническом панкреатите сообщают также В. Ш. Работников (1961), Л. П. Волкова (1965) и др.
Эти изменения можно выявить с помощью внутривенной холеграфии. Поэтому понятна ее большая роль в диагностике заболевания поджелудочной железы (Шехтер, Попова, 1964; Гальперин, Островская, 1964; Зарзар, Семеняко, 1965, и др.).
Несомненно, что сочетание холеграфии с дуоденографией должно расширить возможности диагностики поражений головки поджелудочной железы. Увеличение фатерова соска может быть при хронических панкреатитах и при воспалительных поражениях желчного пузыря (Добычина, 1964; Немеш, 1966, и др.).
Сочетанное исследование позволяет не только установить факт увеличения фатерова соска, но и выяснить причину такого увеличения.
Отек фатерова соска и склеротические изменения в мышце сфинктера Одди создают препятствие для оттока панкреатического сока, что может послужить причиной развития панкреатита (Жмур, Работников, 1960; Ситенко, Нечай, 1962; Лидский, 1965; Шелагуров, 1970, и др.). В настоящее время имеются сообщения, что рефлюкс контрастного вещества в панкреатический проток может возникнуть не только при поражении фатерова соска, но и без него. Авторы, имеющие большой опыт холеграфии, указывают на возможность возникновения рефлюкса контрастного вещества в вирсунгианов проток без развития панкреатита (Линденбратен, 1954; Виноградов, 1962; Порембский, 1965; Пауткин, 1967; Котигер, 1967).
В практике операционной холангиографии рефлюкс наблюдается часто. Л. Д. Линденбратен (1954) наблюдал рефлюкс в 10 - 15% холангиографий; П. Н. Мазаев, В. В. Виноградов, Э. В. Гришкевич (1965) - 15%; А. П. Багателия (1967) - 23,8%; Ю. Ф. Пауткин (1967) - 33%; В. С. Качурин и Н. Е. Пострелов (1970) - 27,6% случаев операционной холангиографии. Большого диагностического значения этот симптом может не иметь, так как возникновение рефлюкса зависит от давления, под которым контрастное вещество вводится в общий проток (Каган, 1961; Гальперин, Островская, 1964, и др.).
Из 135 больных, у которых нами на основании клинических и рентгенологических данных установлен диагноз хронического панкреатита, рефлюкс контрастного вещества в панкреатический проток на холедуоденограммах наблюдался только у двух человек, несмотря на обязательное введение морфина всем больным. У этих двух больных были обнаружены камни в терминальном отрезке общего желчного протока и отек фатерова соска. При операционной холангиографии рефлюкс контрастного вещества в панкреатический проток наблюдался у 9 из 30 больных. У пяти из них были камни в общем желчном протоке и увеличение головки поджелудочной железы, а еще у трех - камни желчного пузыря и увеличение головки поджелудочной железы. Наконец, рефлюкс наблюдался еще у одного больного с камнями желчного пузыря, но без изменений в желчных протоках и поджелудочной железе. Из приведенных данных следует, что рефлюкс при внутривенной холеграфии и при операционной холангиографии наблюдается чаще при наличии камней в терминальном отрезке общего желчного протока, при стенозирующем папиллите и хроническом панкреатите.
Несмотря на то что рентгенологическая диагностика хронического панкреатита относительно подробно разработана отечественными и зарубежными авторами, вопросы распознавания его остаются актуальными и на сегодняшний день (Жмур, Работников, 1960; Виноградов, 1962; Добычина, 1964; Немеш, 1965; Варновицкий, 1966; Сальман, 1967; Мазаев, Гришкевич, 1969, и др.).
Хронический панкреатит почти во всех случаях в большей или меньшей степени вызывает увеличение объема поджелудочной железы и нередко приводит к различным деформациям общего желчного протока, особенно его терминального отрезка. Холедуоденография дает возможность получить наиболее полное представление о поджелудочной железе (преимущественно ее головке) и желчевыделительной системе, их анатомо-топографических взаимоотношениях, так как позволяет на одной и той же рентгенограмме увидеть изображение гипотоничной двенадцатиперстной кишки и желчных протоков.
С помощью холедуоденографии исследовано 135 больных с хроническим панкреатитом. Среди них было 92 женщины и 43 мужчины. Возраст больных колебался в пределах от 30 до 65 лет, преимущественно в интервале от 30 до 50 лет. Всем больным проведено тщательное рентгенологическое исследование верхних отделов желудочно-кишечного тракта, которое позволило выявить функциональные нарушения двенадцатиперстной кишки у 95 человек. Кроме двигательных нарушений двенадцатиперстной кишки у большинства больных можно было отметить изменения рельефа слизистой в нисходящей части кишки. Они выражались в уплощении и увеличении калибра складок, уменьшении их количества, расширении межскладочных промежутков, обилии слизи.
У 117 человек (86,6%) хронический панкреатит сочетался с поражениями желчевыделительной системы. Различные сочетания хронического панкреатита с другими заболеваниями двенадцатиперстной кишки и желчевыделительной системы, установленные с помощью холедуоденографии представлены в табл. 10.
Таблица 10 Заболевания двенадцатиперстной кишки и желчевыделительной системы, выявленные у больных с хроническим панкреатитом
| Виды поражений двенадцатиперстной кишки и желчевыделительной системы |
Количество наблюдений |
| Камни желчного пузыря |
31 |
| Камни желчного пузыря и общего желчного протока |
9 |
| Камни общего желчного протока |
5 |
| Нарушение функции желчного пузыря, перихолецистит |
49 |
| Стенозирующий папиллит |
12 |
| Дискинезия желчных путей |
17 |
| Отключенный желчный пузырь |
14 |
| Дивертикулы двенадцатиперстной кишки, нарушение функции желчного пузыря |
4 |
| Перидуоденит |
26 |
Дальнейшее клиническое наблюдение (а в 39 случаях оперативное вмешательство) позволило подтвердить рентгенологический диагноз у 93,3% больных. Лишь у пяти больных при дальнейшем клиническом наблюдении не подтвердился первоначальный диагноз хронического панкреатита.
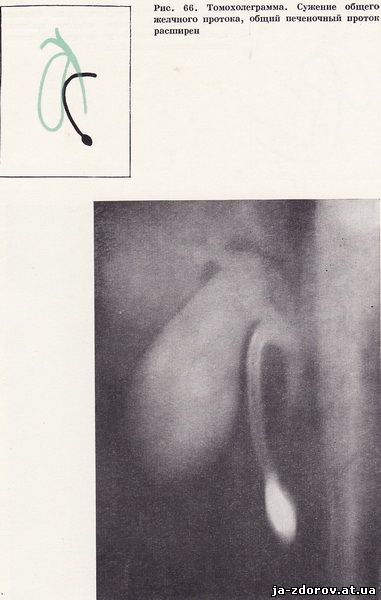
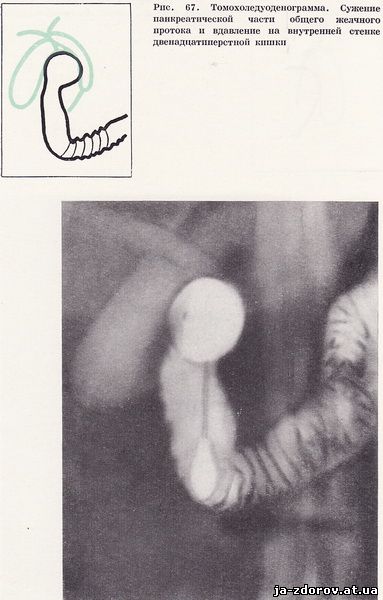
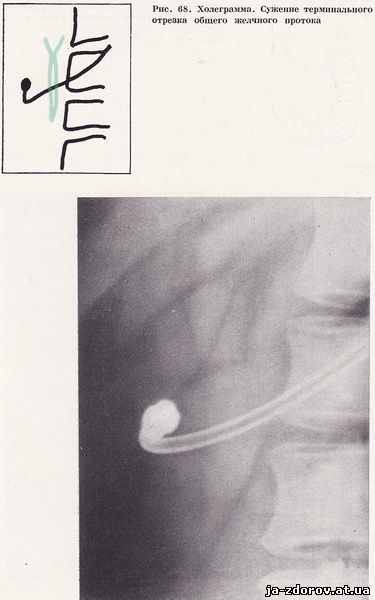
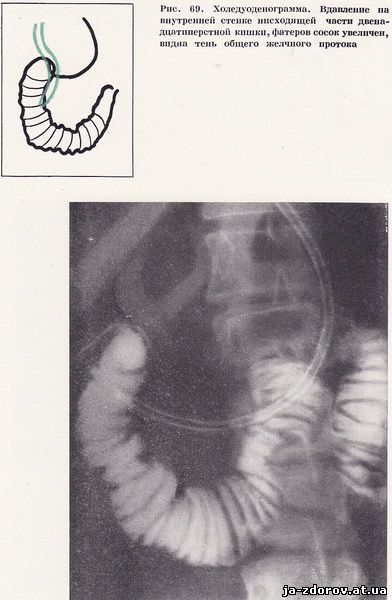
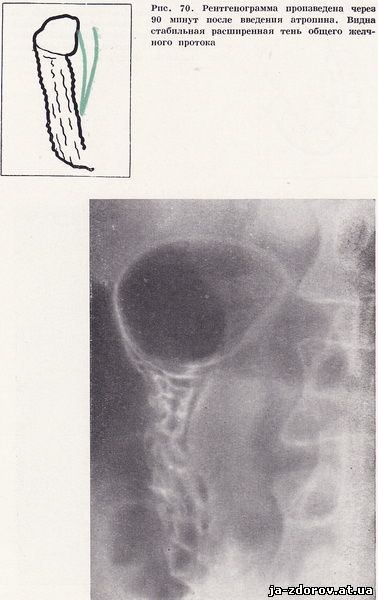
Холедуоденография у 35 пациентов позволила обнаружить изменения общего желчного протока. У 26 человек отмечалось равномерное сужение панкреатической части общего желчного протока с четкими контурами, а общий печеночный проток по сравнению с общим желчным протоком оказался несколько расширенным (рис. 66). Как правило, суженный участок общего желчного протока соответствовал месту наибольшего вдавления на внутреннем контуре нисходящей части двенадцатиперстной кишки. Особенно ярко изменения выявились на томограммах, так как в этих условиях отчетливее выявляется наиболее увеличенный сегмент головки поджелудочной железы и сужение панкреатической части общего желчного протока (рис. 67). У 9 пациентов отмечалось концентрическое сужение терминального отрезка общего желчного протока и значительное расширение его проксимального отдела. Эти изменения были обусловлены стенозирующим папиллитом, сопутствующим хроническому панкреатиту (рис. 68 - 70).