Полное отсутствие конечностей, дефекты развития и избыточный рост. Среди нарушений развития конечностей различают: 1) полное отсутствие одной или нескольких конечностей, 2) дефекты развития отдельных элементов конечности, 3) врожденные деформации и 4) избыточный рост конечности.
Полное отсутствие одной или нескольких конечностей называют эктромелией. Если при этом отсутствует одна верхняя конечность, то такое нарушение развития называют monobrachius, отсутствие обеих верхних конечностей называют abrachius, отсутствие одной нижней конечности - monopus, отсутствие обеих нижних конечностей - apus. Исключительно редко встречается отсутствие всех 4 конечностей - amelus. Когда в конечностях имеется недоразвитие проксимальных их отделов, прилегающих к туловищу, дистальные же отделы начинаются непосредственно от туловища, говорят о фокомелии (phokl - тюлень), так как конечности при этом напоминают ласты тюленя. И, наконец, возможны ампутации и врожденные полные дефекты отдельных костей, составляющих конечность. Первые происходят во внутриутробной жизни в результате отшнурования всей кости или ее части образовавшимися амниотическими тяжами, иначе говоря, в основе их лежат факторы механического порядка. Врожденные же дефекты костей, тотальные или частичные, как правило, наблюдаются у нескольких членов семьи, нередко в нескольких поколениях, что дает основание считать эту аномалию наследственной, обусловленной порочной закладкой.
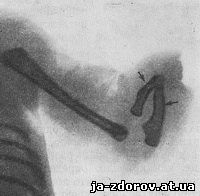
Рис. 59. Внутриутробная ампутация костей предплечья. Рудименты костей предплечья (указаны стрелками).
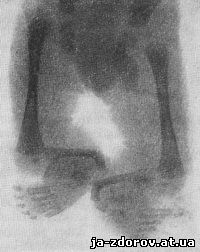
Рис. 60. Врожденное уродство голеней. Дефект малоберцовых костей у новорожденного.
Врожденные ампутации костей и их врожденные дефекты наблюдаются в длинных и коротких трубчатых костях (рис. 59, 60). Те и другие встречаются на одной стороне или одновременно на двух сторонах. Часто наблюдаются одновременно аналогичные изменения в верхней и нижней конечностях. Нередко те и другие комбинируются с другими пороками развития. При дефекте в проксимальном конце, как правило, определяются также дефекты и в дистальном конце, как при дефекте локтевой кости наблюдаются дефекты в костях по внутреннему краю кисти - пальцев, пястных костей и костей запястья; при дефекте большеберцовой кости одновременно определяется дефект костей в стопе по внутреннему ее краю - костей пальцев и соответствующих им плюсневых костей. При дефекте лучевой кости или малоберцовой кости имеются дефекты костей кисти и стопы по наружной их стороне.
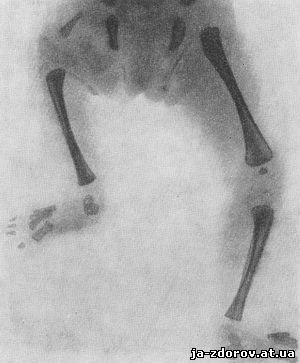
Рис. 61. Врожденная аплазия правого бедра у ребенка 17 суток.
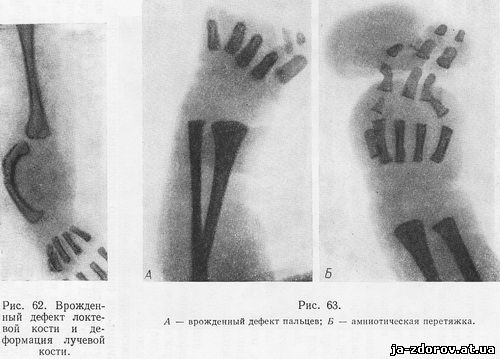
При недоразвитии или полном отсутствии лучевой кости получается положение рук, известное под названием косорукости - отклонение кисти в лучевую сторону; при недоразвитии локтевой кости кисть отклоняется в локтевую сторону. При отсутствии или недоразвитии большеберцовой кости голень укорочена и искривлена внутрь, голень и стопа на дефектной стороне меньше, чем на нормальной; малоберцовая кость может быть утолщена, гипертрофирована. При отсутствии или недоразвитии малоберцовой кости происходит искривление голени и стопы кнаружи (рис. 61, 62).
Врожденное слияние таранной кости с ладьевидной или таранной кости с пяточной костью встречается редко. На рентгенограмме эта картина достаточно отчетлива.
В пальцах кистей и стоп может определяться полидактилия - сверхкомплектные пальцы; эта аномалия наблюдается, как правило, в больших и пятых пальцах, при этом сверхкомплектный палец сочленяется с 1 и 5 пястными или с 1 и 5 плюсневыми костями; иногда же имеется продольное расщепление соответствующей пястной или плюсневой кости. Наблюдаются также расщепление дистального участка второй фаланги с сверхкомплектной конечной фалангой, а также расщепление конечной фаланги 1 и 5 пальцев кисти и стопы (рис. 63, 64).
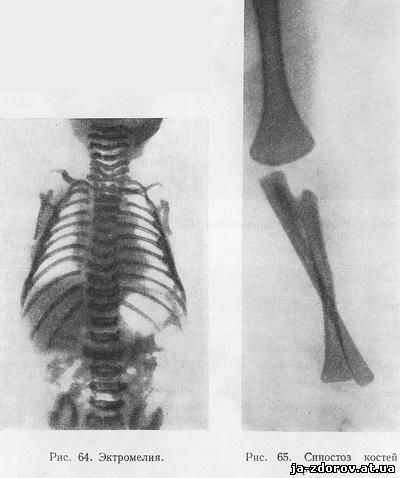
Рис. 64. Эктромелия. Рис. 65. Синостоз костей предплечья.
Полидактилия возникает либо как порочная закладка, либо в результате воздействия механических факторов, связанных с наличием амниотических тяжей. Нередко она комбинируется с синдактилией, причем сверхкомплектные пальцы в этих случаях часто не определяются клинически, а только при рентгенологическом исследовании (рис. 65, 66).
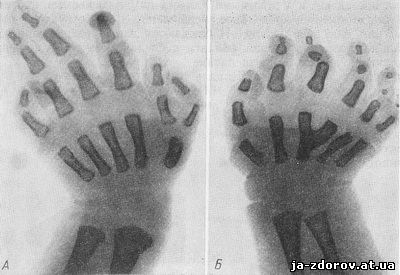
Рис. 66. Полидактилия. Кисти ребенка 3 суток.
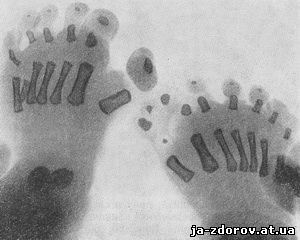
Рис. 67. Полидактилия. Стопы новорожденного.
Дефект костей кисти и стопы наблюдается при дефектах длинных трубчатых костей верхней и нижней конечностей, а также и в качестве самостоятельной аномалии. Если при этом отсутствуют средние пальцы, то получается расщепленная кисть или расщепленная стопа (рис. 67). Эта аномалия часто наблюдается на обеих сторонах и одновременно в кисти и стопе. Часто помимо дефектов пальцев имеется также дефект соответствующих пястных и метатарзальных костей. Эти аномалии наблюдаются обычно как наследственные. В кисти и стопе наблюдаются еще брахидактилия (укорочение пальцев), гиперфалангия (четырехчленное образование фаланг), а также дефект одной фаланги. Помимо указанных аномалий описаны слияния пястных костей, а также пальцев между собой, два указательных пальца при отсутствии большого пальца (5 трехчленных пальцев, расположенных в одной плоскости), макродактилия, врожденный вывих в метатарзофалангеальном суставе, боковая девиация пальцевых фаланг (рис. 68).
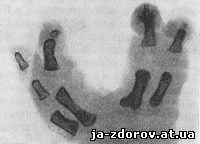
Рис. 68. Расщепленая кисть у ребенка 2 суток.
При избыточном росте конечности имеется гигантский рост всей конечности или какой-либо ее части. Чаще эта аномалия наблюдается на нижней конечности.
Врожденный вывих бедра. Врожденный вывих бедра является наиболее частой среди всех врожденных деформаций; раннее его распознавание имеет большое практическое значение, поскольку этим обеспечивается успех лечения. В настоящее время доказано, что эта аномалия может наблюдаться уже ко времени рождения ребенка и даже у зародышей 6 месяцев. Для большинства случаев врожденного вывиха бедра общепризнанным этиологическим моментом являются неполноценность тазобедренного сустава, выражающаяся в отставании роста образующих сустав костей, вследствие задержки их развития в раннем эмбриональном периоде, а также гипоплазия окружающих сустав мышц.
В нашей стране врожденный вывих бедра встречается в двух-трех случаях на 1000 новорожденных; у девочек он наблюдается в 5 - 6 раз чаще, чем у мальчиков. Бывает двусторонний вывих бедра и односторонний. Односторонний вывих наблюдается преимущественно слева.
При осмотре новорожденных ортопедами в родильных домах выявляются признаки дисплазии или подвывиха тазобедренного сустава. У некоторых детей при спонтанном вправлении эти признаки исчезают в первые месяцы после рождения. Такое самовправление вывиха наблюдается, в жарких странах благодаря свободным движениям ребенка ножками с момента рождения. В холодных странах, где свободные движения ножками у новорожденных и детей грудного возраста встречают препятствие со стороны одежды, спонтанное излечение врожденного вывиха бедра затруднено. Признаки дисплазии или подвывиха тазобедренного сустава в этих случаях предшествуют полному вывиху в тазобедренном суставе.
Вопросам раннего распознавания и лечения врожденного вывиха бедра у новорожденных у нас посвящены работы украинских ортопедов школы М. И. Ситенко, которые впервые в Советском Союзе организовали профилактическое ортопедическое обследование новорожденных в родильных домах Киева и Харькова.
Первое сообщение в отечественной литературе, касающееся распознавания и лечения врожденного вывиха бедра у новорожденных, было сделано В. О. Марксом на 5 Украинском съезде хирургов в 1933 г. В распознавании врожденного вывиха бедра В. О. Маркс придает особое значение клиническому симптому «соскальзывания»: при отведении бедра головка подходит к вертлужной впадине и, когда оно достигает 40 - 50°, происходит вправление в верхнем отделе вертлужной впадины, что удается осязать руками. Соскальзывание же головки сопровождается щелкающим звуком, который слышен окружающим.
Симптом «соскальзывания» признан наиболее постоянным признаком врожденного вывиха бедра. Его аналогами являются симптом «вправления и вывихивания» В. И. Шнейдерова и симптом «неустойчивости» А. П. Биезиня.
Когда головка бедра определяется вне впадины - имеется вывих в тазобедренном суставе. Если она находится между центром впадины и ее краем - имеется подвывих.
Рентгенологическое распознавание врожденного вывиха бедра у новорожденных затруднено, так как у них отсутствует ядро окостенения в эпифизе головки бедра и обширные части сустава еще являются хрящевыми.
Одновременная рентгенография обоих тазобедренных суставов производится на пленку размером 18 Х 24 см; при этом необходимо строго соблюдать горизонтальное положение тела ребенка, лежащего на спинке, и параллельное расположение ножек со слегка отведенными и ротированными внутрь бедрами при симметричной укладке; последняя проверяется по уровню стояния обеих верхних передних остей подвздошных костей.
Для определения наличия врожденного вывиха бедра Hilgenreiner предложил следующую схему (рис. 69). На рентгенограмме проводятся линии: горизонтальная - ab, проходящая через оба Y-образных хряща; перпендикуляры h, на линию ab, восстановленные из наивысших точек проксимальных концов бедер; линия cd, проходящая через верхненаружный край вертлужной впадины, определяющая скошенность вертлужной впадины по отношению к линии ab; в норме она образует с линией ab угол а в 27,5°. В норме расстояние от наивысшей точки проксимального конца бедра до линии ab равно 1 см, а расстояние от точки пересечения перпендикуляра h с линией ab до Y-образного хряща - 1 - 1,5 см.
При наличии врожденного вывиха бедра у новорожденного в первые дни его жизни на рентгенограмме определяется уменьшение перпендикуляра, увеличение отрезка сд и уменьшение скошенности вертлужной впадины - так называемого показателя вертлужной впадины (ацетабулярный индекс).
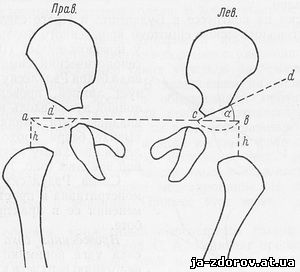
Рис. 69. Врожденный вывих бедра.
ab - горизонтальная линия, проведенная через оба Y-образных хряща; h - перпендикуляры, восстановленные из наивысших точек проксимальных концов бедер на линию ab; cd - линия, проходящая через верхненаружный край вертлужной впадины; угол a образован линиями cd и ab (схема по Хильгенрейнеру).
Stanislavlevic (1962) изучал тазобедренные суставы анатомически, клинически и рентгенологически у детей в возрасте от 2 до 6 дней. При рентгенологическом обследовании 450 новорожденных детей с нормальными тазобедренными суставами автор получил следующие данные:
1) средний ацетабулярный индекс равен 28 с колебаниями от 10 до 38;
2) на рентгенограммах нормальных тазобедренных суставов на переднем латеральном крае ацетабулярной впадины всегда имеется ацетабулярный выступ.
Индекс меняется при перемене положения ребенка в зависимости от того, как крестец лежит на столе: полностью или с наклоном кпереди. При пренатальной дислокации Stanislavlevic получил следующие рентгенологические признаки:
1) ацетабулярный индекс несколько меньше нормального;
2) ацетабулярный выступ уже нормального;
3) латеропозиция проксимальных концов бедер;
4) при перемене положения ребенка на столе индекс и выступ одинаковы.
При сублюксации автором отмечены следующие признаки:
1) ацетабулярный индекс выше 28°;
2) при наклоне крестца ребенка на 25° - ацетабулярный индекс нормален.
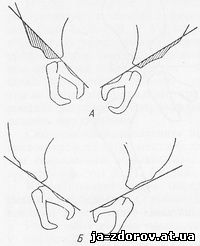
Рис. 70. Рентгенологический симптом Рэдулеску.
А - над лонной дугой проведены две линии: слева - нормальный тазобедренный сустав; справа - предвывих; Б - слева почти полный вывих; справа - вывих (линия проходит ниже подвздошной кости).
Рэдулеску на конгрессе в Будапеште и Праге сделал сообщение о рентгенологическом симптоме врожденного подвывиха бедра у новорожденных (1962). Рентгенологический симптом подвывиха бедра Рэдулеску характеризует линией, проведенной над лонной дугой вдоль вертлужной впадины. Эта линия при подвывихе бедра проходит параллельно верхнему краю вертлужной впадины (рис. 70).
Схема Рэдулеску очень демонстративна и проста для применения ее в практической работе.
Врожденная соха vara. Под соха vara понимают такую деформацию верхнего конца бедра, когда шеечно-диафизарный угол уменьшается, доходя до прямого и даже иногда до острого угла, а также укорочение шейки бедра, хотя бы оно и не сопровождалось уменьшением шеечно-диафизарного угла. В норме у детей на первом году жизни шеечно-диафизарный угол составляет 150°, а так называемый индекс длины шейки бедра (Длина шейки/Длина диафиза Х 100) равен 3. Необходимо, однако, напомнить, что измерения длины шейки и шеечно-диафизарного угла у новорожденного на практике связаны с исключительными трудностями, так как проксимальный конец бедра находится еще в хрящевом состоянии. Типичные же признаки соха чага - согнутая шейка и укороченный диафиз - распознаются позднее с развитием процесса окостенения.
Врожденный вывих в коленном суставе встречается очень редко. Он может быть односторонним и двусторонним; нередко он комбинируется с другими, подчас очень тяжелыми, пороками развития, часто с врожденным вывихом в тазобедренном суставе и косолапостью. Лишь в части случаев имеется настоящий вывих, чаще наблюдается состояние чрезмерного, ненормального разгибания голени без нарушения контакта между большеберцовой костью и бедром. В случае, описанном loahimstahl, бедро и голень образовали открытый вперед угол в 130°.
Врожденный псевдоартроз голени. Эту деформацию называют также врожденным переломом голени. В действительности же здесь нет истинного ложного сустава. Вначале на рентгенограмме определяется некоторая степень атрофии и искривление диафиза. В корковом его веществе заметно небольшое ограниченное овальное просветление или несколько таких участков разрежения костной ткани, расположенных рядом. В дальнейшем на этом месте наступает рассасывание кости с образованием противолежащих острых концов или надлом или полный патологический перелом, на месте которого никогда не наступает заживление с образованием костной мозоли. На концах костных фрагментов образуется замыкающая пластинка, суставная щель отсутствует, хрящевая ткань не покрывает заостренные концы костных фрагментов; не наблюдается также моделирование их в виде суставной головки и впадины. Процесс этот может длиться несколько лет.
Таким образом, врожденный псевдоартроз голени - не сущность болезни, а лишь ее исход. С. А. Рейнберг предлагает называть эту деформацию голени «так называемым псевдоартрозом». В огромном большинстве случаев деформация локализуется в большеберцовой кости на границе ее средней и нижней трети. Исключительно редко аналогичные изменения локализуются в верхней трети бедра, в плечевой кости, в средней или наружной части ключицы и в костях предплечья, чаще в дистальном отделе локтевой кости.
Врожденное дугообразное искривление костей голени - редкая врожденная деформация, возникающая в результате местного расстройства окостенения у нормального в остальном ребенка.
Основными клиническими симптомами являются односторонность поражения, варусное искривление обеих костей голени в нижнем конце, относительная атрофия пораженной голени.
Рентгенологически на первый план выступает утолщение кортикального слоя на вогнутой стороне обеих костей голени и сужение костномозгового канала (рис. 71).
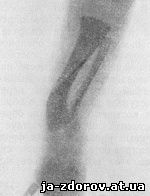
Рис. 71. Дугообразное искривление обеих костей голени. Ребенок 2 суток.
Эта картина часто описывается как латентный псевдоартроз или первая ступень так называемого врожденного псевдоартроза.
Мелкие кистозные просветления в области искривления расцениваются как начальные явления нейрофиброматоза.
Врожденную деформацию голени с дугообразным искривлением большеберцовой кости связывают с амниотическими перетяжками, о которых свидетельствуют иногда глубокие кожные складки на том же уровне кости.
Мы наблюдали врожденную деформацию голени с искривлением главным образом большеберцовой кости у 2 новорожденных. У одного была также двусторонняя косолапость. У другого ребенка на рентгенограмме голени в области дугообразного искривления большеберцовой кости определялись мелкие просветления, как описано при нейрофиброматозе. Дальнейшая судьба детей не известна.
Врожденная косолапость принадлежит к числу наиболее распространенных аномалий развития. Сущность ее заключается в постоянном положении стопы в состоянии супинации. Стопа повернута вокруг своей продольной оси внутрь, супинирована и обыкновенно также приведена; наружный край стопы обращен книзу, внутренний - кверху; тыльная поверхность стопы обращена прямо кпереди, подошвенная - кзади. Вся стопа находится под прямым углом к голени или под тупым при подошвенном ее сгибании.
Выраженная глубокая поперечная кожная складка на подошвенной стороне стопы, соответственно изгибу в шопартовом суставе, считается характерной для врожденной косолапости.
Врожденная косолапость может быть односторонней и двусторонней; нередко она комбинируется с другими аномалиями в стопе, особенно с опущенной стопой (с конской стопой) в положении подошвенного сгибания (pes equino-varus); опорой в этом случае служат головки плюсневых костей. В стопе встречаются еще и другие аномалии: pes valgus, pes calcaneus, pes adductus и др.
На боковой рентгенограмме стопы характерно взаимное расположение пяточной и таранной костей. В норме эти кости расположены под углом, открытым кзади; при косолапости они расположены параллельно друг другу (рис. 72).
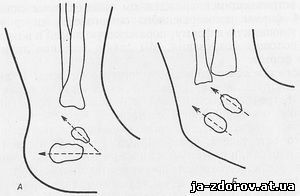
Рис. 72. Врожденная косолапость у новорожденного (схема).
А - расположение пяточной и таранной костей в норме; Б - при врожденной косолапости.
Раннее распознавание врожденной косолапости имеет большое практическое значение, так как оно позволяет ортопедам начинать лечение в первые недели после рождения.
Pes adductus congenitus или metatarsus varus иногда наблюдается в сочетании с косолапостью. Описаны случаи, когда у ребенка на одной ноге была косолапость, а на другой - pes adductus. Этиология этой аномалии не выяснена. При pes adductus стопа находится в положении более или менее сильного приведения, плюсневые кости, главным образом 2 - 3 и 4, изогнуты в дорсальном и латеральном направлениях. Пяточная кость стоит в более или менее вальгусном положении при большей частью уплощенном своде стопы.
Hallux varus - искривление большого пальца стопы внутрь - очень редкая врожденная деформация. Особенно редко встречается двустороннее искривление. Эта деформация часто сочетается с pes varus, pes planus, coxa vara, полидактилией (рис. 73). Этиология не ясна.
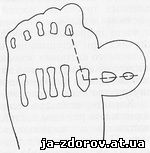
Рис. 73. Hallux varus.
Пунктиром обозначен прямой угол, образованный осями 1 и 2 пальцев стопы (схема).
На рентгенограмме стопы большой палец образует со 2 пальцем прямой угол. Все метатарзальные кости отклонены в медиальную сторону.















