Саркома придаточных полостей носа встречается реже, чем рак подобной локализации, в носовой же полости саркомы очевидно преобладают. Об этом пишет И. Сендзяк (1914), он же ссылается на Е. И. Малютина. Это отмечается в последнее время и В. Н. Щечкиным, который встречал рак верхней челюсти в 5 раз чаще, чем саркому, в то время как в носовой полости наблюдалось обратное. Материалы Ленинградского онкологического института подтверждают это положение.
Нами проводились рентгенологические исследования 11 больных с саркомами придаточных полостей носа. У 6 больных выявлены саркомы верхнечелюстных пазух и у 2 - решетчатого лабиринта. У 2 больных саркомы исходили из альвеолярного отростка верхней челюсти и распространялись на полость носа и гайморову пазуху. Только у одного больного саркома носовых косточек прорастала в решетчатый лабиринт.
Диагноз саркомы ставился в основном клинико-рентгенологически, гистологическое же исследование проводилось только в 4 случаях. При этом в 2 случаях оказалась фибросаркома, в одном - хондросаркома и одном - круглоклеточная саркома.
Ф. И. Добромыльский и И. И. Щербатов пишут: «Круглоклеточные и мелкоклеточные саркомы протекают более злокачественно, чем крупноклеточные». Особенной злокачественностью отличаются пигментные саркомы и меланосаркомы.
Следует все же отметить, что в 2 случаях, когда гистологическое исследование не производилось, трудно было окончательно отдифференцировать саркому от ракового процесса. Все остальные случаи не вызывали каких-либо сомнений. Описание рентгенологических данных нами проводится на основе разбора этих достоверных случаев.
Возраст больных распределялся следующим образом: до 10 лет - 1, от 10 до 20 лет - 5, от 20 до 30 лет - 1, от 40 до 50 лет - 2, от 50 до 60 лет - 2 больных. Отсюда видно, что в основном преобладали больные молодого возраста. Все они подвергались тщательному рентгенологическому исследованию, включая томографию. Анализ полученных рентгенологических данных позволяет нам сказать, что основными ранними рентгенологическими симптомами сарком, исходящих из верхнечелюстных пазух, а также из смежных зон, когда еще не наблюдается резкого обезображивания лица, является деструкция пораженного участка. При раке остеолиз возникает обычно, когда новообразование достигает определенной величины. При этом процесс носит постепенно прогрессирующий характер. При саркомах же не удается выявить тень новообразования без деструктивного процесса. Следовательно, деструкция возникает рано. Пораженная стенка пазухи теряет четкость контура на ограниченном участке за счет остеолиза, который в дальнейшем быстро прогрессирует, разрушая стенку пазухи и прилегающие участки костной ткани. Естественно, что периостальной реакции при подобных деструкциях не наблюдается. Разрушение костных стенок пазухи происходит, как известно, и при раке, но отличительная особенность саркоматозной деструкции заключается в том, что она «ползет» по костям лицевого скелета: верхней челюсти, скуловой кости, носовым косточкам и т.д. Граница пораженного участка не отличается четкостью, но в большинстве случаев выявляется, особенно если опухоль распространяется на скуловую кость и скуловой отросток верхней челюсти. При миграции опухоли в сторону носа определить границу поражения гораздо труднее, так как вскоре вовлекаются в процесс мягкие ткани носа.
Следует отметить, что видимость контуров деструкции еще не означает видимости границ новообразования, так как за этой границей нередко оказываются саркоматозные клетки.
В отдельных случаях другой особенностью саркомы пазух, по-видимому, является наличие слабой облачковидной тени соответственно ограниченному участку зоны разрушения или, реже, на всем ее протяжении. Тень эта обычно характеризуется вкраплениями за счет разрушенных костных элементов. Наличие остеоидных включений - довольно характерное явление для сарком этой области. Правда, отдельные вкрапления и в связи с этим пятнистость тени возможны и при доброкачественных опухолях придаточных пазух, например при цементоме или псаммоме. Однако такие заболевания встречаются крайне редко. Они отличаются как по клиническим, так и по рентгенологическим данным. При них характерной деструкции на снимках не наблюдается, хотя изменения стенок пазух пластического характера нередкое явление.
Необходимо также учесть, что при саркомах, исходящих из пазух, так же как и при раках подобной локализации не наблюдается симптома расширения пазухи. Панкост, Пендерграс, Шеффер придают также большое значение рентгенологическому определению разрушений костных стенок придаточных пазух.
В. С. Брежнев в диссертации отмечает значение томографического исследования для уточнения деструкции костных стенок пазух.
Приведем один из типичных случаев саркомы, исходящей из гайморовой пазухи.
Больного С., 8 лет, беспокоили 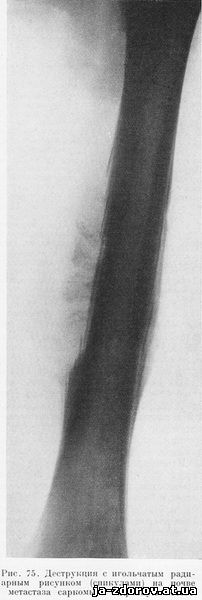 зубные боли в течение 2 недель. В связи с этим 9.08 1954 г. была произведена экстракция пятого зуба верхней челюсти слева. Однако, это не принесло успокоения больному. 11.08 удален еще один - шестой зуб. Боли продолжались, появилась припухлость на слизистой оболочке, в зоне экстрагированных зубов. Больной был госпитализирован в стационар районной больницы, где произведен разрез на слизистой оболочке пораженного участка полости рта. Гноя не оказалось. После этого опухоль стала быстро прогрессировать. Больного перевели в республиканскую больницу.
зубные боли в течение 2 недель. В связи с этим 9.08 1954 г. была произведена экстракция пятого зуба верхней челюсти слева. Однако, это не принесло успокоения больному. 11.08 удален еще один - шестой зуб. Боли продолжались, появилась припухлость на слизистой оболочке, в зоне экстрагированных зубов. Больной был госпитализирован в стационар районной больницы, где произведен разрез на слизистой оболочке пораженного участка полости рта. Гноя не оказалось. После этого опухоль стала быстро прогрессировать. Больного перевели в республиканскую больницу.
Лицо больного асимметрично за счет припухлости левой щеки, последняя безболезненна при пальпации. Экзофтальм левого глазного яблока. Слизистая оболочка щеки слева отечна, переходная складка уплотнена. Открывание рта свободное.
Заподозрено злокачественное новообразование и больной направлен на рентгенологическое исследование.
На снимке черепа в подбородочно-носовой проекции от 18.10 1954 г. определяется разрушение нижненаружной стенки левой гайморовой пазухи, которое распространяется и на нижнюю стенку глазницы. Зона разрушения за исключением ее наружного участка занята облочковидной тенью с костными включениями. Один зуб не имеет костного остова - «висит в воздухе». Просвет гайморовой пазухи сужен, пневматизация ее уменьшена. Венечный отросток левой ветви нижней челюсти смещен кнаружи. Аксиальный и другие снимки ничего существенного не дали. В этот же день были произведены послойные снимки на глубине 0,5 - 1 и 1,5 см от передней поверхности пазухи. Томограмма на глубине 1,5 см показала наличие крупнопетлистых наслоений на гайморову пазуху, костные же границы левой верхнечелюстной пазухи не прослеживались.
Учитывая клинико-рентгенологические данные нами была предположена саркома, исходящая из нижнего отдела наружной стенки пазухи. После перевязки наружной сонной артерии в республиканской стоматологической больнице больному была начата рентгенотерапия и проведено облучение с двух полей в суммарной дозе 8000 р в течение одного месяца. За это время опухоль уменьшилась, сдвиги со стороны крови были незначительными. К концу лечения снимки были повторены. Тень на фоне левой гайморовой пазухи стала более плотной.
На томограмме от 22/11, сделанной на глубине 3,5 см, было замечено смещение кнаружи левого венечного отростка нижней челюсти и выемка на медиальной поверхности вертикальной ветви челюсти с этой же стороны вследствие давления опухоли. Это повторное томографическое обследование было проделано нами в связи с ухудшением состояния больного. В ночь на 18/11 больной стал жаловаться на боль в левом бедре, из-за боли мальчик не мог уснуть. На утро бедро оказалось слегка припухшим. Боли продолжались и в дальнейшем, поэтому 20.11 1954 г. были произведены снимки левой бедренной кости в двух проекциях. На снимке левой бедренной кости от 20.11 соответственно нижней трети диафиза определено циркулярное отслоение периоста и деструкция с игольчатым радиарным рисунком (спикулами) надкостничных опухолевых разрастаний (рис. 75).
Совершенно очевидно, что в данном случае имелась остеосаркома гайморовой пазухи, метастазировавшая в бедренную кость. Боли в бедре удалось подавить после нескольких сеансов рентгенотерапии этой области. Больной был выписан из республиканской больницы по месту жительства в район, откуда в марте 1955 г. получено извещение о его смерти.
По нашему мнению, заслуживает внимания выявленный нами симптом смещения новообразованием венечного отростка. Этот симптом объясняется значительной податливостью костной ткани лицевого скелета особенно в молодом возрасте.
В дальнейшем при наблюдении нескольких других больных мы убедились в значимости симптома истончения и смещения венечного отростка челюсти при саркомах, исходящих из гайморовых пазух, крылонебных и подвисочных ямок. Однако этот симптом наблюдается не только при саркомах, но и при доброкачественных опухолях такой же локализации. При медленном росте доброкачественного новообразования могут быть истончены, деформированы и смещены как венечные, так и суставные отростки нижних челюстей. При саркомах, очевидно, до деформации и смещения суставного отростка дело не доходит.
В описанном случае саркома пазухи была предположена на основании изучения рентгенограмм и выявления в основном двух симптомов: разрыва контура наружной костной стенки гайморовой пазухи и прилегающей к этому участку тени с элементами костного включения. В дальнейшем был обнаружен еще дополнительный симптом смещения венечного отростка нижней челюсти на пораженной стороне. Окончательному установлению диагноза способствовало выявление метастаза в бедренную кость. Отличить саркоматозное новообразование от ракового помогло наличие тени с островками костных включений. При отсутствии последних до появления метастаза вряд ли можно было бы установить саркоматозную природу опухоли. Таким образом, в описанном случае природа заболевания была распознана на основании рентгенологических данных.
Саркомы вызывают, очевидно, обезображивание лица в большей степени, чем раковые поражения. Нами в нескольких случаях была распознана саркома придаточных пазух на основании значительной деформации лицевого скелета при общих симптомах, свойственных злокачественным новообразованиям этой области. Приведем одно из своих наблюдений, подтвержденное гистологически.
У больного Ч., 17 лет, в апреле 1948 г. появилась плотная, безболезненная припухлость у внутреннего края левого глаза. В январе 1949 г. в левой подглазничной области возник «инфильтрат», который был вскрыт в районной больнице. После этого опухоль стала значительно увеличиваться, оттесняя левое глазное яблоко кнаружи.
В клинику больной поступил 12.03 1949 г. Лицо деформировано плотной опухолью между левой глазницей и носовой полостью. Левый носовой ход закрыт. Левое глазное яблоко резко смещено кнаружи. Имеется фистула вследствие гнойного дакриоцистита и флегмоны левого слезного мешка, развившихся на почве опухолевого процесса.
При осмотре интраорально опухоль простирается от <2 до <7 зуба. На снимках черепа от 28.03 1949 г. в трех проекциях (подбородочно-носовой, лобно-носовой и аксиальной) определяется резкое понижение пневматизации решетчатого лабиринта гайморовой пазухи и носовой полости слева. С этой же стороны полость носа расширена, ее боковая стенка смещена влево, дно продавлено. Левая глазница деформирована: сужена, смещена кверху и кнаружи. Деформированы мягкие ткани носа и прилегающих участков. Разрушена верхняя и медиальная стенки левой гайморовой пазухи. Наружная ее стенка в заднемедиальном отделе истончена и продавлена в крылонебную ямку.
21.04 1949 г. операция (И. М. Утробин). Под местной анестезией произведена резекция части тела верхней челюсти, включая костное основание носа и нижней стенки орбиты. Удалено основное место залегания опухоли в решетчатой пазухе. Вскрыта лобная пазуха.
Послеоперационное течение без осложнений. После протезирования операционного дефекта 13.05 1949 г. больной выписан в хорошем состоянии. Гистологическое исследование препарата показало фибросаркому.
Нередко гайморовы пазухи оказываются вовлеченными в той или иной степени при новообразованиях верхних челюстей. При саркомах это происходит почти во всех случаях.
Если учесть, что злокачественные опухоли верхней челюсти наблюдаются чаще, чем нижней, то станет понятным частота поражения гайморовых пазух. Опухоли, исходящие из разных отделов верхней челюсти, отличаются некоторым своеобразием симптомов и течения. В этом отношении особенно демонстративны опухоли нижнего отдела верхней челюсти, обычно исходящие из тела, альвеолярного отростка и твердого неба. Раковые опухоли такой локализации не исключаются, но они, по-видимому, встречаются реже. При саркомах, исходящих из нижних отделов верхних челюстей, появляется деформация лица на высоте основания носа у его крыла. При этом более отчетливо устанавливается припухлость на десне над зубами и на твердом небе. Расшатывание и выпадение зубов, боли невралгического характера, не успокаивающиеся и после выпадения зубов, затруднение носового дыхания, появление серозно-кровянистых выделений из носа - все это дает основание предположить наличие злокачественной опухоли подобной локализации. В последующем, когда опухоль разрушает стенку гайморовой пазухи, особенно медиальную, появляются поздние симптомы в виде гнойных зловонных выделений из носа, значительной деформации лица, прободения опухоли в полость рта и т. д. Возникают кровотечения и нарастает кахексия больного.
Приведем снимки и краткие выписки из истории болезни больного, у которого саркома первично исходила из альвеолярного отростка верхней челюсти.
Больной 3., 50 лет, поступил в стационар республиканской стоматологической больницы 8.10 1954 г. с жалобой на растущую опухоль правой верхней челюсти. В 1952 г. в районной больнице было произведено иссечение опухоли, возникшей на альвеолярном отростке левой челюсти. В 1953 г. опухоль вновь появилась. В июле этого же года в клинической обстановке была произведена резекция правой и отчасти левой верхних челюстей. Больной был выписан в удовлетворительном состоянии после протезирования.
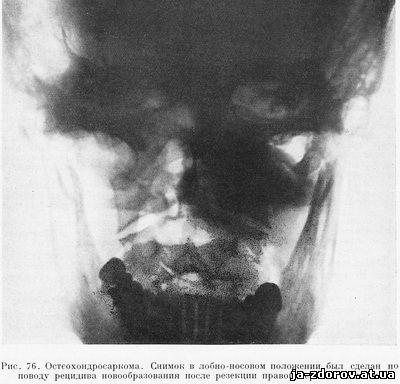
Рис. 76. Остеохондросаркома. Снимок в лобно-носовом положении был сделан по поводу рецидива новообразования после резекции правой верхней челюсти.
В начале августа 1954 г. больной вновь заметил начинающийся рост опухоли. При поступлении в стационар в октябре 1954 г. в области правой щеки отмечается резко выступающая бугристая опухоль. В полости рта имеется единственный сохранившийся 7> зуб. Верхний и средний носовые ходы справа свободны. Нижний носовой ход резко сужен и уменьшен в размерах за счет продавливания снизу. Со стороны глаз изменений не обнаружено. Подчелюстные лимфатические узлы справа одиночные, подвижные и слегка болезненные при пальпации, слева не определяются. При рентгенологическом исследовании па снимках в четырех проекциях (подбородочно-носовой, лобно-носовой, боковой и аксиальной) выявлена деструкция с пятнистой тенью на сохранившейся части левой верхней челюсти, в основном в зоне гайморовой пазухи. Правая челюсть и прилегающий участок скуловой дуги резецированы (рис. 76).
На основании рецидивирующего течения новообразования и рентгенологических данных в этом случае можно было предположить остеохондросаркому. Это стало очевидным после гистологического исследования кусочков опухоли, удаленной при операции. В данном случае на основании анамнестических данных предполагалось, что опухоль первично возникла из альвеолярного отростка верхней челюсти, однако не исключалось ее возникновение из нижнего отдела гайморовой пазухи. Очень возможно, что вначале это была хондрома, в последующем перешедшая в хондросаркому.
Хондросаркомы могут развиваться из очажков хрящевой ткани, чаще всего из отщепившихся, заблудившихся клеток. При гистологическом исследовании нередко наряду с хрящевыми элементами, зрелыми или незрелыми, могут быть обнаружены и островки костной ткани. Тогда принято говорить о остеохондросаркоме. Последнее имело место в нашем случае.
Остеохондросаркомы возникают чаще у молодых людей, но не исключена возможность их развития и в пожилом возрасте, как это было в нашем случае.
Следует отметить, что при однократном исследовании больного трудно только на основании рентгенологических теневых особенностей отдифференцировать остеохондросаркому от остеохондромы или обызвествленной фибромы. Не всегда это возможно и при учете клинических данных без гистологического исследования. Поскольку известны переходы хондром в саркомы, при рентгенологическом обнаружении характерного для хондромы хрящевого рисунка, иногда с вкраплениями островков извести на фоне придаточных пазух, нужно подумать не только о хондроме, но и о хондросаркоме или остеохондросаркоме. В каждом таком случае необходимо для уточнения диагноза дальнейшее клиникорентгенологическое наблюдение, по возможности включающее биопсию с последующим гистологическим исследованием.
Другое наше наблюдение, касающееся саркомы, исходящей из альвеолярного отростка, рентгенологически не менее демонстративно.
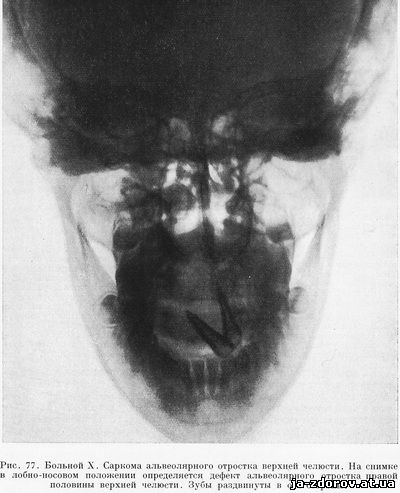
Больному Х., 14 лет, за 3 месяца до рентгенографии был нанесен удар в область верхней челюсти справа. Примерно через неделю у основания правой половины носа появилась припухлость и небольшое кровотечение из носа. Через месяц припухлость распространилась на альвеолярный отросток (на десну) верхней челюсти, которая временами кровоточила. В районной больнице был произведен разрез пораженного участка со стороны полости рта и удален один зуб верхней челюсти. При этом гной не обнаружен. В дальнейшем отмечен быстрый рост новообразования, преимущественно кпереди. При объективном исследовании выявлена бугристая, плотная на ощупь, розового цвета опухоль, которая занимает передний отдел твердого неба и десну преимущественно справа. Передние зубы справа раздвинуты новообразованием.
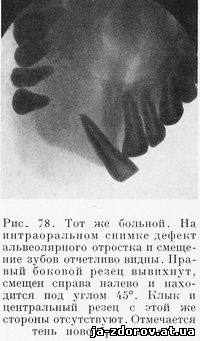
На рентгенограме в лобно-носовом положении определяется дефект альвеолярного отростка правой верхней челюсти. Зубы раздвинуты в обе стороны, клык и центральный резец справа отсутствуют, а другой резец с этой же стороны вывихнут и находится под углом 45' (рис. 77). На интраоральном снимке области верхних резцов описанные изменения отчетливо видны (рис. 78).
Следует учитывать, что саркому могут симулировать сверхкомплектные зубы в носовой полости, особенно в гайморовых полостях. Внешняя картина может навести врача на мысль о злокачественном новообразовании особенно в тех случаях, когда имеется гиперплазия остеоидной ткани в зоне аномального зуба. Присоединившийся на почве травмы или инфекции воспалительный процесс усугубляет заблуждение врача. Нам неоднократно приходилось иметь дело с такого рода больными.
Больной Г., 24 лет, в августе 1955 г. обратил внимание на небольшую припухлость правой щеки, но болей не было. В сентябре стал шататься верхний зуб справа. 27.11 1955 г. этот зуб был удален, но припухлость не уменьшалась, а даже нарастала. С подозрением на саркому больной был направлен для рентгенологического исследования.
30.11 1955 г. были произведены рентгеновские снимки в четырех основных проекциях (лобно-носовой, подбородочно-носовой, аксиальной и боковой). На основании этих снимков злокачественное новообразование лицевого скелета было отвергнуто. На снимках установлено, что дно правой гайморовой пазухи располагается выше дна левой пазухи на 1,2 см в связи с наличием под гайморовой пазухой аномального, сверхкомплектного зуба. На утолщенном и расширенном скуловом отростке правой верхней челюсти выявлена зубная луночка и частично вывихнутый зуб. Это особенно хорошо заметно на лобно-носовом снимке.
На основании данных рентгенологического исследования диагноз саркомы был исключен.
Как видно из описанного, злокачественные опухоли придаточных полостей носа многообразны по форме и нередко имеют много общего в рентгенологической картине с доброкачественными новообразованиями такой же локализации. Однако при внимательном рентгенологическом исследовании больного и сопоставлении рентгеновских симптомов с клиническими данными в большинстве случаев удается правильно решить диагностическую задачу не только в запущенных случаях, но и на ранних фазах развития опухолей.
Рентгенологическое исследование, включающее и томографию, позволяет уточнить первичную локализацию, распространение и границу поражения, а в отдельных случаях и природу новообразования.















