Рак пищевода возникает в базальных участках слизистой оболочки или в эпителиальных образованиях подслизистого слоя пищевода. В дальнейшем на месте очага патологической инфильтрации образуется выпячивание в виде узелка или незначительное втяжение (рис. 1). Покрывающий этот участок покровный эпителий начинает обнаруживать более или менее своеобразные изменения в результате расстройств кровообращения: слизистая оболочка становится малокровной, окрашивается в белесовато-бледный цвет или, наоборот, приобретает ярко-красную и даже сине-багровую окраску. Поверхность опухоли иногда покрывается точечными кровоизлияниями. Макроскопическая картина рака пищевода определяется характером распространения - роста опухоли. При подслизистом - инфильтративном и экстраэзофагеальном - распространении опухоли поверхность слизистой оболочки может длительно оставаться неизмененной, долго не изъязвляясь. В других случаях опухоль как бы вдается в просвет пищевода в виде тутовой ягоды - интраэзофагеальный рост. Опухоль может состоять из отдельных или сливающихся между собой узлов, иногда с изъязвлением, окруженным валиком, с приподнятыми плотными краями (так называемая блюдцеобразная форма). Иногда опухоль циркулярно охватывает пищевод, вызывая сужение его просвета; слизистая оболочка бывает при этом неповрежденной или с изъязвлениями.
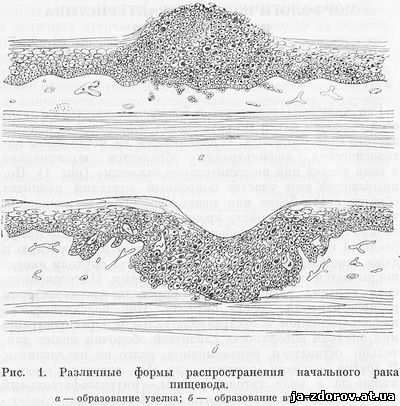
Раковая опухоль может располагаться в пищеводе на различном его уровне. Сопоставляя многочисленные высказывания и статистические данные разных авторов по этому вопросу, можно с определенностью утверждать, что в верхней трети пищевода раковый процесс локализуется реже, чем в средней и нижней.
По нашим наблюдениям, рак преимущественно локализуется в средней трети пищевода; второе место занимает нижняя треть и наименьшее количество раковых опухолей пищевода находится в верхней его трети (табл. 1).

Распределение ракового процесса по длиннику пищевода имеет практическое значение с точки зрения выбора метода рациональной терапии для каждой локализации.
Тщательное рентгенологическое изучение распространения опухолей показывает, что преимущественная локализация раковых поражений - область физиологических сужений - далеко не всегда подтверждается. На основании изучения 500 случаев достоверно установленного рака пищевода можно сделать вывод, что практически не может быть речи об «излюбленном» расположении раковой опухоли в местах физиологических сужений пищевода.
Формирование представлений о подобной ее локализации относится к дорентгеновской эре в медицине. Оно поддерживается и в наши дни потому, что в какой-то мере объясняет развитие ракового процесса в местах наибольшей травматизации и длительного раздражения стенок пищевода (А. В. Мельников и др.).
Повседневные рентгенологические наблюдения показывают, что развитие ракового процесса в области так называемого второго физиологического - аортального - сужения наблюдается крайне редко, несмотря на то что этот участок все время травмируется пульсирующей аортой и проходящим по изгибающемуся здесь пищеводу пищевым комком. Из 500 больных раком пищевода мы только у 4 обнаружили такое расположение опухоли.
Несколько сложнее обстоит дело с опухолями области кардии, однако и здесь при тщательном анализе можно доказать, что они в большинстве случаев исходят из желудка. Учитывая эту особенность, А. И. Савицкий предложил называть эти опухоли «юкстакардиальным раком». Л. М. Нисневич предложил для опухолей, возникающих в абдоминальной части пищевода и захватывающих впоследствии анатомическую кардию, название «паракардиальный рак». По данным этого автора, такие опухолевые образования составляют 20% всех случаев рака кардиальной области.
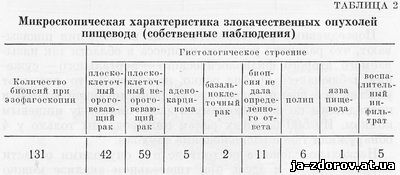
Рак пищевода в отличие от рака других локализаций характеризуется довольно однообразной гистологической картиной -. это плоскоклеточный рак. По данным Ф. И. Пожариского, А. И. Савицкого и др., ороговевающий рак составляет 90% всех случаев рака пищевода. Редко наблюдается базальноклеточный, коллоидный, железистый рак, напоминающий аналогичные раковые опухоли желудка.
Л. М. Нисневич, анализируя секционный материал 250 случаев рака пищевода, установил, что плоскоклеточный рак был в 86,6%, аденокарципома - в 4,5%, медуллярный рак - в 3,7%, скирр - в 3%, фиброзный рак - в 3%, базальный - в 1,5%, слизистый - в 1,5%, простой рак - в 1,5%.
По мнению Б. В. Петровского, В. И. Казанского и др., аденокарциномы и злокачественные аденомы наблюдаются преимущественно при локализации процесса в нижней трети пищевода вблизи кардии, где почти всегда в слизистой оболочке пищевода имеются маленькие разбросанные островки желудочного цилиндрического эпителия.
По суммированным наблюдениям, в верхней и средней трети пищевода, как правило, развивается плоскоклеточный рак, тогда как в нижней трети встречаются аденокарцинома и слизистый рак (табл. 2).
Раковые опухоли непосредственно, контактно или по лимфатическим и кровеносным сосудам распространяются по длине органа или по его окружности, вызывая в ряде случаев неспецифический воспалительный процесс окружающих опухоль тканей. При вовлечении в опухолевый процесс мышечной оболочки пищевода в околопищеводной клетчатке возникает реактивное воспаление с образованием инфильтрата, не содержащего еще специфических раковых элементов. В дальнейшем происходит спаяние этого инфильтрата с окружающими органами (плевра, перикард, трахея, аорта и т. д.). Только значительно позже в процессе существования опухоли отдельные участки некротизируются с образованием язвы, а внедрившаяся инфекция вызывает их нагноение и гнилостный распад. Образовавшиеся язвы пищевода могут иногда создавать большие трудности в установлении истинного характера патологического процесса. Даже самые тщательные исследования гнилостной язвы могут не выявить раковых элементов и для подтверждения ракового процесса приходится целеустремленно исследовать окружающие ткани (Д. С. Морозов, А. И. Абрикосов и др.).
По данным К. Г. Волковой и В. Д. Цинзерлинга, разрушение стенок сосудов в области раковой опухоли пищевода возникает в результате осложнения вторичной фузоспирохетной инфекцией, развивающейся па месте изъязвления.
При глубоком распространении опухоли и распаде тканей могут образоваться свищевые ходы, что в зависимости от вовлечения органа в процесс вызывает развитие аспирационной пневмонии, абсцесса или гангрены легкого, медиастинита, гангренозного или гнойного перикардита и др. Молниеносное смертельное кровотечение является результатом перехода патологического процесса на стенку аорты и образования пищеводно-аортальной фистулы. Прорастание и прорыв опухоли в другие сосуды также обычно завершаются внезапным кровотечением, сила и характер которого зависят от величины сосуда и размеров свищевого хода. Образование фистулы пищевода обычно наблюдается в терминальных фазах заболевания.
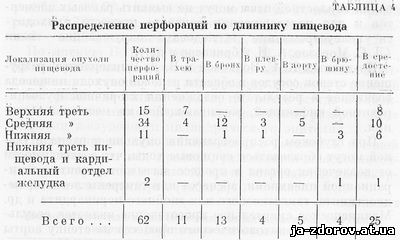
Частота формирования свищей, по данным литературы, различна. Результаты секций, лежащие в основе большинства статистик и соответствующие конечной фазе «натурального» течения заболевания, относятся к случаям тяжелого клинического течения болезни, потребовавшим госпитализации. Мы считаем, что наблюдавшиеся нами клинико-рентгенологически 8,2% перфораций при «натуральном» течении болезни соответствуют истинному положению фактов, являясь как бы нижней границей частоты этого рода осложнения (табл. 3).

По единодушному мнению всех исследователей, опухоли пищевода, располагающиеся в средней его трети, дают больший процент перфораций, что весьма демонстративно описывает И. Т. Шевченко (табл. 4).
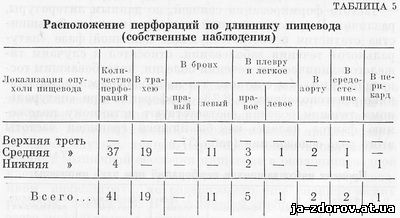
По нашим данным, перфорации при опухолях, локализующихся в средней трети пищевода, встречаются наиболее часто; мы ни разу не наблюдали перфораций при опухолях, расположенных в верхней трети пищевода (табл. 5).
Помимо распространения опухолевого процесса путем непосредственного прорастания в окружающие ткани, нередко наблюдается и метастазирование. А. Д. Тимофеевским (1947) была доказана способность опухолевых элементов отрываться от основной опухоли и развиваться в питательной жидкости вне связи с ней, образовывать «пылевые метастазы». В последнее время эта возможность вновь подтверждается работами Costachel (1965). Такой путь образования метастазов при раке пищевода, по-видимому, следует допустить, поскольку нередко можно видеть мультицентричные участки поражения пищевода раком. Господствовавшее до недавнего времени представление о раке пищевода как о заболевании с относительно доброкачественным течением основано на наблюдениях старых авторов, утверждавших, что у большинства умерших от рака пищевода не было метастазов. Мнение о метастазах рака пищевода, будто бы появляющихся только у немногих больных и на поздних этапах развития заболевания, основывалось на результатах патологоанатомических вскрытий. «Новейшие наблюдения говорят за малую наклонность раков пищевода к метастазированию», - писал М. Н. Шевандин.
Отсутствие метастазов у больных раком пищевода, по данным Ленинградского онкологического института, было отмечено в 56,6%, по Л. М. Нисневичу - в 45,2%, по В. И. Николаеву - в 57% и т. д. На проанализированном нами секционном материале метастазов не было в 57% случаев.
Однако еще в 1933 г. В. С. Левит на основании своих клинических наблюдений писал: «Старое положение Бильрота о малой склонности раков пищевода к метастазированию нуждается лишь в поправке, что отдаленные метастазы (за пределами средостения) действительно не часты». Как показали специальные исследования (Ф. И. Пожариский, 1934), обычное патологоанатомическое вскрытие без проведения целеустремленных гистологических исследований отдельных органов не может считаться абсолютно достоверным.
Ф. И. Пожариский указывает, что на аутопсии метастазы рака в лимфатические узлы далеко не во всех случаях диагностируются: из 72 «раковых» лимфатических узлов макроскопически рак был обнаружен лишь в 42 случаях, в трех - заподозрен, а в 27 случаях только гистологическое исследование выявило метастазы рака.
Из известных путей распространения метастазов - лимфогенного, гематогенного, лимфо-гематогенного и имплантационного, по единодушному мнению, для рака пищевода обычным, по-видимому, является лимфогенный путь (П. И. Кокорин, А. В. Мельников, Л. М. Нисневич, М. П. Горюнова и др.). И только опухоли нижнего отдела пищевода могут иногда метастазировать и гематогенным путем (Б. В. Огнев и др.).
Своеобразной архитектоникой лимфатической системы и возможностью лимфотока не только в ортоградном, но и в ретроградном направлении во многом объясняется развитие тех или иных метастазов. Существование ретроградного лимфообращения подтверждено экспериментальными работами на животных (Ф. И. Пожариский).
А. В. Мельников, Я. М. Брускин, Л. М. Нисневич и др. различают метастазы как регионарные, так и отдаленные - ортоградные и ретроградные. Обычная схема процесса метастазирования при раке пищевода представляется в следующем виде: бластоматозные элементы из лимфатической сети стенки пищевода, следуя ортоградному лимфотоку, попадают в регионарные узлы, блокируя их. В дальнейшем они могут ретроградным током лимфы или проникнуть в другой участок пищеводной стенки, образуя новый раковый узел (множественный рак пищевода), или попасть в лимфатические узлы и органы, связанные сетью коллатеральных лимфатических путей.
Вариабельность грудного протока и анатомические варианты яремного и подключичного лимфатических стволов обусловливают многообразие возможностей возникновения «атипичных» метастазов при раке пищевода. Вопреки распространенному мнению, по нашим данным, метастазы при раке пищевода в левые надключичные узлы встречаются сравнительно не часто. Известны случаи, когда только биопсия такого узла позволяла разобраться в неясной клинической картине рака пищевода.
Этапность метастазирования рака можно схематично представить следующим образом: метастазы в ближайшие регионарные лимфатические узлы; метастазы в регионарные лимфатические узлы более отдаленных зон и отдаленные метастазы по кровеносной системе в кости, легкие и т. д.
Практическое значение приведенной схемы заключается в том, что появление метастазов в лимфатических узлах отдаленных зон при раке пищевода полностью исключает возможность применения радикальной терапии.
Своеобразие лимфатической архитектоники и лимфодинамики с учетом их особенностей на разных уровнях пищевода позволили М. И. Горюновой разработать схему метастазирования рака пищевода.
Схема лимфогенного метастазирования плоскоклеточного рака пищевода
Верхняя треть
Надключичные лимфатические узлы
Глубокие шейные лимфатические узлы
Паратрахеальные лимфатические узлы
Средняя треть
Трахеобронхиальные лимфатические узлы
Эзофагеальные лимфатические узлы
Препортальные лимфатические узлы
Нижняя треть
Кардиальные лимфатические узлы
малой кривизны желудка
М. И. Горюнова указывает, что пути метастазирования при раке пищевода определяются локализацией поражения: рак нижней и средней трети дает чаще лимфогенно-гематогенные метастазы, в то время как раковые опухоли шейного отдела пищевода их не дают, а чаще растут по длине пищевода.
Наши наблюдения совпадают с мнением Л. М. Нисневича, что при раке пищевода метастазы в основном следуют фрагментарной схеме распространения лимфатических узлов и сосудов.
Имеются указания, что частота метастазирования рака пищевода уменьшается по мере повышения возраста больного (А. И. Фельдман, М. Н. Заевлошин и др.). Наши наблюдения подтверждают эти высказывания.
По данным Б. В. Петровского и В. И. Казанского, при раке среднего и нижнего отделов пищевода частым местом локализации метастазов является группа лимфатических узлов, расположенных в верхнем участке малого сальника. И только Кляйн (1927) на основании 342 вскрытий утверждает, что метастазы рака пищевода встречаются во всех органах.
Некоторые авторы предполагают наличие зависимости между гистологической структурой опухоли пищевода и появлением метастазов.
П. М. Кокорин указывает, что по микроскопическому строению раковые опухоли пищевода в отношении распространения процесса метастазирования могут быть расположены в таком убывающем порядке: плоскоклеточный, ороговевающий, фиброзный и базальный рак. В то же время, по мнению других авторов (Б. В. Петровский и В. И. Казанский), постоянной зависимости между микроскопическим строением опухоли пищевода и ее наклонностью к метастазированию отметить не удается.
Заслуживает быть отмеченной точка зрения Н. Н. Петрова, что «гистологические признаки должны быть оценены с большой осторожностью и с учетом клинических данных, наиболее важных для прогноза».
В последние годы в связи с успехами хирургического и лучевого методов лечения ряд вопросов, связанных с проблемой рака пищевода, подвергается пересмотру. К числу таких вопросов относится и степень распространения опухоли в стенке пищевода. Раньше считалось, что визуально определявшиеся при макроскопическом исследовании границы опухоли примерно соответствуют истинному распространению патологического процесса. На этом было основано применение частичных резекций пищевода в хирургической практике и облучение участка пищевода только в пределах видимой опухоли (Я. Г. Диллон).
Исследования И. Т. Шевченко показали ошибочность подобных представлений: он наблюдал в 57,1% случаев распространение раковых клеток за макроскопически видимыми границами опухоли в «нормальной» стенке пищевода. Раковые клетки в виде цепочки располагались в просвете лимфатических сосудов и лимфоадвентициальных влагалищ лимфатических и кровеносных сосудов. Это распространение чаще наблюдалось в мышечном слое, между продольными и циркулярными волокнами, реже - в слизистом и подслизистых слоях.
Э. Л. Шапиро после резекции шейной части пищевода наблюдал рецидивы на каудальном его конце и никогда не встречал их на оральном конце. Такая закономерность, по-видимому, зависит от особенностей лимфоархитектоники и лимфодинамики, обусловливающих характер распространения бластоматозных элементов по стенке пищевода.
Раковые лимфангиты, как называет И. Т. Шевченко этот вид распространения опухолевого процесса в пищеводе, продолжались вверх и вниз от опухоли на протяжении 4 - 6 - 8 и даже 12 см. На этом основании И. Т. Шевченко требует изменения тактики хирургического вмешательства даже в ранних стадиях заболевания, настаивая на удалении всего пищевода с окружающей клетчаткой.
Перенос опухолевых элементов лимфотоком в стенке пищевода как на близкое, так и на отдаленные расстояния от первичного очага поражения объясняет появление у больных Множественных опухолевых очагов в пищеводе. По данным Краус, из 867 больных такая форма рака пищевода встретилась у 4,67%, по В. Ю. Славянис, из 139 больных - у 3,3%, по Р. И. Венгловскому, из 163 больных - у 3,07%. На нашем материале множественный рак наблюдался всего в 1% случаев.
Хотя еще неизвестно, на каком этапе развития раковой опухоли пищевода начинается процесс метастазирования, в какие сроки появляются раковые лимфангоиты, но обнаружение этих изменений у наблюдавшихся нами больных с коротким анамнезом и небольшими размерами опухоли разрешает и нам придерживаться той точки зрения, что процессы переноса раковых клеток начинаются достаточно рано. Экспериментальные данные Wydmen подводят фактическую базу под наши представления о скорости распространения рака пищевода по лимфатическим путям. Этот автор впрыскивал метиленовую синьку в лимфатическую систему пищевода у обезьян. Через 12 дней синька обнаруживалась в лимфатических сосудах основания шеи, в средостении, межреберьях, в реберной и диафрагмальной плевре. Это привело Wydmen к заключению, что диссеминация опухолевого процесса происходит быстро и начинается с момента вовлечения в процесс лимфатической системы.
В пищеводе могут встречаться также метастатические раковые опухоли. По данным литературы, в пищевод метастазируют опухоли легких, желудка и молочной железы. С. М. Дерижанов на 75 случаев рака легких 2 раза наблюдал метастаз в пищевод, А. И. Брук на 55 случаев - 2 раза. М. И. Малева на 637 случаев рака желудка наблюдала метастаз в пищевод один раз (0,1%), Л. М. Нисневич на 1135 случаев - 2 раза (0,2%). М. И. Малева сообщила о случае метастаза рака молочной железы в пищевод. Мы также наблюдали единичные случаи подобного метастазирования. Надо думать, что нарушением ортоградного лимфотока и наличием широко анастомозирующих между собой лимфатических узлов можно иногда объяснить появление метастазов в стенке пищевода и при других локализациях основного процесса.
Нельзя умолчать о попытке Broders и Winson подойти к определению степени злокачественности рака пищевода с позиций клеточной дифференциации. Как известно, в свое время эти авторы изучали эффективность однородной терапии в 880 случаях эпителиом. Все случаи были разбиты ими на четыре группы по количеству дифференцированных клеток в опухоли. В I группу были отнесены случаи с клеточной дифференциацией в 100 - 75%, во II - в 75 - 50%, в III - в 50 - 25% и в IV группу - с клеточной дифференциацией в 25% и ниже. Оказалось, что эффективность лечения тем выше, чем больше степень клеточной дифференциации. В I группе эффективность лечения составила 90,2%, во II - 62,1%, в III - 24,8% и в IV группе - только 10,9%. Положив в основу эти данные, Broders и Winson изучили 207 случаев рака пищевода. Оказалось, что в I группу (т. е. наиболее дифференцированных опухолей) нельзя включить ни один случай; во II группу было включено всего 16 (7,73%), тогда как в III группу - 95 (45,9%) и в IV группу - 96 (46,37%).
Основываясь на результатах исследований, указанные авторы сделали вывод о чрезвычайной злокачественности рака пищевода. Весьма интересны данные Clayton, устанавливающие прямую зависимость между степенью клеточной дифференциации, продолжительностью жизни от начала появления клинических симптомов и наличием метастазов при раке пищевода (табл. 6).

Индекс клеточной дифференциации опухолей при раке пищевода почти не используется в практической работе. Весьма вероятно, что учет этого фактора во многом мог бы способствовать дифференцированному подходу к больному и выбору соответствующей терапии. Следует, однако, предостеречь от механического использования этого показателя. Необходимо помнить, что течение болезни, рост основного очага и метастазов зависят не только от степени злокачественности опухолевой ткани, но и «от целого ряда физико-клинических и биологических сдвигов в организме» (Ф. И. Пожариский).
Изложенные данные позволяют пересмотреть представления о раке пищевода как о доброкачественно протекающем опухолевом процессе, редко дающем метастазы.
При «натуральном» течении рака пищевода настолько быстро наступает летальный исход, что в обычные сроки клинического течения этого бластоматозного процесса метастазы не всегда успевают развиться. Это подтверждают и наши клинические наблюдения по лучевой терапии рака пищевода. Вот что пишет по поводу оперативного лечения В. И. Казанский: «Если в основном разрешена проблема хирургическая, то еще во весь рост перед нами стоит проблема онкологическая. Непосредственный успех хирургического лечения рака пищевода далеко еще не определяет хороших отдаленных результатов». И далее, обсуждая причину плохих отдаленных послеоперационных результатов, он указывает, что «в основном больные умирают от метастазов в лимфатические узлы средостения и в парааортальные лимфатические узлы».
Единой общепризнанной классификации рака пищевода пока еще нет. Имеющиеся классификации рака пищевода можно разделить в основном на две группы: морфологическую и клиническую.
В основу принятой в нашей стране классификации положен общий принцип распределения всех без исключения злокачественных опухолей по четырем стадиям заболевания.
Первая стадия рассматривается как ранняя, клинически выявляемая форма опухолевого процесса, характеризующаяся наличием опухоли небольших размеров без изменения в регионарных лимфатических узлах. Это наиболее благоприятная для лечения стадия развития опухоли.
Вторая стадия - вполне развитая опухоль, инфильтрирующая окружающие ткани, но не выходящая за пределы пораженного органа. В ближайших регионарных лимфатических узлах определяются признаки начального метастазирования. Эта стадия заболевания еще вполне доступна для применения радикальных методов лечения.
Третья стадия - далеко зашедшая форма опухолевого процесса, вышедшего за пределы пораженного органа, с выраженными, ограниченно подвижными или множественными регионарными метастазами. Радикальное лечение хотя в части случаев и осуществимо, но мало эффективно.
Четвертая стадия является выражением генерализации опухолевого процесса. Она характеризуется обширным местным распространением опухоли с переходом ее далеко за пределы пораженного органа и обширным метастазированием как по лимфатической, так и по кровеносной системе. В этой стадии возможно лишь паллиативное или симптоматическое лечение.
При раке пищевода, согласно утвержденной классификации, различают следующие стадии.
Первая стадия - ограниченная пристеночная растущая в просвет пищевода опухоль или небольшая язва, лишь в малой степени нарушающая проходимость пищевода. Метастазы в регионарных лимфатических узлах не выявляются.
Вторая стадия - опухоль или язва, обусловившая выраженное сужение просвета пищевода, но не проросшая стенки пищевода и не спаянная с соседними органами. Наличие одиночных регионарных метастазов.
Третья стадия - обширная опухоль, занимающая большую часть окружности пищевода, выполняющая его просвет, или распадающаяся опухоль, хотя и не закрывающая полностью просвет пищевода. Опухоль прорастает стенку пищевода и интимно спаяна с соседними органами и тканями. В регионарных лимфатических узлах выраженные, ограниченно подвижные метастазы.
Четвертая стадия - опухоль вышла далеко за пределы органа или обусловила образование патологической фистулы пищевода. Обширные неподвижные метастазы в регионарных лимфатических узлах, а также отдаленных органах и тканях. Клинически выраженный стеноз или полная непроходимость пищевода, кахексия.
Приведенная классификация рака пищевода по стадиям заболевания, в свое время несомненно прогрессивная, сейчас уже не удовлетворяет повышенным запросам клиники главным образом из-за развития хирургических и лучевых методов лечения рака пищевода.
В каждом случае при выборе наиболее рациональных для больного местных лечебных мероприятий важно правильно оценить имеющиеся у данной опухоли пищевода тенденции развития. Речь идет о характере роста опухоли по отношению к стенке пищевода, вернее, к базальным участкам ее слизистой оболочки. Еще В. Ю. Славянис писал по этому поводу: «Появляется рак пищевода чаще всего в виде единичного узла в слизистой оболочке или же, что реже, в подслизистом слое, быстро увеличивается и в первом случае распространяется главным образом по внутренней поверхности пищевода, на первых порах преимущественно в продольном направлении пищевода сообразно с продольным направлением петель сети лимфатических сосудов, и вдается в просвет пищевода; раки же, развивающиеся в подслизистом слое, скорее распространяются на окружающие пищевод ткани и органы».
А. И. Абрикосов указывал, что скиррозные формы имеют склонность первое время распространяться под слизистой оболочкой, тогда как мозговидные язвенные формы обладают склонностью к разрастанию по длине пищевода. Однако выяснение характера роста опухоли приобретает первостепенное значение потому, что именно это обстоятельство в значительной степени лежит в основе имеющейся у больного картины заболевания, выраженности тех или иных симптомов.
А. В. Мельников, Б. В. Петровский, В. И. Казанский и др. также отмечают различный характер роста раковой опухоли в стенке пищевода, связывая с этим своеобразие отдельных клинических проявлений заболевания. Об этом будет говориться в следующей главе. Здесь же необходимо подчеркнуть, что повседневные наблюдения подтверждают наличие избирательного направления роста каждой опухоли в пищеводе. Можно видеть злокачественные опухоли, локализующиеся в слизистой оболочке и макроскопически не затрагивающие мышечные слои. Нередко наблюдаются опухоли, как бы стелющиеся в подслизистом слое и оттесняющие слизистую оболочку в одну сторону, а мышечную - в другую, минимально их затрагивая. Наконец, выявляются опухоли, почти не изменяющие слизистую оболочку, но в то же самое время прорастающие мышечные слои и окружающую пищевод клетчатку.
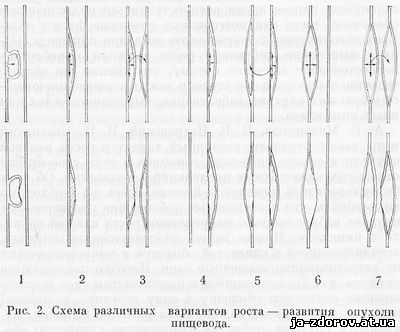
Анализ прослеженных в динамике опухолей пищевода с учетом рентгенологических, эзофагоскопических и аутопсических данных позволяет выделить следующие принципиальные варианты их развития (рис. 2):
1-й вариант - опухоль резко отграничена и в росте ее преобладает интраэзофагеальное направление (опухоль обычно располагается на одной из стенок пищевода);
2-й вариант - опухоль не отграничена и рост ее совершается как вдоль стенки пищевода, так и в его просвет;
3-й вариант - в опухоли, развивающейся по 2-му варианту, наблюдается и циркулярный рост;
4-й вариант - рост опухоли совершается вдоль одной стенки пищевода и преимущественно кнаружи;
5-й вариант - в опухоли, развивающейся по 4-му варианту, наблюдается и циркулярный рост; обычно при этом отмечается муфтообразное окутывание пищевода;
6-й вариант - опухоль не отграничена и рост ее совершается как вдоль стенки пищевода, так и в просвет кнаружи (опухоль обычно локализуется па одной из стенок);
7-й вариапт - в опухоли, развивающейся по 6-му варианту, наблюдается и циркулярный рост (такие опухоли обычно поражают все стенки пищевода).
В «чистом» виде все варианты развития опухоли предполагают наличие неповрежденной слизистой оболочки пищевода, однако на каком-то этапе опухолевые клетки достигают поверхности слизистой оболочки, расщепляя и приподнимая его. Это ведет к образованию на слизистой оболочке узелков, нарушению нормальной лимфо- и гемодинамики с последующим некрозом и изъязвлением.
Приведенная схема из семи вариантов исчерпывает все встречающиеся в пищеводе формы роста опухоли. Каждый из этих вариаптов распространения опухоли может встречаться самостоятельно и в сочетании с другими.
Мы убеждены, что любая опухоль, начинающаяся в слизистой оболочке или в эпителиальных образованиях, локализующихся в подслизистом слое, в начальной фазе развития может иметь вид «подслизистой» опухоли, так как целость покровных слоев эпителия слизистой оболочки может быть еще не нарушена и только впоследствии по мере продолжения роста кнаружи или вглубь выявляется та или иная форма опухоли. Вот почему сообщаемые некоторыми авторами проценты «подслизистого» рака должны быть рассмотрены обязательно с учетом фазы развития опухоли. С этой точки зрения 3% «подслизистых» опухолей, наблюдавшихся Т. И. Гордышевским, говорят лишь о большом проценте больных с уже развившимся злокачественным процессом.
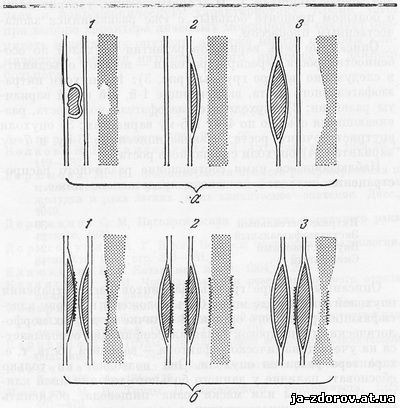
Рис. 3. Схема основных типов роста опухоли пищевода без деструкция (а) и с наличием ее (б), а также их отображений на рентгенограммах.
1 - опухоли внутрипищеводного роста; 2 - опухоли внепищеводного роста; 8 - опухоли внутристеночного роста.
Описанные семь вариантов развития опухолей по особенности роста - распространения - можно объединить в следующие четыре группы (рис. 3): 1) опухоли интраэзофагеального роста, включающие 1-й, 2-й и 3-й варианты развития; 2) опухоли экстраэзофагеального роста, развивающиеся обычно по 4-му и 5-му вариантам; 3) опухоли внутристеночного роста, развивающиеся по 6-му и 7-му вариантам; 4) опухоли смешанного роста.
Наблюдавшееся нами соотношение различного распространения опухолей пищевода представлено ниже.
Интраэзофагеальный... 39 %
Экстраэзофагеальный.. 24 %
Внутристеночный........ 24 %
Смешанный................. 16 %
Описанные четыре группы вариантов распространения опухолей в пищеводе могут быть положены в основу классификации рака этого органа. В отличие от других морфологических группировок такая классификация основывается на учете динамического фактора - варианта роста, т. е. характера развития опухоли. Она позволяет не только обосновать наличие у данного больного той или иной клинической формы или маски рака пищевода, объяснить механизм уже существующих, а также предугадать появление новых симптомов, но и в известной мере прогнозировать «натуральное» течение заболевания и, что самое важное, может быть положена в основу выбора того или иного метода лечения - хирургического или лучевого.
Так, например, лечебная практика показала, что для опухолей, растущих преимущественно по внепищеводному варианту, методом выбора является лучевая терапия; при опухолях с виутрипищеводным вариантом роста, как правило, наилучший эффект дает операция; при внутристеночном распространении опухолей могут быть использованы оба метода радикального лечения в, наконец, при опухолях, растущих по смешанному типу, метод лечения должен избираться в зависимости от преобладания того или иного варианта распространения.
Следует, однако, иметь в виду, что приведенная классификация не исключает необходимости давать каждой опухоли исчерпывающую микроскопическую, а в ряде случаев и макроскопическую характеристику. Кроме того, при выборе характера лечебных мероприятий следует оценивать и величину опухоли, а также многие стороны клинического течения патологического процесса у данного больного.















