Согласно выработанной клиницистами, рентгенологами и патологоанатомами классификации, в костях может развиваться периостальная фибросаркома, остеогенная саркома, опухоль Юинга, миелома и хлорома.
Саркомы (остеогенная и периостальная фибросаркома). Периостальная фибросаркома исходит из наружного слоя надкостницы. Она обычно растет в сторону мягких тканей глазницы, вследствие чего костная стенка глазницы в большинстве случаев остается совершенно неизмененной.
И. И. Меркулов на основании своих исследований пришел к выводу, что периостальную фибросаркому, имеющую почти одинаковую клиническую картину с фибросаркомами, следует включить в группу фибросарком глазницы, которые развиваются также из фасций, сухожилий, мышечных влагалищ.
При рентгенологическом исследовании обнаружить опухоль не удается. На мягких снимках нередко проецируется тень опухоли, контуры которой нечеткие.
Периостальная фибросаркома иногда по местонахождению образует углубление в стенке глазницы; поверхность ее ровная и гладкая.
Большинство авторов (С. А. Рейнберг, И. И. Меркулов. М. М. Балтин и др.) отмечают, что на основании рентгенологической картины поставить диагноз периостальной фибросаркомы бывает трудно.
Остеогенная саркома относится к злокачественным опухолям и часто дает метастазы в легкие. В костных стенках глазницы встречается редко.
Образуется остеогенная саркома атипически из периоста, эндоста или костного мозга. По гистологическому строению она схожа с опухолями соединительнотканного происхождения. И. И. Меркулов указывает, что все клеточные элементы, составляющие остеогенную саркому, следует рассматривать как малодифференцируемые ранние формы костных клеток. Наряду с ними в остеогенных саркомах имеется и новообразованная костная ткань, более или менее атипическая, являющаяся результатом продуцирования опухолевой паренхимы. Остеоидная ткань, которая образуется в результате продуцирования опухолевой паренхимы, не всегда развивается до более или менее законченных форм костной ткани путем петрификации.
С. А. Рейнберг указывает, что как клинически, так и рентгенологически почти не удается установить, из какого отдела кости исходит опухоль. Это представляется особенно трудным, когда исследуются костные стенки глазницы, в которых костный мозг и губчатое вещество очень мало развиты. Вследствие этого автор считает правильным рассматривать остеогенные саркомы с точки зрения тех изменений, которые происходят в самой кости.
Остеогенные саркомы могут протекать по остеопластическому, остеобластическому или смешанному типу.
Первый тип сарком наблюдается в основном при центральном расположении опухоли в кости. При этом на рентгенограммах обнаруживаются различной величины дефекты кости с изъеденными краями.
Для второй формы остеогенной саркомы характерным является периферическое расположение опухоли в кости. Рентгенологически определяются более или менее интенсивные тени с нерезкими контурами.
При третьей форме, т. е. смешанной, на рентгенограммах определяются как элементы деструкции кости, так и проявления остеогенной пролиферации.
При остеопластическом типе рентгенологическая картина напоминает ту, которая может наблюдаться и при других опухолях глазницы, а также при туберкулезе, вследствие чего дифференциальная диагностика затруднительна. Вместе с тем проводить дифференциальную диагностику с доброкачественными костными опухолями значительно легче, так как при остеомах и остеохондромах тень на рентгенограммах будет более интенсивной. Кроме того, первично эти опухоли развиваются в придаточных пазухах, откуда в дальнейшем прорастают в глазницу.
Болезнь Рустицкого (миелома, миеломатоз). Болезнь Рустицкого - редко встречающееся заболевание, при котором поражается костный мозг. Эта болезнь была впервые описана О. А. Рустицким в 1873 г.
До сих пор вопросы этиологии и патогенеза данного заболевания окончательно не разрешены.
Миеломой поражаются плоские и короткие кости, преимущественно те, которые содержат большое количество красного мозга (кости свода черепа, ребра, кости позвоночников и др.). Следует отметить, что костные стенки глазницы при этом не страдают.
Характерным для данного заболевания является появление опухолевых узлов в костном мозгу, которые, разрастаясь, вызывают разрушение костной ткани.
Различают солитарную и множественную форму миеломатоза. Некоторые авторы (А. И. Абрикосов, Г. А. Алексеев, М. И. Аренкин и П. И. Козлов) выделяют еще и диффузную форму. Очень редко имеет место появление одного опухолевого узла. Значительно чаще образуется несколько узлов, причем, по мнению А. И. Абрикосова, они поражают одновременно несколько костей (миеломатоз) и каждый узел является самостоятельным новообразованием. Для миеломатоза характерным является множественная очаговая деструкция костей. Мягкие ткани соответственно местам поражения кости обычно не страдают, поэтому опухоли не пальпируются.
Обычно эта болезнь выявляется в пожилом возрасте. Больные жалуются на общую слабость, быструю утомляемость, боли в костях, которые по ночам успокаиваются. Одним из характерных признаков миеломатоза является субфибрилитет со скачками температуры до 38°. Столь же характерным симптомом является ускоренная РОЭ, моноцитоз. При этом заболевании в некоторых случаях наблюдаются патологические переломы ребер. При поражении нескольких костей скелета может наблюдаться анемия.
Для диагностики данного заболевания первостепенное значение приобретают данные рентгенологического исследования. При этом наблюдаются одиночные или множественные, округлой формы дефекты различной величины, с резкими границами, без склеротических явлений.
По мнению В. С. Майковой-Строгановой и Д. Г. Рохлина, наиболее часто встречается множественная очаговая форма деструкции костей. Следует отметить, что в костях черепа превалирует очаговый процесс. Более редко встречается диффузная форма, при которой чаще поражаются позвонки, тазовые кости и ребра.
Для более точной диагностики миеломатоза пользуются исследованием пунктата, который берется из грудины или гребешка подвздошной кости. Характерным для миеломатоза является наличие в пунктате атипичных плазматических клеток и белковых телец Бенс-Джонса.
За последние годы в Государственном научно-исследовательском институте глазных болезней имени Гельмгольца было 3 больных миеломой. Приводим историю болезни одной из них.
Больная М., 53 лет, поступила с жалобами на плохую память, частые головные боли, общую слабость, вялость. За последние годы отмечает ухудшение зрения. Больная низкого роста, правильного телосложения, астеничного типа, кожные покровы и видимые слизистые оболочки бледны. На вопросы отвечает вяло.
Оба глаза. Слабо выраженный птоз. Движения глазного яблока ограничены кверху. Передний отрезок без особенностей. Сосок зрительного нерва розовый, границы его четкие. Рефлекс по ходу артерий усилен. Периферия, макулярная область не изменены. Острота зрения обоих глаз 0,1. Поле зрения концентрически сужено до 10°.
Общий клинический анализ крови. Эр. 4100000, НЬ 70%, л. 5000, э. 8%, п. 4%, с. 44%, лимф. 38%, мон. 6%. РОЭ 35 мм в час.
Данные рентгенологического исследования. Череп обычной величины и формы, признаков повышения внутричерепного давления не определяется. В костях свода черепа проецируется много участков разрежения, различной величины (больше мелких), почти правильной круглой формы, с нечеткими краями (рис. 94). Турецкое седло обычных размеров, передние клиновидные отростки несколько вытянуты, спинка и задние клиновидные отростки вследствие значительной их пневматизации недостаточно хорошо контурируются.
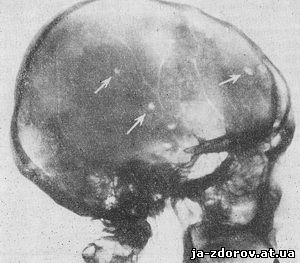
Рис. 94. Болезнь Рустицкого. На рентгенограмме черепа в боковой проекции видны участки разрежения округлой формы (указаны стрелками).
Деструктивных изменений в области турецкого седла нет. В тазовых костях и ребрах определяются мелкие участки разрежения, округлых очертаний, с ровными краями.
На основании рентгенологической и клинической картины был поставлен диагноз болезни Рустицкого.
Опухоль Юинга. Опухоль Юинга является первичной злокачественной опухолью соединительнотканного происхождения. Большинство авторов называют ее «саркомой Юинга».
Н. Н. Петров относит эту опухоль к ретикулоцитарной миеломе. По А. И. Абрикосову, она развивается из ретикулярных клеток костного мозга. С. А. Рейнберг отличает ее от истинной остеогенной саркомы и называет юинговской саркомой, считая самостоятельной нозологической единицей. По его данным, она составляет не менее 15% всех костных опухолей, которые раньше определялись общим названием «саркомы кости».
Мужчины поражаются чаще женщин, в основном болеют дети до 10 лет (редко до 20 лет). Этиологическим моментом данного заболевания в большинстве случаев является травма. Страдают в основном длинные трубчатые кости, нередко отмечаются метастазы в кости черепа и стенки глазниц, под кожу и во внутренние органы.
Характерными клиническими симптомами являются боли в пораженной кости, которые постепенно нарастают и усиливаются по ночам, повышение температуры, воспалительные явления кожных покровов в области поражения, лейкоцитоз, нередко малокровие.
Для диагностики опухоли Юинга большое значение имеют данные рентгенологического исследования. При этом на рентгенограммах обнаруживаются деструктивные изменения в длинных трубчатых костях. Поражается весь диафиз. Образуемые опухолевые узлы локализуются в костномозговой полости и в более широких гаверсовых каналах. Диафиз пораженной кости заметно более или менее равномерно утолщается. С. А. Рейнберг указывает, что при быстром росте опухоли надкостничная реакция слабо выражена, преобладают деструктивные изменения, развиваются дефекты, а наслоения на поверхности коркового вещества не бывает, при более медленном росте опухоли, наоборот, наблюдаются очаги реактивного остеосклероза. При этом отмечается мелкоочаговый пятнистый рисунок кости, который хорошо виден при поражении губчатой ткани. Встречаются деструктивные изменения в костях черепа и глазницы, но они мало характерны.
Исходя из изложенного выше, становится понятным, насколько важно при этом заболевании исследовать не только череп, его лицевую и мозговую части, но и другие кости скелета.
|















