Искусственный пневмоперитонеум нашел разностороннее применение в клинике. Он используется в рентгенодиагностике, в лечебных целях, а также как подготовительное мероприятие перед лапароскопией. В соответствии с этим современная методика наложения пневмоперитонеума явилась плодом многолетнего коллективного опыта, накопленного хирургами, фтизиатрами, гинекологами, терапевтами и рентгенологами. Наиболее полные отечественные описания имеются у А. М. Аминева, Е. Н. Певзнера и И. А. Шаклеина.
ПОДГОТОВКА БОЛЬНОГО
Больному должны быть заблаговременно разъяснены задачи исследования и его необходимость для дальнейшего успешного лечения. Дружеское слово врача и его авторитетные объяснения, сформулированные с учетом особенностей психики больного, позволяют рассеять чувство боязни перед незнакомой процедурой и сделать больного не только объектом, но и активным участником диагностического процесса.
Утром в день исследования больной не получает пищи. Если он страдает от сильного кашля, то последний подавляют с помощью обычных медикаментозных средств. Нервным и истеричным пациентам за час - полчаса до пункции живота вводят небольшие дозы седативных препаратов. Непосредственно перед началом процедуры производят очищение кишечника посредством высокой промывной клизмы. После выведения промывных вод и одновременного опорожнения мочевого пузыря больного направляют в процедурную комнату. Пункцию живота целесообразно выполнять сразу после очистительной клизмы, поскольку в этот момент петли кишок находятся в спавшемся состоянии и почти не содержат газа, что практически делает ничтожной опасность прокола стенки кишки.
Если пневмоперитонеум накладывается для изучения органов малого таза, то опорожнение мочевого пузыря осуществляют при помощи катетера, так как даже малые количества содержимого в пузыре могут оказаться помехой при получении изображения матки и пузырно-маточного углубления.
АППАРАТУРА И ПРИНАДЛЕЖНОСТИ
Для введения газа в брюшную полость используют специальные аппараты. Подобные аппараты предлагались Готце, А. С. Вишневским, Вейсом, Джехо, Балдуином, Льюисом и др. В нашей стране для этой цели чаще всего применяют аппарат системы завода «Красногвардеец» (рис. 2). Действие прибора основано на принципе двух сообщающихся сосудов, размещаемых на разных уровнях. Сосуды представляют собой стеклянные баллоны, расположенные в баллонодержателях, которые могут перемещаться вдоль металлических стоек штатива аппарата. Один из баллонов - напорный - заполняют 0,1% раствором сулемы или 3% раствором карболовой кислоты. Нижние части сосудов соединены резиновой трубкой, по которой жидкость может перетекать из одного баллона в другой при расположении их на разной высоте.

Рис. 2. Аппарат для наложении пневмоперитонеума завода «Красногвардеец».
Пространство над жидкостью в напорном баллоне сообщается с окружающим воздухом и давление в нем равно атмосферному. Пространство над жидкостью в рабочем баллоне через резиновую трубку и распределительный кран сообщается либо с фильтром для забора газа, либо с иглой для введения газа в брюшную полость. Для вдувания газа напорный баллон с жидкостью устанавливается выше рабочего баллона. При повороте распределительного крана в положение «П» жидкость перетекает в рабочий баллон и вытесняет из него газ через распределительный кран, резиновую трубку и иглу в брюшную полость.
Гидростатическое давление в момент вдувания газа определяется разностью высот уровней жидкости в баллонах. Эта разность измеряется по шкалам, имеющимся на панели прибора. Меняя высоту расположения баллона, можно регулировать скорость введения газа. Для измерения давления в брюшной полости аппарат снабжен манометром, который соединен отростком с распределительным краном.
Для пункции брюшной полости заготовляются иглы диаметром 1,5 - 2 мм и длиной 6 - 10 см. Рекомендуется, чтобы конец иглы был скошен под углом 45 градусов. К иглам придаются мандрены. На время прокола мандрен оставляют в игле, и он препятствует попаданию в ее канал жировой клетчатки. Многие авторы предлагали специальные иглы для введения газа в брюшную полость и, в частности, иглы с отверстием не на конце, а на боковой поверхности. Создание и применение таких игл вполне целесообразно, так как они уменьшают возможность ранения брюшных органов и газовой эмболии. Перед началом исследования иглы и соединительные резиновые трубки стерилизуются.
ВЫБОР ГАЗА ДЛЯ ИССЛЕДОВАНИЯ
Рентгеновская картина органов брюшной полости не зависит от природы вводимого газа. Поэтому для пневмоперитонеума применялись различные газы. С. Я. Стрелков, Майер, Санте, Кеной вводили в брюшную полость атмосферный воздух, Хаппель, Рауэ, А. С. Вишневский и Д. Д. Яблоков, Л. А. Новикова и С. Я. Марморштейн, Ру с соавторами, Бетойлье с сотрудниками, А. Цецулеску, Л. С. Персианинов с сотрудниками, Ф. А. Херобян и А. А. Багдасарян вдували кислород. Многие авторы перешли на введение углекислого газа (Малле и Колье, Петерсон, Крон, Максфилд, Кунстадтер и Тульский, Эбремс и Хьюз, Страус и Коухен, Л. А. Новиков и С. Я. Марморштейн, Хенцл с соавторами и др.). В последние годы возросло число публикаций о применении для пневмоперитонеума закиси азота (Тешендорф, Бьюс и Гоулд, Анчев-Гиргинов и др.).
Однако, помимо чисто диагностической стороны вопроса, врач не может не считаться с биологическим действием разных газов, которое оказалось весьма неравноценным. Это биологическое действие зависит, в частности, от скорости рассасывания газа из полости брюшины.
В опытах на кроликах Тешендорф показал, что 100 мл эфира рассасываются из брюшной полости за 2 минуты. Такое же количество сероводорода рассасывается в течение 5 минут, хлористого этила - 5 минут, углекислого газа - 45 - 90 минут, закиси азота - 1 - 1,5 часа, этана - 8 часов, окиси углерода - 16 - 18 часов, кислорода - 20 - 24 часа, метана - 25 часов, водорода - 25 часов, пентана - 26 часов, азота - 80 часов. Из брюшной полости человека 300 - 600 мл атмосферного воздуха рассасываются, по данным Анчева-Гиргинова, на протяжении 3 - 8 дней. С. Я. Стрелков наблюдал рассасывание 2,5 л воздуха в течение 3 - 10 дней. Согласно исследованиям Малле, 2 л кислорода исчезают из брюшной полости за 2 - 3 дня, 800 - 1000 мл углекислого газа рассасываются в течение 30 - 40 минут (Люмсден и Труэлаф). Почти столь же быстро идет всасывание закиси азота. По наблюдениям Тешендорфа, 1 - 1,5 л закиси азота рассасываются за 2 - 3 часа, после чего в брюшной полости остается незначительное количество газа, диффундировавшего из крови.
Вдувание в брюшную полость газов, которые медленно растворяются в жидкостях организма, а именно кислорода и в особенности воздуха, увеличивает потенциальную опасность газовой эмболии. Кроме того, задержка газа в брюшной полости усиливает неприятные субъективные ощущения пациента и влияние пневмоперитонеума на функцию разных органов и систем. В силу сказанного для вдувания в брюшную полость рекомендуется использовать закись азота или углекислый газ. Применение кислорода и тем более атмосферного воздуха менее целесообразно. Ввиду быстрого рассасывания углекислого газа и закиси азота сроки рентгенологического исследования ограничены. Поэтому при исследовании тяжелобольных, где нет уверенности в скором окончании рентгенографии, приходится вдувать кислород или пользоваться смесью из 2/3 углекислого газа и 1/3 кислорода (Рибадью-Дюма и Малле).
Вопрос о количестве газа, необходимого для полноценного рентгенологического исследования, решается в каждом конкретном случае индивидуально. Принципиально надо выполнить следующее основное требование: следует вводить минимальное количество газа, достаточное для получения максимального объема диагностических сведений. Решению этой задачи способствуют: точная формулировка показаний к пневмоперитонеуму, учет тонуса брюшной стенки и рациональное проведение многоплоскостного рентгенологического исследования.
На основании личного опыта считаем целесообразным вводить больному правильного телосложения и с умеренно упругой брюшной стенкой следующие количества газа: а) для изучения диафрагмы, верхней поверхности печени и кардиального отдела желудка 800 - 1000 мл; б) для исследования печени, селезенки, желчного пузыря, почек, брюшины 1200 - 1600 мл; в) для изучения органов малого таза 700 - 900 мл. Впрочем, литературные данные на этот счет разноречивы. Максфилд и Мак Илвейн вводили в брюшную полость 1500 - 2000 мл углекислого газа, а иногда и до 5000 мл, О. А. Нарычева - 600 - 1200 мл, ряд немецких авторов - до 2,5 - 3 л газа. В целях исследования тазовых органов женщины Марчези с сотрудниками применяли всего 500 - 600 мл газа,
Хенцл с сотрудниками - 1300 - 1600 мл, Ламарк с сотрудниками - 1800 - 2500 мл.
Детям, в зависимости от возраста и величины тела, вводят от 250 до 700 мл газа.
МЕТОДИКА ПУНКЦИИ БРЮШНОЙ ПОЛОСТИ
Разработаны многочисленные способы пункции брюшной полости. По нашему мнению, лучшим из них всегда является тот, которым врач хорошо владеет. Для широкого распространения следует рекомендовать те методики, которые представляются наиболее простыми, физиологически обоснованными и эффективными.
Введение газа в брюшную полость должно производиться в специальной комнате (перевязочной или процедурной) в условиях асептики. К процедуре готовятся врач и медицинская сестра. Они моют руки с мылом и затем обрабатывают их спиртом. Больного укладывают на спину на перевязочный стол или на твердую кушетку. Средний отдел живота обнажают, а остальную часть тела закрывают чистыми простынями. Затем осматривают переднюю брюшную стенку и производят ориентировочную пальпацию живота. Это помогает выбрать место прокола, так как его нельзя делать в области различных кожных поражений, рубцов, а также над прощупываемым в брюшной полости образованием.
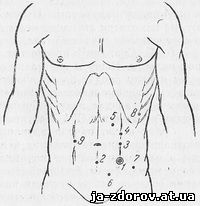
Рис. 3. Кожные точки, предложенные для пункции брюшной полости с целью наложения пневмоперитонеума.
1 - общепринятая точка; 2 - Карелли, А. С. Вишневский и Д. Д. Яблоков, А. Е. Успенский, Тешендорф; 3 - Люмсден и Труэлаф; 4 - Е. М. Масюкова; 5 - Александрини; 6 - Деккер, Рауэ; 7 - Гебауэр; 8 - Ю. Крамаренко; 9 - С. А. Сергиевский.
Для пункции брюшной полости предлагались и использовались разные кожные точки. Они схематически отображены на рис. 3. Подавляющее большинство врачей производит в настоящее время прокол брюшной стенки в точке, расположенной на 4 см влево и книзу от пупка, если соответственно этой точке в животе не прощупывается какое-либо патологическое образование. Ю. Ю. Крамаренко рекомендовал делать пункцию в промежутке между 8-м и 9-м или 9-м и 10-м реберными хрящами, несколько кнаружи от левой сосковой линии. Данное предложение, по-видимому, надо признать совершенно неприемлемым. Сам автор в двух случаях из трех наблюдал развитие эмфиземы средостения. А. М. Аминев применил пункцию в этой точке 5 раз и у одного больного попал иглой в полость расширенного желудка, после чего отказался от подобной методики.
П. А. Мхеидзе предложил производить прокол в эпигастральной области, где желудок прилежит к брюшной стенке. Он обосновывал это тем, что здесь меньше жировой клетчатки, более четко выражены манометрические колебания, при пункции можно ощущать плотную стенку желудка, а не рыхлую ткань сальника или тонкую стенку кишки. Принимая во внимание опасность пункции желудка или увеличенной печени, мы не можем присоединиться к предложению П. А. Мхеидзе. Точно так же трудно поддержать рекомендацию Максфилда, который у больных, перенесших операции на органах брюшной полости или перитонит, производит пункцию в правом боковом отделе живота над печенью (?).
Готце производил прокол брюшной стенки в левой подвздошной области при горизонтальном положении пациента на правом боку (под углом в 45 градусов) с сильно приподнятым тазом. Эта рекомендация также не получила признания хотя Гебауэр до сих пор пользуется сходной позицией больного (однако лишь при слегка возвышенном положении таза). Деккер применил прокол в точке, лежащей на 4 поперечных пальца ниже пупка в середине левой прямой мышцы живота. Но при одной из пункций он проколол нижнюю надчревную вену, вследствие чего развилось сильное кровотечение. Это заставило его отказаться от данной точки для пункции.
В области прокола кожу бреют и обрабатывают 5% настойкой йода. Затем осуществляют местную анестезию брюшной стенки вплоть до брюшины 0,5% раствором новокаина в количестве 5 - 8 мл. Если вводить большее количество новокаина, то происходит утолщение брюшной стенки, что затрудняет ориентацию в отношении положения конца иглы (Г. А. Орлов). По данным Е. Н. Певзнера, анестезия устраняет напряжение брюшного пресса, дает возможность с большей точностью наложить пневмоперитонеум и облегчает для больного всю процедуру. После анестезии брюшины оставшиеся в шприце 1 - 3 мл новокаина под тяжестью поршня стекают в брюшную полость. Свободное вытекание новокаина из шприца указывает на пребывание конца иглы в брюшной полости. Надо помнить, что шприцы, имеющие туго передвигающиеся поршни, самостоятельно не опорожняются. Тешендорф производит анестезию орошением брюшной стенки хлорэтилом. Гебауэр предпочитает выполнять пункцию брюшной стенки без анестезии, полагая, что боль при проколе брюшины служит важным показателем положения иглы.
Почти все исследователи подчеркивают необходимость медленного и осторожного введения иглы путем легкого движения кисти в лучезапястном суставе. Во время пункции просят больного не разговаривать и не кашлять. Последовательно проходят кожу, подкожную клетчатку, апоневроз, слой мышц, задний листок апоневроза с пристеночным листком брюшины. После прокола брюшины иглу продвигают еще на 0,2 - 0,3 см и прочищают мандреном. Путем обратного движения поршнем проверяют, не находится ли конец иглы в кровеносном сосуде. Затем приступают к осторожному введению газа.
П. В. Скалдин предложил упрощенную методику пункции брюшной полости. Кожу и клетчатку в области прокола захватывают в левую руку и иглу вводят до апоневроза. Вслед за этим просят больного произвести максимальное натуживание живота и одновременно быстрым движением вводят иглу в брюшную полость. Сходную упрощенную методику применял и С. А. Сергиевский.
Сразу после начала вдувания газа появляются первые признаки, подтверждающие нахождение иглы в брюшной полости. Уровень жидкости в напорном баллоне начинает плавно опускаться. Если приблизить ухо к поверхности брюшной стенки, то можно услышать шум прохождения воздуха между петлями кишок (Винтц и Дироф). С. А. Сергиевский предложил, чтобы помощник врача выслушивал шум проникновения воздуха в брюшную полость с помощью фонендоскопа, установленного у пупка. Посредством нежной пальпации в окружности места пункции можно убедиться в отсутствии газа в толще брюшной стенки. Перкуссия позволяет установить постепенное исчезновение печеночной тупости. По данным Бетойлье с сотрудниками, печеночная тупость не определяется после введения 400 мл газа.
Важным контролем за ходом инсуффляции являются показания манометра. При спокойном положении больного на спине давление в среднем отделе брюшной полости приближается к атмосферному. Колебания давления обнаруживаются, как правило, лишь после введения первых 25 - 30 мл газа; при этом на вдохе давление делается положительным, а на выдохе отрицательным (по Хаймену, +1 на вдохе, -2,5 на выдохе). Быстрый подъем давления после введения небольшого количества газа при отсутствии дыхательных колебаний указывает на то, что газ вводится в ткани, а не в свободную брюшную полость (Е. Н. Певзнер). В этом случае необходимо прочистить иглу мандреном и продвинуть ее вглубь на 0,2 - 0,3 см.
Манометр не показывает колебаний и в тех случаях, когда в брюшной полости имеются распространенные сращения (И. А. Шаклеин); при введении газа такие больные жалуются на боли в животе. Быстрое прохождение газа при одновременном резком повышении давления заставляет проверить, не находится ли конец иглы в просвете кишки.
Введение газа в брюшную полость следует производить медленно и постепенно, со скоростью 100 - 200 мл в минуту (Карневали, Лукарели, Парачи). Е. М. Масюкова также предостерегает от форсированного вдувания газа и на этом основании не рекомендует пользоваться вместо пневмотораксного аппарата шприцем Жане. Партш считал целесообразным вводить газ в брюшную полость под контролем просвечивания. Насколько можно судить по литературе, за исключением Тешендорфа, никто в настоящее время не следует его примеру.
Иногда возникают временные затруднения с прохождением газа (газ «идет плохо»). Ф. Л. Лапчинский предложил в таких случаях двумя пальцами левой руки захватывать в довольно широкую складку кожу с подкожной клетчаткой на 2 см выше места вкола иглы и слегка приподнимать ткани. При хорошо развитом подкожножировом слое даже не надо приподнимать складку; достаточно лишь сжать ее с боков двумя пальцами. При полном прекращении поступления газа необходимо про верить проходимость иглы.
В случае сильных болей в животе, при появлении крови из иглы, при резком ухудшении состояния больного и, в частности, явлениях коллапса введение газа в брюшную полость немедленно прекращается.
По окончании вдувания газа игла извлекается и на место пункции накладывается стерильная повязка. Липкий пластырь для этой цели непригоден, так как он обусловливает тень на рентгенограммах.
Отдельные авторы прибегали к откачиванию газа из брюшной полости после рентгенологического исследования (Готце, Штейн и Стьюарт, Тирней, Ламарк с сотрудниками), но общего распространения этот прием не получил. При использовании быстро рассасывающихся газов (углекислый газ, закись азота) он вообще теряет смысл.
Из процедурной комнаты больного на каталке направляют в рентгеновский кабинет, а после исследования на той же каталке отвозят в палату. Нельзя согласиться с О. А. Нарычевой, которая рекомендует везти больного в рентгеновский кабинет в кресле (т. е. в вертикальном положении), а после исследования направлять это самостоятельно в палату. Ведь так просто предоставить больному максимальные удобства передвижения и тем самым значительно уменьшить неприятные ощущения, связанные с нахождением газа в брюшной полости.
Наряду с общепринятым способом наложения пневмоперитонеума, описывались и другие. Рабин предложил вводить газ в брюшную полость естественным маточно-трубным путем. Вслед за ним этим способом пользовались Крон, Сейг, Мандел, Петерсон, Гершон-Койен и Хермел. Метод не получил всеобщего признания, так как доступен главным образом гинекологам, нередко оказывается неэффективным и имеет ряд противопоказаний (гнойные и кровянистые выделения из матки, опухоли матки, воспалительные процессы в половых органах и пр.).
Деккер предложил создавать пневмоперитонеум путем пункции заднего свода влагалища. Для этого женщине придавалось коленно-грудное положение. Игла вводилась вдоль задней стенки влагалища по направлению к точке, находящейся непосредственно над шейкой матки. После прокола стенки влагалища из шприца извлекается поршень, и газ сам засасывается в брюшную полость, так как при данном положении тела давление в ее нижнем отделе становится отрицательным. Деккер считал, что при пункции заднего свода устраняется опасность газовой эмболии, значительно меньше шансов повредить кишечные петли, которые в указанном положении уходят из таза, не требуется местной анестезии, менее вероятно занесение инфекции. Он полагал, что это метод не может быть применен, если в брюшной полости имеются распространенные сращения.
Пункцию заднего свода использовали для наложения пневмоперитонеума Л. А. Новикова и С. Я. Марморштейн. Они считают такой метод более безопасным, чем прокол брюшной стенки, но в противоположность Деккеру обширный спаечный процесс, при котором газ из брюшной полости не проникает в таз, рассматривали как показание к пункции заднего свода. К пункции заднего свода прибегали также Валента с сотрудниками, Ф. А. Херобян и А. А. Багдасарян.
Сравнительно часто пневмоперитонеум приходится производить больным с водянкой полости брюшины. В этих случаях мы рекомендуем комбинировать его с выпусканием асцитической жидкости. По окончании эвакуации жидкости к троакару присоединяют резиновую трубку и через нее вдувают газ. Для введения газа можно воспользоваться обычным шприцем Жане, стерилизованным в парах формалина. Вдувание 1,5 - 2,5 л газа больные переносят, как показывает наш опыт, без всяких осложнений.















