Общая информация
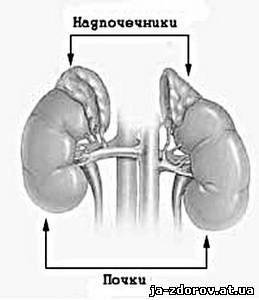
Аддисонова болезнь (первичная надпочечниковая недостаточность (НН), гипокортицизм или «бронзовая болезнь») – тяжёлое эндокринное заболевание, развивающееся вследствие снижения (вплоть до остановки) секреции гормонов коры надпочечников. Понятие «первичный» подразумевает, что патологический процесс развивается именно в самом органе. Поэтому Аддисонову болезнь следует отличать от синдрома Аддисона, который развивается из-за нарушений в системе гипоталамус-гипофиз.
95 % надпочечниковой недостаточности развивается именно из-за болезни Аддисона. Впервые описана она была ещё в 1885 году англичанином Томасом Аддисоном. Частота заболевания не превышает 60 человек на миллион.
Причины болезни Аддисона
В настоящее время выявлено несколько основных причин развития Аддисоновой болезни:
• Наиболее частая причина гипокортицизма (до 97-98% случаев болезни) – аутоиммунное поражение вещества коры надпочечников. В этом случае организм из-за генетической или ферментативной ошибки распознаёт надпочечники как чужеродный объект, и начинает активно вырабатывать антитела против них (то есть организм их сам убивает). У абсолютного большинства пациентов при этом выявляются антитела к одному из важнейших ферментов, обеспечивающих работу надпочечников – 21-гидроксилазе. У большинства больных выявляются и другие аутоиммунные болезни (обычно, аутоиммунный тиреоидит).
• Адренолейкодистрофия. Это наследственное нарушение обмена жирных кислот. По мере прогрессирования заболевания кислоты всё больше накапливаются в ткани надпочечников, что оборачивается их дистрофией. Совместно с этим наблюдаются повреждения мозга.
• Туберкулёз надпочечников (до 2% случаев). Как правило, развивается на фоне прогрессирующего туберкулёза лёгких.
• Синдром Уотерхауза-Фридрехсона. Гипокортицизм развивается из-за двухстороннего кровоизлияния в надпочечники, которое, обычно, является осложнением менингококковой инфекции.
Существует ещё несколько причин развития болезни Аддисона, выявляемых намного реже: коагулопатии (нарушение свёртывания крови), ВИЧ-инфекция, метастатическое поражение надпочечников, двустороннее удаление надпочечников.
Патогенез Аддисоновой болезни
Из-за разрушения ткани коры надпочечников резко сокращается или вообще прекращается продукция адреналовых гормонов, в первую очередь, альдостерона и кортизола. Альдостероновая недостаточность приводит к нарушению водно-минерального обмена из-за чрезмерного выведения из организма ионов натрия и задержки ионов калия. В результате развивается обезвоживание, что негативно влияет, в первую очередь, на сердечнососудистую систему. Недостаток кортизола оборачивается нарушением обмена углеводов (перестают синтезироваться гликоген и глюкоза) и снижением возможностей организма реагировать на стресс. К тому же недостаток кортизола приводит к увеличению продукции гипофизом адренокортикотропного гормона (АКТГ), и опосредованно – меланоцитостимулирующего гормона (увеличение продукции меланина приводит к появлению главного внешнего симптома болезни Адиссона – потемнению слизистых и кожи).
Клинические проявления
Основными признаками Аддисоновой болезни являются:
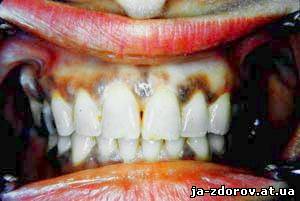
• Потемнение (гиперпигментация) слизистых и кожи. Чем больше запущена болезнь, тем более выражена гиперпигментация. Поначалу темнеют лишь те участки тела, которые больше подвержены солнечному облучению, то есть лицо, руки, шея. Также рано изменяется цвет кожи в местах, которые и в норме более пигментированы – половые органы, мошонка, соски. Но наибольшую диагностическую ценность имеют гиперпигментации в местах наибольшего трения, то есть в кожных складках, на шее (под воротником) и животе (под ремнём или поясом). Из слизистых более подвержены изменениям нёбо, десен и губ. В очень редких случаях встречается «белый» адиссонизм, при котором гиперпигментация не выявляется.
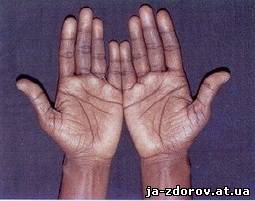
• На фоне потемневшей кожи резко выделяются белые пятна – витилиго.

• Похудение. Снижение массы тела связано с общим обезвоживанием. Обычно масса тела снижается на 3 – 10 килограммов. При наличии изначального избыточного веса потеря может достигать 25 килограммов.
• Астения. Может варьироваться от общей слабости до полной потери способности двигаться.
• Артериальная гипотензия (снижение давления). Поначалу давление снижается только при перемене положения тела, что сопровождается потерей сознания (ортостатический коллапс). По мере развития болезни развивается стойкая гипотензия. Наличие у больного повышенного давления практически 100-процентно исключает диагноз «Аддисонова болезнь».
• Депрессия.
• Диспепсические расстройства. Характеризуются потерей аппетита, чередованием запоров и поноса, разлитыми болями в животе.
• Пищевые извращения. Пациенты начинают в большом количестве употреблять сильносолёные продукты. Таким образом, организм пытается компенсировать потерю натрия.
• Снижение либидо.
• Гипогликемия. Снижение уровня сахара в крови чрезвычайно редко приводит к коме, но может выявляться при проведении лабораторных анализов.
Вторичная недостаточность надпочечников (синдром Аддисона) отличается от Аддисоновой болезни отсутствием гиперпигментации, гипотензии и пристрастия к солёному (поскольку обмен альдостерона практически не изменяется).
В редких случаях болезнь Аддисона может осложняться острой надпочечниковой недостаточностью – аддисоническим кризом. Он характеризуется множеством симптомов, исходя из которых выделяют три клинические формы кризов:
• Сердечнососудистая. Основные признаки – бледность и посинение кожи, артериальная гипотензия, учащение пульса, похолодание конечностей, отсутствие мочевыделения (анурия), потеря сознания.
• Желудочно-кишечная. Основные признаки – неукротимая рвота, тошнота, диарея, спастические боли в животе, метеоризм.
• Нервно-психическая. Основные признаки – головная боль по типу мигрени, заторможенность, бред, очаговая симптоматика, менингеальные знаки.
Диагностика
Основным диагностическим мероприятием в установлении диагноза «Аддисонова болезнь» является лабораторное определение биохимических показателей, в которых выявляются:
• Гиперкалиемия.
• Гипонатриемия.
• Лейкопения с лимфоцитозом.
• Снижение уровней альдостерона и кортизола.
• Повышение уровня АКТГ.
Также у всех больных необходимо производить пробу с синактеном – препарата, стимулирующего выработку кортизола. Пациенту внутривенно вводится 250 мкг синактена. Если через час уровень кортизола в крови превышает 500 ммоль/л – диагноз «первичный гипокортицизм» может быть исключён.
При наличии у больного аутоиммунного поражения надпочечников в крови также выявляются особые антитела к Р450с21.
Лечение
По факту, единственный способ лечения Аддисоновой болезни – пожизненный заместительный приём гормональных препаратов. После постановки диагноза больным вводится в 2-3 приёма 100 – 150 мг гидрокортизона ежедневно. Положительный ответ на терапию также является значимым диагностическим критерием.
По мере стабилизации состояния пациент переходит на постоянный приём глюко- (гидрокортизон 15 – 30 мг, преднизолон 7,5 мг) и минералокортикоидов (флудрокортизон 0,05 – 0,1 мг). Причём в целях имитации нормального ритма работы надпочечников 2/3 препаратов принимается утром, а 1/3 – в обед. При развитии у больного любых инфекционных заболеваний дозу принимаемых гормонов следует повышать в 2 – 3 раза.
Для купирования аддисонического криза больному производят массивные вливания физиологического раствора (2 – 3 литра в сутки) и раствора глюкозы. Также внутривенно вводится 100 мг гидрокортизона или эквивалентная доза преднизолона.
















