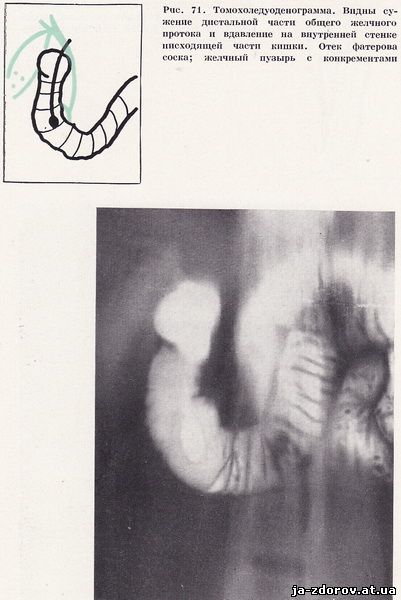
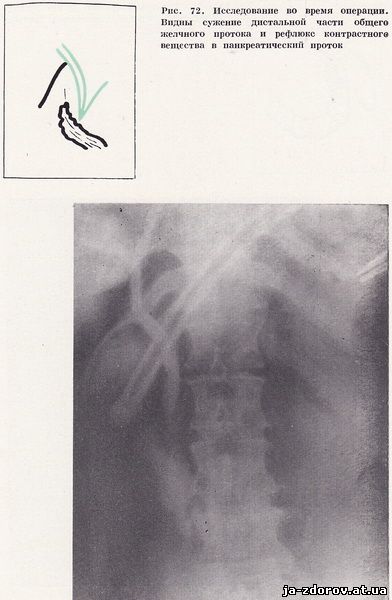
В диагностике хронического панкреатита придается определенное значение увеличению и изменению фатерова соска. У 25 обследованных больных выявилась отечность слизистой в области фатерова соска. Следовательно, при хроническом панкреатите нередко развивается отек слизистой области фатерова соска, в результате которого возникает рентгенологическая картина дефекта наполнения овальной формы размером до 15 - 20 мм с ровными и четкими контурами. Чаще всего отек области фатерова соска наблюдается при хроническом панкреатите, сочетающемся с желчнокаменной болезнью (рис. 71, 72). Сочетание калькулезного холецистита с хроническим панкреатитом мы отмечали у 45 пациентов.
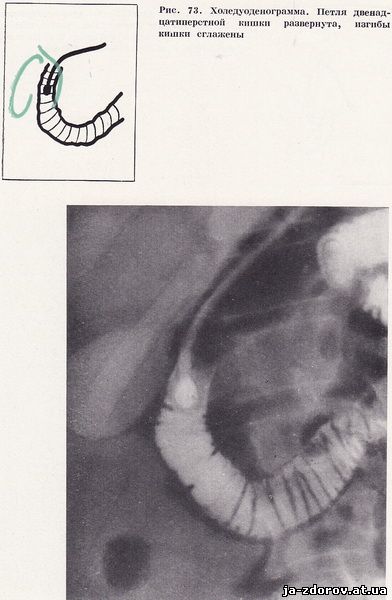
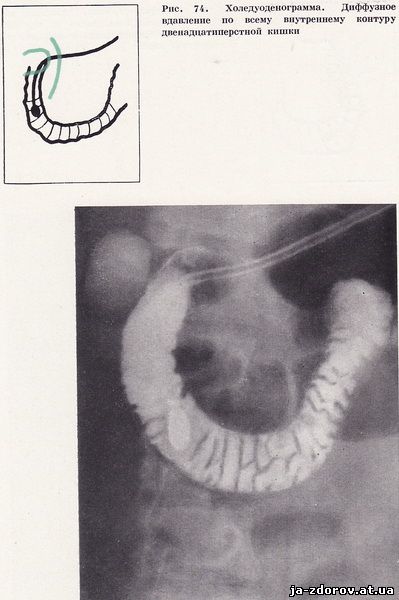
Увеличение развернутости петли двенадцатиперстной кишки при холедуоденографии, наблюдаемое нами не часто (всего у 13 человек), обычно являлось результатом некоторого растяжения кишки и увеличения углов обоих изгибов (рис. 73). Вдавление на внутренней стенке двенадцатиперстной кишки было только у 30 пациентов. Оно носило диффузный характер и отмечалось почти на всей внутренней стенке кишки (рис. 74).
Чаще всего у больных хроническим панкреатитом имелось два или три небольших участка вдавления на внутреннем контуре кишки. Эти вдавления у 12 человек располагались в области верхнего изгиба, у 6 - в зоне нижнего изгиба, у 39 - в средней трети нисходящей части двенадцатиперстной кишки, у 15 - в нижней горизонтальной части кишки. Кроме того, у 20 больных отмечались вдавления в нисходящей и нижней горизонтальной частях двенадцатиперстной кишки (рис. 75).
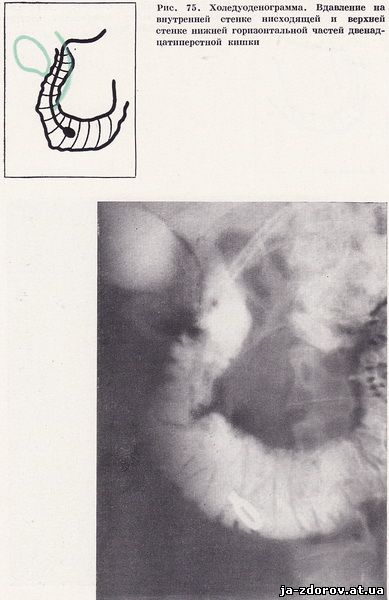
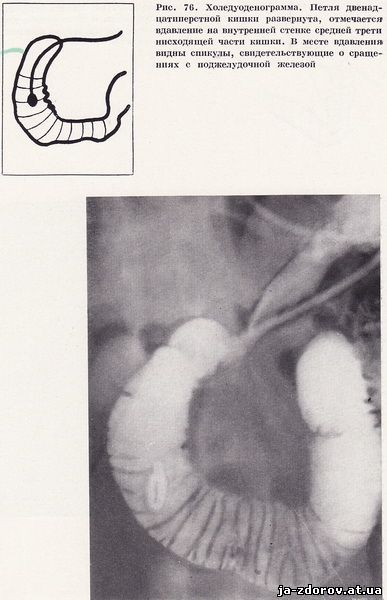
Углубления по контурам кишки в ряде случаев можно и не увидеть. Выявляется лишь выпрямление внутренней поверхности кишки на протяжении только 2 - 4 складок. У 14 больных определялась иглообразная деформация внутреннего контура двенадцатиперстной кишки на большем или меньшем протяжении. Такую деформацию можно считать характерным признаком хронического панкреатита; она свидетельствует о наличии спаек между головкой поджелудочной железы и стенкой двенадцатиперстной кишки (рис. 76).
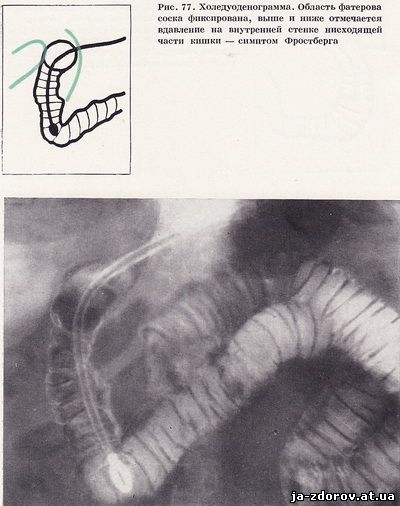
У 8 человек отмечалось значительное по глубине и распространенности сужение просвета кишки. Имелась и деформация рельефа слизистой, особенно в участках максимального сдавления кишки. Как правило, небольшой участок кишки непосредственно в области фатерова соска оказывался фиксированным, а выше и ниже его имелись вдавления. В результате этого возникает симптом Фростберга, т. е. изображение перевернутой тройки. Такую картину мы наблюдали у 10 больных (рис. 77).
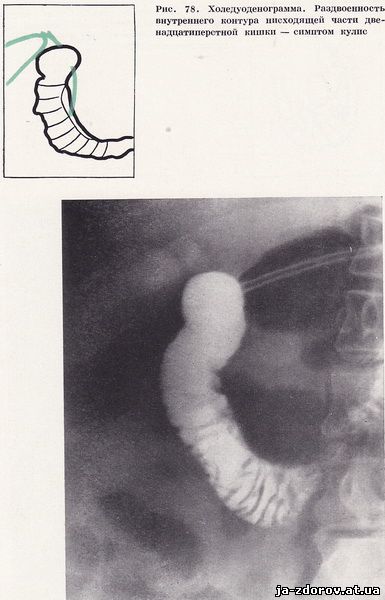
В 18 случаях увеличенная головка поджелудочной железы сдавливала заднемедиальный участок нисходящей части двенадцатиперстной кишки, образуя двухконтурность стенки - «симптом кулис». Отчетливо это было видно на холедуоденограммах, когда в области сдавления кишки определялось сужение общего желчного протока (рис. 78).
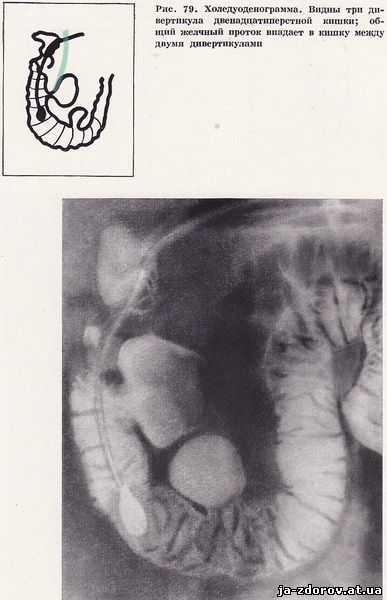
Известна роль дивертикулов двенадцатиперстной кишки в возникновении хронического панкреатита. Особого внимания заслуживают дивертикулы околофатериальной области, так как их воспаление может привести к сдавлению общего желчного и панкреатического протоков и нарушению оттока желчи и панкреатического сока. Это возможно чаще всего при впадении общего желчного протока в дивертикул двенадцатиперстной кишки или в его основание (Выржиковская, 1951; Василенко, Сальман, 1963; Лапинскас, 1963; Волкова, Добычина, 1964; Васильева, 1966; Земляной, 1970, и др.). При дивертикулите поддерживается очаг воспаления и инфекции в двенадцатиперстной кишке и возможен переход воспалительной инфильтрации на головку поджелудочной железы (рис. 79).
При проведении холедуоденографии нами отмечено, что при значительном увеличении головки поджелудочной железы введение воздуха в просвет двенадцатиперстной кишки бывает очень болезненным, что можно считать патогномоничным для хронического панкреатита.-Наши исследования позволяют утверждать, что рентгенологическое распознавание хронического панкреатита - вполне возможная задача.. Холедуоденография позволяет в 75 - 92% случаев правильно диагностировать это заболевание. Основные рентгенологические признаки хронического панкреатита, дыявленные при холедуоденографии:
1) увеличение развернутости петли двенадцатиперстной кишки; 2) вдавление на внутренней стенке нисходящей части кишки; 3) симптом Фростберга; 4) двухконтурность внутренней стенки двенадцатиперстной кишки- «симптом кулис» на большем или меньшем протяжении; 5) зазубренность внутреннего контура кишки и наличие спикул; 6) увеличение и отек фатерова соска; 7) сужение дистального отдела общего желчного протока при умеренном супрастенотическом расширении холедоха.
При хроническом панкреатите холедуоденография позволяет одновременно изучить изменения головки поджелудочной железы, состояние желчевыделительной системы и фатерова соска. Это имеет большое значение для правильной диагностики и лечения заболевания. Мы наблюдали сочетание хронического панкреатита с заболеваниями желчевыделительной системы в 86,6% исследований. Чаще всего хронический панкреатит сочетался с камнями желчного пузыря и общего желчного протока, стенозирующим папиллитом, хроническим холециститом и дискинезией сфинктера Одди, что было выявлено только при холедуоденографии.
Каковы же возможности холедуоденографии в распознавании поражений гепатопанкреатодуоденальной зоны?
Клинические проявления рака поджелудочной железы малохарактерны, и заболевание обнаруживается поздно. Отправным пунктом и основой для обнаружения изменений в двенадцатиперстной кишке является обычное рентгенологическое исследование, при котором удается предположить или доказать поражение поджелудочной железы. Опухоль головки поджелудочной железы локально инфильтрирует и разрушает прилежащую стенку двенадцатиперстной кишки. Рентгенологическое исследование при этом выявляет вдавление на ограниченном участке внутреннего контура двенадцатиперстной кишки, ригидность стенки и изъязвление. Такую картину можно спутать с внелуковичной язвой. Интактность желчных протоков объясняет отсутствие желтухи у таких больных. Мы располагаем тремя наблюдениями, когда отсутствовала желтуха и билирубин содержался в пределах нормы. Отсутствие желтухи у этих больных можно, по-видимому, объяснить тем, что общий желчный проток еще не был вовлечен в патологический процесс или проходил вне опухолевого узла головки поджелудочной железы. Это удалось доказать при холедуоденографии. Ниже приводим одно такое наблюдение.
Больной 66 лет поступил в клинику с диагнозом: хронический холецистит, хронический панкреатит. Жалобы на периодически возникающие приступообразные боли в правом подреберье с иррадиацией в подложечную область и в область сердца. Боли сопровождаются рвотой желчью, ознобом с повышением температуры до 38'. Болен с сентября 1969 г. За время болезни похудел на 13 кг. При поступлении видимые слизистые и кожные покровы обычной окраски, печень пальпируется у реберного края, селезенка не пальпируется.
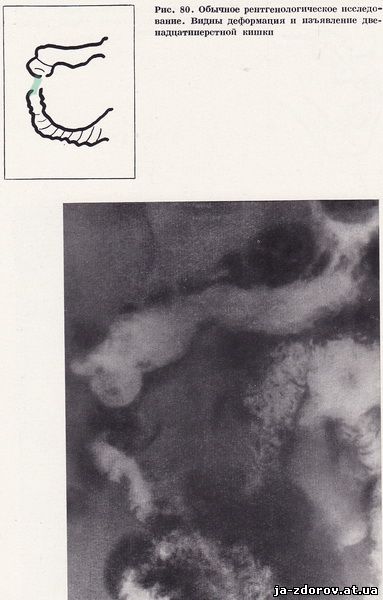
Анализ крови: эритроциты 4 400 000, гемоглобин 80 ед., цветной показатель 0,9, лейкоциты 9000, палочкоядерные 2, сегментно-ядерные 69, лимфоциты 18, моноциты 9, реакция оседания эритроцитов 18 мм в час. Общий белок 6,98 мг%, билирубин 0,52 мг%, холестерин 126 мг%, трансаминаза 54 ед., диастаза 64 ед., амилаза 90 ед. При рентгенологическом исследовании легочные поля эмфизематозны, сердце расширено в поперечнике, увеличено за счет левого желудочка, аорта развернута, тень ее усилена. Пищевод не изменен, определяется кардиальная грыжа пищеводного отверстия диафрагмы и желудочно-пищеводный рефлюкс. Желудок не изменен. Луковица, вся верхняя горизонтальная часть и проксимальный отдел нисходящей деформированы, видимо инфильтрированы, проращены и сдавлены образованием, исходящим из головки поджелудочной железы. Создается впечатление, что в этом участке имеется изъязвление до 1,5 см в диаметре или это отображение дивертикулоподобного выпячивания стенки кишки вследствие сдавления (рис. 80). Остальные части двенадцатиперстной кишки не изменены.
Заключение: с наибольшей долей вероятности следует считать, что у больного рак головки поджелудочной железы с прорастанием и изъязвлением в двенадцатиперстную кишку. Однако полностью исключить воспалительный характер изменений (холецистопанкреатит) не представляется возможным. Показана холедуоденография.
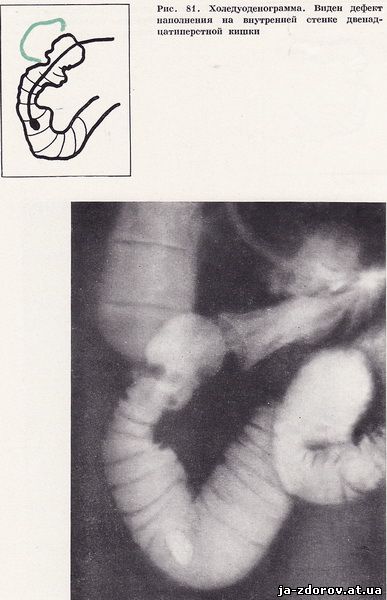
При холедуоденографии установлено следующее: желчный пузырь несколько увеличен в размерах, тень его небольшой интенсивности. Общий желчный проток несколько сужен, изогнут медиально, наружная его стенка неровная; в двенадцатиперстной кишке начиная от верхней горизонтальной части и до средней трети нисходящей по внутренней стенке определяется дефект наполнения неправильно овальной формы протяженностью до 8 см с депо бариевой взвеси размером 2х3 см. Остальные части кишки не изменены.
Заключение: рак головки поджелудочной железы с прорастанием в двенадцатиперстную кишку и изъязвлением (рис. 81).
Больной был переведен в хирургическое отделение. На операции диагноз подтвержден. Произведена радикальная панкреатодуоденальная резекция.
Как видно из этого наблюдения, уже при обычном рентгенологическом исследовании было выявлено изъязвление на внутренней стенке двенадцатиперстной кишки в области верхнего изгиба, а дальнейшее исследование (холедуоденография) позволило установить рак поджелудочной железы с прорастанием стенки двенадцатиперстной кишки и изъязвлением в ней.
В другом наблюдении тоже не отмечалось обструкции общего желчного протока, а выявлялось стойкое сужение верхней горизонтальной части двенадцатиперстной кишки.
В третьем наблюдении отсутствовала желтуха, и в сыворотке крови было нормальное содержание билирубина. При холедуоденографии желчный пузырь и желчные протоки оказались неизмененными, на внутренней стенке нисходящей части двенадцатиперстной кишки определялся дефект наполнения с нечеткими неровными краями, складки слизистой в месте дефекта наполнения не дифференцировались.
Характерных признаков при раке поджелудочной железы со стороны желчевыделительной системы - увеличения желчного пузыря (симптом Курвазье) и расширения общего желчного протока - мы в своих наблюдениях не выявляли. Наши данные согласуются с указаниями других авторов (Варновицкий, 1966; Сальман, 1967, и др.) о том, что рентгенологическая картина хронического панкреатита и рака поджелудочной железы в ряде случаев весьма схожа, не имеет патогномоничных признаков, и тогда особое значение приобретает клиническая картина болезни.
Мы считаем, что в ранних стадиях поражения головки поджелудочной железы показано применение холедуоденографии, которая позволяет выявить небольшие изменения общего желчного протока и двенадцатиперстной кишки, что очень важно для дифференциальной диагностики.
Большое значение холедуоденография имеет в диагностике опухолевых поражений желчного пузыря. Как известно, диагностика рака желчного пузыря крайне затруднена, так как нет патогномоничных клинических и рентгенологических признаков этого заболевания. Клинические проявления рака желчного пузыря сходны с хроническим или острым холециститом: боли в правом подреберье или эпигастрии ноющего или приступообразного характера, тошнота, рвота, в 30 - 40% случаев желтуха, потеря в весе. Рентгенологическое исследование желчных путей при желтухе практически невозможно, а у безжелтушных больных обычная оральная или внутривенная холеграфия не позволяет получить изображение желчного пузыря. При локализации опухоли преимущественно в шейке желчного пузыря или при значительном распространении опухоли на весь пузырь с прорастанием ее в окружающие ткани рентгенологическое изображение желчного пузыря отсутствует. Изображение внепеченочных протоков иногда можно получить на холангиограммах. В двенадцатиперстной кишке из-за тесных анатомотопографических взаимоотношений с желчным пузырем изменения могут выявляться в ранней стадии. Наиболее часто поражаются верхняя горизонтальная часть и начальный отрезок нисходящей части двенадцатиперстной кишки.
Выявление при холедуоденографии дефекта наполнения на передненаружной стенке верхней трети нисходящей части двенадцатиперстной кишки с неровным, изъеденным контуром, разрушение складок слизистой, отсутствие контрастирования желчного пузыря и внепеченочных желчных протоков весьма веские основания для подозрения на опухоль желчного пузыря.
Иллюстрацией может служить наше наблюдение.
Больная 56 лет поступила в клинику с диагнозом: цирроз печени. Жалобы на тяжесть в правом подреберье, слабость, похудание, ознобы, сопровождающиеся повышением температуры до 38 . Боли беспокоят с 1957 г. С марта 1969 г. самочувствие значительно ухудшилось, и больная была госпитализирована для обследования. Анализ крови: эритроциты 3 700 000, гемоглобин 75 ед., цветной показатель 0,81, лейкоциты 9450, эозинофилы 1, палочко-ядерные 8, сегментно-ядерные 62, лимфоциты 22, моноциты 7, реакция оседания эритроцитов 45 мм в час. Общий белок 8,28 мг%, белковые фракции изменены, билирубин 0,64 мг%, холестерин 210 мг%, диастаза в моче 128 ед.
Рентгенологическое исследование: легочные поля без патологических теней; увеличен левый желудочек, аорта расширена, развернута; пищевод не изменен; желудок обычных размеров, складки слизистой не изменены. Перистальтика и эвакуация не нарушены. Луковица деформирована за счет вдавления по верхнему контуру, по-видимому от увеличенного желчного пузыря (рис. 82). Петля двенадцатиперстной кишки расположена нормально. Рельеф ее грубый. Луковица длительно не опорожняется.
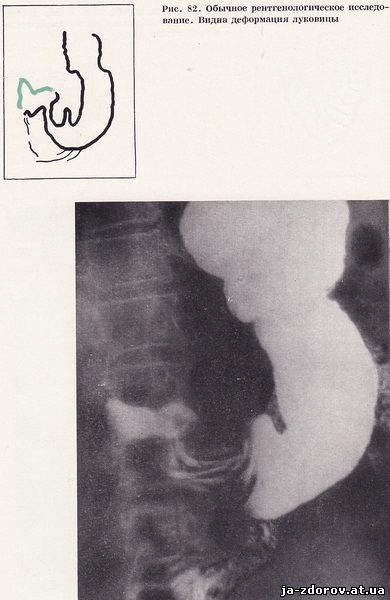
Заключение: неязвенная деформация луковицы, бульбостаз. При холецистографии с билитрастом тени желчного пузыря не получено. Больной проведена холедуоденография. На холедуоденограммах выявляется общий желчный проток на небольшом протяжении, смещенный кверху и медиально, диаметром до 10 - 11 мм. Остальные отделы желчевыделительной системы не контрастируются. Отчетливо видны контрастированные почечные лоханки с обеих сторон. На передненаружном контуре верхней горизонтальной части верхней и трети нисходящей части двенадцатиперстной кишки определяется дефект наполнения с неровным, спикулообразным контуром. Рельеф слизистой в этой области не дифференцируется. На внутренней стенке нисходящей части кишки вдавление, обусловленное увеличением головки поджелудочной железы, фатеров сосок фиксирован (рис. 83).
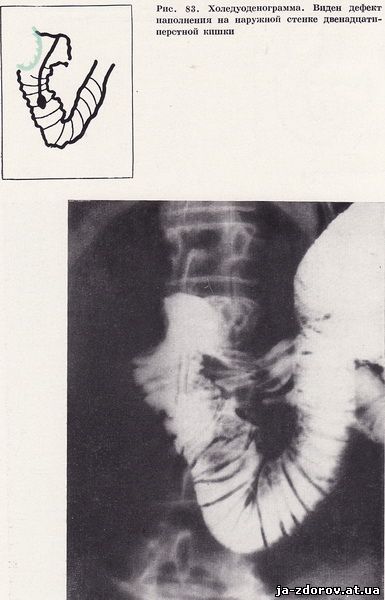
Заключение: рентгенологическая картина позволяет предположить злокачественное поражение желчного пузыря. Больная была переведена в хирургическую клинику. На операции обнаружен рак двенадцатиперстной кишки и желчного пузыря с прорастанием общего желчного протока и метастазами в печень. Головка поджелудочной железы увеличена, плотная (индуративный панкреатит).
Как видно из приведенного наблюдения, при обычном рентгенологическом исследовании удалось обнаружить только деформацию луковицы, а истинная причина этой деформации была установлена .только при холедуоденографии. Таким образом, холедуоденография позволяет правильно оценить изменения, выявляемые при обычном рентгенологическом исследовании, предположить и доказать злокачественное поражение поджелудочной железы и желчного пузыря.















