В процессе работы практический врач-офтальмолог очень часто встречается с патологией слезных путей.
По данным П. Е. Тихомирова, 10% больных обращается по поводу слезотечения. Из этого числа около 40% составляют больные с нарушением слезоотведения вследствие патологического состояния канальцев, слезного мешка и слезноносового канала. Клинически не всегда удается установить локализацию патологического процесса. Нередко причину слезотечения связывают с патологическим состоянием и положением слезных точек, в то время как эти изменения могут быть вторичными, а слезотечение вызывается изменениями, лежащими в более низких отделах слезоотводящих путей. Обычные диагностические пробы не всегда дают возможность получить ясное представление о состоянии слезоотводящих путей. Большим подспорьем в диагностике является метод контрастирования слезоотводящих путей с последующим рентгенологическим их исследованием.
По мнению некоторых авторов (П. Е. Тихомиров, А. Ю. Збарский и Б. Л. Французов, М. М. Балтин и др.), среди причин, вызывающих заболевания слезоотводящих путей, определенное место занимают патологические процессы придаточных пазух носа. М. М. Балтин у 157 (37,3%) из 421 больного хроническим дакриоциститом отметил те или иные изменения придаточных пазух носа. Автор указывает, что у 84 больных наблюдалась патология решетчатого лабиринта.
В диагностике патологических процессов в слезоотводящих путях видное место принадлежит рентгенологическому исследованию, которое во многих случаях позволяет установить локализацию процесса, а иногда выяснить причину, вызвавшую его.
Чтобы освоить технику контрастирования слезоотводящих путей, необходимо иметь четкое представление об анатомии слезных органов. Последние состоят из слезопродуцирующей (слезной железы) и слезоотводящей части. Слезная железа находится у верхненаружного края глазницы и помещается в fossa glandulae lacrimalis. Она разделяется на две части (орбитальную и пальпебральную) сухожилием m. levator palpebrae superior. Большая, орбитальная, часть лежит в указанном костном углублении; меньшая, пальпебральная, часть помещается ниже орбитальной, между ее выводными протоками, которые заканчиваются отверстиями в верхнем конъюнктивальном своде, ближе к наружному углу глазной щели.
Следует отметить, что рентгенологическая картина заболеваний слезной железы очень скудна. Исключением являются те случаи, когда имеется опухолевой процесс железы, разрушающий стенки глазницы, или когда происходит обызвествление железы и на рентгенограммах удается обнаружить очаги обызвествления.
Из отводящей части слезных путей для целей рентгенодиагностики важно знать состояние канальцев, слезного мешка и слезноносового канала.
У внутреннего угла каждого века имеется papilla lacrimalis. На вершине этого возвышения находится слезная точка, которая переходит в слезный каналец. Ширина его не превышает 0,5 мм. Слезный каналец состоит из двух частей: вертикальной части, длина которой равна 1,5 - 2 мм, и горизонтальной части длиной около 8 - 10 мм. Горизонтальная часть является продолжением вертикальной части канальца, идет по направлению к внутреннему углу глазной щели и открывается отверстием в слезный мешок. Иногда канальцы верхнего и нижнего века соединяются вместе, образуя общий каналец, который открывается одним отверстием в слезный мешок. Последний находится в соответствующем костном ложе. Величина и форма слезного мешка варьирует. Длина его в среднем колеблется от 10 до 14 мм, ширина - от 6 до 8 мм. Слезный. мешок переходит в слезноносовой канал без каких-либо резких границ. Размеры канала также варьируют: длина его колеблется от 15 до 22 мм, а ширина - от 3 до 4 мм. Слезноносовой канал заканчивается. отверстием под нижней носовой раковиной, в 10 - 15 мм кзади от переднего ее края.
Техника и методика исследования слезоотводящих путей. Ввиду того что на обычных рентгенограммах не представляется возможным получить изображение слезоотводящих путей, разными авторами в разное время (М. Б. Копылов, 1930; Тот, 1933, и др.) были предложены различные методы рентгенографии для исследования слезоотводящих путей. Эти методы не нашли широкого применения, так как с их помощью не представлялось возможным получить данные о состоянии путей на всем их протяжении. В 1909 г. Юинг предложил метод контрастирования, который дает возможность установить топический диагноз патологических состояний, имеющихся в любом участке слезоотводящих путей. В нашей отечественной литературе первые работы в этой области принадлежат Ф. С. Бокштейну и Б. Л. Поляку.
При исследовании слезоотводящих путей нужно иметь, в виду значительную вариабильность формы и величины каждого их отдела.
Для целей контрастирования слезоотводящих путей пользуются различными контрастными веществами (40% раствор липоидола, 20% раствор йодипина, 30% раствор йодлипола, 40% раствор сергозина, торотраст, взвесь азотнокислого висмута в масле и др.). Торотраст и сергозин не нашли широкого применения вследствие того, что они жидкие и поэтому плохо задерживаются в слезоотводящих путях, быстро вытекая в полость носа. Кроме того, тень указанных контрастных веществ недостаточно интенсивна и плохо дифференцируется из-за наложения на нее интенсивных теней костей черепа. По нашему мнению, наилучшими контрастными веществами являются йодлипол, липоидол и йодипин, которые дают достаточно интенсивную тень, легко вводятся и выводятся из слезоотводящих путей. Азотнокислый висмут дает на рентгенограмме очень интенсивную тень, ыо вместе с тем его трудно вводить в слезоотводящие пути, так как оп быстро становится густым и долго в них задерживается.
Перед введением контрастных веществ, после предварительной анестезии конъюнктивального мешка 0,5% раствором дикаина, необходимо производить промывание слезоотводящих путей физиологическим раствором, дистиллированной водок или каким-либо дезинфицирующим раствором. Во время промывания выясняется степень проходимости путей. В случае, когда промывная жидкость струей свободно проходит в нос, для контрастирования лучше пользоваться подогретым азотно-кислым висмутом в масле или одним из перечисленных йодистых препаратов в неподогретом виде. При затруднении оттока промывной жидкости следует пользоваться йодистыми препаратами в подогретом виде. Контрастные вещества должны быть прозрачными; при наличии мути или взвеси в них пользоваться ими не следует.
Контрастные вещества вводятся с помощью 1 - 2-граммового шприца и специальной иглы для промывания слезоотводящих путей. Для заполнения слезных путей вполне достаточно 0,5 мл вещества. После введения контрастной массы необходимо тщательно удалить таковую из конъюнктивального мешка и ресниц с помощью влажного тампона. Больной должен быть предупрежден о том, что после введения контрастной массы ему не следует сжимать веки и сморкаться, так как введенное вещество может при этом вылиться из слезных путей.
При введении контрастных веществ необходимо соблюдать осторожность. Вводя контрастную массу, нужно быть уверенным в том, что игла находится в канальце и нет повреждений стенок канальцев и слезного мешка. Так как контрастные вещества, изготовленные на масле, являются вязкими, введение их требует некоторого надавливания на поршень шприца. Вместе с тем необходимо помнить, что возможна закупорка иглы или же ее конец может упереться в стенку слезного мешка или канальца. Поэтому при наличии затруднения введение вещества не следует форсировать, а нужно несколько выдвинуть иглу. Если и после этого масса не проходит, следует предположить, что имеется закупорка в игле. В таких случаях нужно заменить иглу и продолжать контрастирование. Контрастная масса вводится очень медленно. Для получения хорошего изображения слезных канальцев следует в конце процедуры, извлекая постепенно иглу из слезного канальца, продолжать введение вещества, вплоть до выхода иглы из слезной точки.
После контрастирования производят рентгенографию слезоотводящих путей не меньше, чем в двух проекциях (окципито-фронтальной и боковой). По нашему мнению, не лишним является исследование еще в окципито-ментальной проекции. Для уточнения динамики слезоотведения рекомендуется через 15 минут после первого исследования произвести повторные снимки в указанных проекциях.
В случаях смещения слезного мешка дополнительные данные можно получить с помощью стереорентгенографии.
Рентгенологическая картина патологии слезоотводящих путей. На рис. 101 представлена рентгенограмма нормальных слезоотводящих путей, в которые предварительно введена контрастная масса. На снимке ясно видны слезные канальцы, слезный мешок и слезноносовой канал.
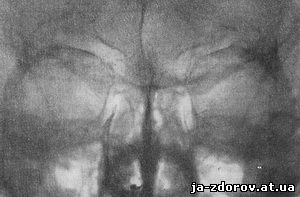
Рис. 101. Рентгенограмма нормальных слезоотводящих путей справа.
При атрезии слезных канальцев метод контрастирования применять нельзя, так как ввести контрастное вещество в канальцы не представляется возможным. Однако этот метод исследования оказывается очень ценным при наличии сужений в слезных канальцах или заращения отверстия, которым они открываются в слезный мешок. В таких случаях на рентгенограммах ясно видна тень контрастного вещества, заполняющего слезный каналец. На месте сужения просвет канальца представляется суженным, иногда он имеет вид очень тонкой полоски. При правильном введении вещества на таких рентгенограммах за местом сужения виден нормальный просвет канальца. В случаях заращения контрастное вещество заполняет просвет канальца лишь до места его заращения (рис. 102); за этот отдел контрастная масса не проникает.
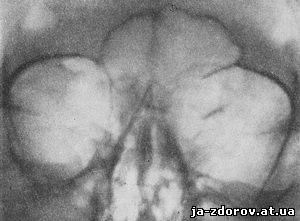
Рис. 102. Заращение верхнего слезного канальца у входа в слезный мешок. На рентгенограмме виден верхний слезный каналец слева. Контрастная масса вводилась через верхнее слезоотводящее отверстие и в слезный мешок не проникла.
Очень часто наблюдается заращение отверстия слезного канальца, открывающегося в слезный мешок. Если при этом каждый каналец открывается в слезный мешок отдельным отверстием, то вводимое контрастное вещество выходит обратно через ту же слезную точку. На приведенной рентгенограмме виден каналец, заполненный контрастной массой, которая проникла в него до входа в слезный мешок. Другой каналец, ввиду отсутствия в нем контрастной массы, которая не проникла вследствие заращения, на рентгенограмме не проецируется. В случаях, когда оба слезных канальца впадают в слезный мешок посредством одного соустья, которое заращено, контрастная масса при введении выходит через другую слезную точку. На рентгенограммах получается изображение обоих слезных канальцев и единого соустья. Слезный мешок и слезноносовой канал на рентгенограммах не видны, так как контрастное вещество в них не проникает из-за заращения соустья.
Контрастирование имеет большое диагностическое значение при патологии слезного мешка и дает в некоторых случаях возможность правильного выбора метода лечения.
Нормальный слезный мешок, заполненный контрастной массой, имеет совершенно ровные границы, размеры его варьируют, о чем было указано выше.
При воспалении слезного мешка на рентгенограммах можно видеть уменьшение просвета его вследствие набухания слизистой оболочки. Нередко при этом заметны складки слизистой оболочки, которые необходимо дифференцировать с дивертикулами. Последние имеют вид карманов, которые как бы вдавлены в слизистую оболочку мешка. Складки же воспаленной слизистой оболочки представляются неглубокими, волнистыми.
При далеко зашедших процессах в некоторых случаях имеет место сморщивание слезного мешка, который на рентгенограммах при этом проецируется в виде тени любой формы и небольшого размера (рис. 103 и 104). В некоторых случаях, когда имеется стеноз слезноносового канала, слезный мешок представляется эктазированным, причем величина его может достигать значительных размеров (рис. 105).
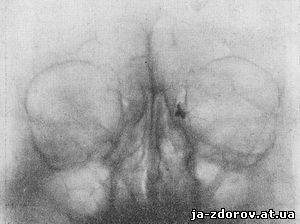
Рис. 103. Оба канальца впадают в слезный мешок посредством одного соустья; слезный мешок деформирован, верхушка его сморщена; полный стеноз у входа в слезноносовой канал.
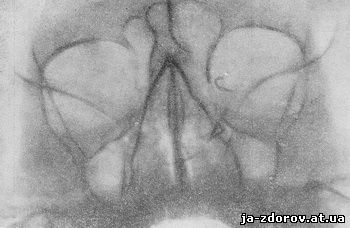
Рис. 104. Сморщивающий дакриоцистит слева.
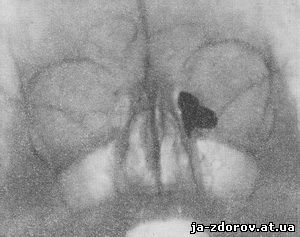
Рис. 105. Эктазия слезного мешка. Контрастная масса в слезноносовой канал не проникла вследствие полного заращения входа в него.
Особую диагностическую ценность приобретает метод контрастирования при опухолях слезного мешка. В таких случаях на рентгенограммах ясно определяется дефект заполнения полости слезного мешка, зависящий от размеров опухоли.
Такова же рентгенологическая картина, которая наблюдается и при туберкулезном поражении слезного мешка. Дифференциальная диагностика между ними затруднительна.
Метод рентгенодиагностики оказывается очень полезным также и в случаях эктопии слезного мешка, которая нередко наблюдается при тяжелых травмах костей лицевого скелета. На рентгенограммах при этом ясно видна тень заполненного контрастной массой слезного мешка, который смещен в сторону (рис. 106).
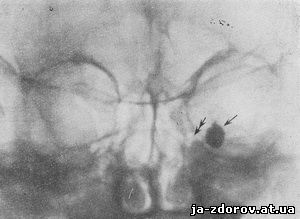
Рис. 106. Эктопированный кнаружи и эктазированный слезный мешок слева (одинарная стрелка). Имеется смещенный перелом нижневнутренней стенки глазницы (двойная стрелка).
При патологии слезноносового канала этот метод исследования также может оказаться весьма полезным. В зависимости от степени и места сужения канала получается различная рентгенологическая картина. Очень часто патологические процессы локализуются у входа в слезноносовой канал. При заращении входа контрастная масса в слезноносовой канал не проникает, поэтому на рентгенограммах изображения его не видно (рис. 107). При сужении входа в канал контрастная масса заполняет слезный мешок и слезноносовой канал; просвет его представляется в той или иной степени суженным. Нередко сужения локализуются и в других частях слезноносового канала. Просвет на месте сужения слезноносового канала в некоторых случаях может быть настолько узким, что на рентгенограммах в этих местах вовсе отсутствует тень (видны как бы перерывы).
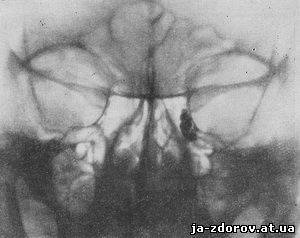
Рис. 107. Полный стеноз входа в слезноносовой канал (контрастная масса в него не проникла), слезный мешок ампулообразно растянут; в нем имеются дивертикулы. Рентгенограмма в передней проекции.
Сужения слезноносового канала следует дифференцировать с костными гребнями и дивертикулами слизистой оболочки, которые наблюдаются нередко: они выглядят так же, как и дивертикулы слизистой оболочки слезного мешка. В то время как дивертикулы слезноносового канала имеют направление книзу, костные гребни могут располагаться как книзу, так и кверху. На рентгенограммах гребни представляются в виде костных шипов, выступающих в просвет слезноносового канала.
При заращении отверстия слезноносового канала, открывающегося под нижнюю носовую раковину, может иметь место его расширение. Контрастная масса при этом в полость носа не попадает (рис. 108).
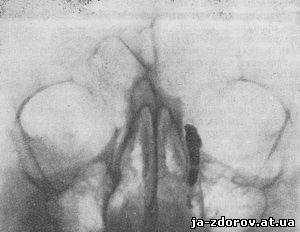
Рис. 108. Сужение в нижнем отделе слезноносового канала. В полость носа контрастная масса не проникли. Канал и слезный мешок представляются значительно расширенными. Рентгенограмма в передней проекции.
|















