Пневморен и пневморетроперитонеум. Эти исследования применяются для получения «эмфиземы» околопочечной жировой клетчатки (пневморен) или забрюшинного пространства (пневморетроперитонеум) главным образом для уточнения формы и размеров почек и надпочечников, локализации опухолей, кист и других патологических образований забрюшинного пространства. В настоящее время более распространен пресакральный пневморетроперитонеум, так как он безопасен, прост и дает возможность получить одновременно с обеих сторон представление о состоянии органов забрюшинного пространства.
Инсуффляция газа при пневморетроперитонеуме осуществляется на боку или в коленно-локтевом положении больного, путем предкопчиковой пункции под контролем пальца, введенного в прямую кишку. Для исследования целесообразно применять кислород или углекислый газ в количестве 1000 - 1500 см³ и производить флюорографические снимки через 30 - 40 минут. Если исследование сочетать с томографией или томофлюорографией, то можно получить больше важных деталей, т. е. повысить его эффективность. Например, наружные контуры кисты могут быть отчетливо выявлены при пневморетроперитонеуме в комбинации с томофлюорографией.
Могут возникнуть трудности в дифференциальной диагностике врожденной солитарной почки и нефункционирующей второй почки. В подобных случаях трудности в отличительном распознавании усугубляются тем, что во время цистоскопии при солитарной почке могут быть видны в мочевом пузыре на обычном месте устья двух мочеточников, одно из которых заканчивается слепо.
В таких случаях, когда обычные методы (экскреторная урофлюорография и ретроградная пиелофлюорография) оказываются неэффективными, прибегают к пневморетроперитонеуму. Если же и после этого не удается получить достаточные для диагностики данные, прибегают к почечной ангиографии или ангиофлюорографии на установке «Оделка», с помощью которой можно произвести серию снимков (от 1 до 6 кадров в секунду, всего 40 снимков).
Если при подозрении на опухоль почки отсутствуют изменения со стороны лоханочно-чашечной системы, в настоящее время для уточнения диагноза прибегают к пневморетроперитонеуму в сочетании с ретроградной или экскреторной пиелофлюорографией и томофлюорографией.
Однако в некоторых случаях при описанных методах исследования не удается получить необходимых данных, которые позволили бы установить или отвергнуть диагноз опухоли почки. В этих случаях и при дифференциальной диагностике опухолей и кист почек, для выявления метастазов у крупных сосудов, у ворот почек, а также для выяснения взаимоотношения опухоли с аортой прибегают к почечной ангиографии путем транслюмбальной пункции аорты, а чаще к зондированию аорты через бедренную артерию по Сельдингеру.
Почечная артериография. Почечная артериография в настоящее время осуществляется преимущественно тремя способами: 1) транслюмбальной аортографией; 2) чрескожной пункцией бедренной артерии по Сельдингеру; 3) введением зонда в аорту путем обнажения бедренной артерии.
Контрастное вещество (70%-ные растворы трийодтраста, диодона, кардиотраста, гипака, урографина, урокона, везамина, уромиро и др.) в количестве 30 - 40 мл с помощью автоматических или полуавтоматических шприцев при втором и третьем способах и по возможности быстро руками при первом способе вводится в аорту. Флюорограммы производятся с помощью камеры «Оделка», позволяющей сделать до 6 снимков в секунду.
Почечная артериография показана в диагностически трудных случаях опухолей и кист почек, а также для их отличительного распознавания, при гидронефрозах для выявления добавочного сосуда, который может явиться причиной развития данного патологического процесса, сложных аномалиях почек, гипертониях неясной этиологии, аневризмах и тромбозах почечных артерий, опухолях надпочечников и других забрюшинных опухолях.
В случае наличия опухоли почки удается выявить увеличение диаметра стволовой части почечной артерии, а вблизи опухолевого узла обрыв ветвей первого и второго порядка. При гипернефроидном раке в зоне поражения определяется чрезмерная ветвистость мелких сосудов и скопление контрастной жидкости в виде «озер» и «лужиц» в местах распада опухоли. В месте локализации кисты почки выявляется бессосудистый участок.
Венокавография - контрастирование нижней полой вены - показана в случаях, когда необходимо решить вопрос о наличии прорастания опухоли почки или надпочечника в этот сосуд, для выявления сдавления и смещения нижней полой вены при первичных и метастатических опухолях забрюшинного пространства, тромбозах и флебитах нижней полой вены, ретрокавальном мочеточнике и других патологических процессах. Из множества предложенных способов венокавографии наибольшее распространение получило введение контрастного вещества путем обнажения большой подкожной вены бедра со вскрытием ее и введением зонда до наружной подвздошной вены. Флюорография осуществляется сразу же после введения 1/3 всего количества контрастного вещества. За время экспонирования снимка необходимо ввести оставшуюся часть контрастной жидкости. Всего обычно вводится 25 - 30 мл 70%-ного раствора трийодированных препаратов.
При окклюзии или смещении нижней полой вены, вызванной сдавлением или прорастанием опухолью, а также при опухолевом тромбозе нижней полой вены выявляются развившиеся коллатеральные пути оттока крови.
Цистофлюорография - метод исследования мочевого пузыря, основанный на заполнении его жидким или газообразным контрастным веществом или тем и другим одновременно. Цистофлюорография позволяет получить детальное представление о положении, форме мочевого пузыря и о наличии в нем патологических образований.
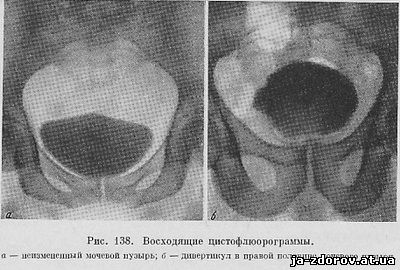
Восходящая цистофлюорография с жидким контрастным веществом (10 - 15%-ный раствор сергозина, кардиотраста, дийодона, трийодтраста и др.) осуществляется после произвольного опорожнения мочевого пузыря или его катетеризации. В пузырь через катетер вливают 150 - 200 мл контрастной жидкости и затем производят флюорограммы - прямую и косые (рис. 138, а, б).
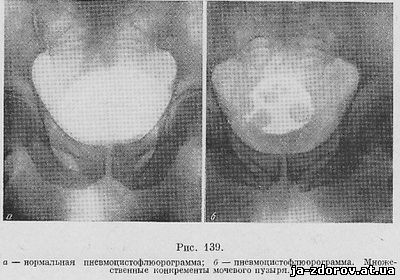
Для выявления невидимых камней (уратов, цистиновых, ксантиновых) рекомендуется заполнение мочевого пузыря 150 - 200 см³ кислорода или углекислоты - пневмоцистофлюорография (рис. 139, а, б).
При опухолях мочевого пузыря наиболее эффективной является осадочная пневмоцистофлюорография.
В настоящее время применяется следующая методика осадочной пневмоцистофлюорографии. В предварительно опорожненный мочевой пузырь шприцем Жане под небольшим давлением вводят 10 - 15%-ную взвесь бария в количестве 100 - 150 мл. Затем больной в течение 30 - 40 минут медленно меняет положение (поворачиваясь вокруг длинной оси тела). При локализации опухоли в области шейки мочевого пузыря больному рекомендуют находиться в вертикальном или сидячем положении. Взвесь бария в силу тяжести оседает на поверхности опухоли, обмазывая ее и проникая между,складками слизистой оболочки и ворсинками опухоли. После этого больной опорожняет мочевой пузырь, и в него через повторно введенный мягкий катетер нагнетают шприцем Жане под небольшим давлением 100 - 150 см³ кислорода или углекислого газа и производят 3 флюорограммы - одну прямую и 2 косых. Осадочная пневмоцистофлюорографияпозволяет судить о форме, размерах, положении опухоли, наличии или отсутствии у последней ножки. Вместе с тем следует объективно указать, что в большинстве случаев осадочная пневмоцистофлюорография не дает возможности судить о границах инфильтрации стенки мочевого пузыря опухолью. Этот вопрос удается решить при сочетании осадочной пневмоцистофлюорографии с перицистографией или искусственным пневмоперитонеумом.
Перицистофлюорография производится следующим образом. Больного укладывают на рентгенофлюорографическом столе на спину, ноги раздвигают в стороны от средней линии на 30 - 40 каждую. После анестезии кожи, подкожной клетчатки и мышц промежности между мочеиспускательным каналом и прямой кишкой у мужчин и мочеиспускательным каналом и влагалищем у женщин толстой иглой прокалывают кожу, подкожную клетчатку и мышцы. Под контролем указательного пальца, введенного в прямую кишку или влагалище, подвигают иглу вперед на 6 - 10 см, стараясь держаться средней линии тела. Через иглу вводят дополнительно 60 - 80 мл 0,25%-ного раствора новокаина. Выделение из павильона иглы капель новокаина свидетельствует о том, что игла находится в околопузырной клетчатке. Убедившись в правильном положении иглы, медленно вводят нужное количество газа (обычно 400 - 600 см³). Мужчинам более рационально производить анестезию и соответственно вводить газ 2 иглами на том же уровне, но отступя от средней линии на 1 - 1,5 см в стороны. Иглы направляют несколько кнаружи от средней линии с тем, чтобы их концы находились по бокам предстательной железы.
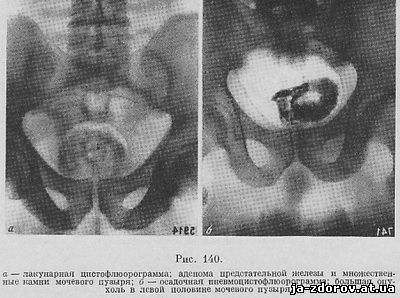
Для выявления аденомы предстательной железы, невидимых камней и опухолей в области шейки мочевого пузыря применяется методика лакунарной цистофлюорографии. Это метод двойного контрастирования мочевого пузыря, при котором вводится 20 мл 10%-ного раствора сергозина с последующей инсуффляцией 100 см³ кислорода. Он оказывается особенно ценным для обнаружения аденомы предстательной'железы, вдающейся в просвет мочевого пузыря (рис. 140, а, б).
Уретрофлюорография производится при заболеваниях и травматических повреждениях мужского мочеиспускательного канала с последующими рубцовыми стриктурами и свищами, а также в случае поражения предстательной железы или простатической части уретры.
Методика восходящей уретрофлюорографии проста и заключается в следующем. Больной лежит на рентгенофлюорографическом столе с согнутой в коленном и тазобедренном суставах и ротированной кнаружи до соприкосновения с плоскостью стола нижней конечностью; другая нога вытянута и выпрямлена. Таз по отношению к плоскости стола приподнимается на 40 - 50'. Центральный луч направляется на середину паховой складки исследуемой стороны, что в таком положении соответствует основанию полового члена, который натягивается параллельно мягким тканям бедра согнутой ноги. Шприцем Жане в уретру вводят 10 - 20% раствора сергозина в количестве 20 - 40 мл до появления ощущения прохождения жидкости в мочевой пузырь или до возникновения впечатления препятствия при непроходимости уретры. В момент вливания контрастного вещества производят флюорограмму. Таким путем удается заполнить висячую, луковичную, перепончатую и простатическую части уретры.
Для того, чтобы получить детальное изображение задней уретры, применяют нисходящую уретрофлюорографию. При ней предварительно заполненный контрастным раствором мочевой пузырь опорожняют произвольным мочеиспусканием, в момент которого осуществляется флюорография.
Для обнаружения патологических изменений в семенных пузырьках применяют везикулофлюорографию. Под местной анестезией обнажают и пунктируют семевыносящий проток, в который вводят 3 - 5 мл йодолипола или жидкого контрастного вещества (диодон, кардиотраст и т, п.) и производят флюорограммы.















