Общая информация.
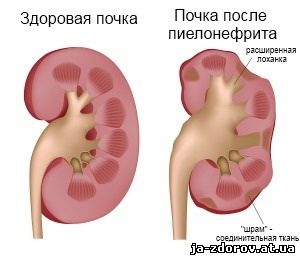
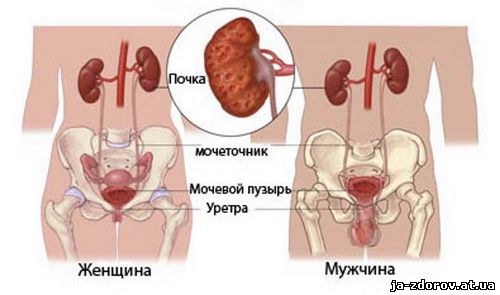
Пиелонефрит – неспецифическое, инфекционно-воспалительное заболевание чашечно-лоханочной системы и ткани почки, а также паранефральных (околопочечных) структур. В большинстве случаев наблюдается одностороннее поражение почек.
Пиелонефрит является одним из самых распространённых заболеваний среди людей. К примеру, среди детей по частоте он занимает второе место после инфекционных заболеваний дыхательных путей. При проведении вскрытия признаки активного или перенесённого пиелонефрита наблюдаются у 8 – 20 % людей. Причём среди женщин заболевание регистрируется в 5 раз чаще, чем среди мужчин.
Этиология, патогенез.
Причиной развития пиелонефрита обычно является инфицирование чашечно-лоханочной системы почки типичными для мочеполовых путей микроорганизмами. Причём в абсолютном большинстве случаев этим микроорганизмом является кишечная палочка (из-за анатомической близости мочеполового и желудочно-кишечного тракта). Также вызывать воспаление почки могут клебсиеллы, протеи, энтеробактеры, уреоплазмы, стафилококки. Кроме этого следует заметить, что такие частые возбудители мочеполовых инфекций, как хламидии, трихомонады и гонококки практически никогда не являются причиной возникновения пиелонефрита. Очень редко причиной развития болезни становятся вирусы или грибы.
В абсолютном большинстве случаев инфекция при пиелонефрите является «восходящей», то есть проникает в чашечно-лоханочную систему из нижележащих отделов мочевого тракта (уретра, мочевой пузырь, мочеточники). Причём воспаление самих этих отделов наблюдается далеко не всегда. Также микроорганизмы могут попадать в почку гематогенным (через кровь) или контактным (из рядом располагающихся органов) путём, что, впрочем, наблюдается довольно редко.
Попав в лоханку почки, микроорганизмы оказываются в идеальных условиях. Происходит их активное размножение и быстрое распространение воспаления на всю чашечно-лоханочную систему почки. При отсутствии лечения микробы могут проникнуть и непосредственно в ткань почки и за её пределы, приводя к развитию гнойных абсцессов.
Риск развития пиелонефрита повышают следующие сопутствующие заболевания и состояния:
• Мочекаменная болезнь.
• Пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочеточника в лоханку почки).
• Сахарный диабет.
• Нефроптоз (опущение почки).
• Беременность.
• Постановка мочевого катетера.
Кроме того, вероятность развития болезни повышается у людей, пренебрегающих правилами элементарной гигиены и ведущих чрезмерно активную половую жизнь.
Более высокая заболеваемость пиелонефритом среди женщин обусловлена их анатомо-физиологическими особенностями, такими как:
• Короткая и широкая уретра (мочеиспускательный канал).
• Близость половых путей и прямой кишки.
• Частые сопутствующие гинекологические воспалительные заболевания.
• Часто встречающееся опущение правой почки.
• Нарушение оттока мочи во время беременности.
• Атрофия слизистой оболочки уретры после менопаузы.
Клинические проявления.
При остром неосложнённом пиелонефрите признаки болезни обычно выражены слабо. Больных беспокоит общее недомогание, слабость, повышение температуры тела до 38 – 40 С˚, озноб, повышенная потливость, головную боль. Несколько позже появляются умеренные боли в пояснице (обычно с одной стороны, чаще справа), может быть тошнота и рвота. У детей пиелонефрит может проявляться болями в животе и поносом. Довольно часто одновременно с этим могут наблюдаться признаки цистита (боли в надлобковой области, учащённое болезненное мочеиспускание). Характерно покраснение лица и увеличение частоты пульса (тахикардия). Артериальное давление при этом остаётся нормальным или повышено незначительно. Пальпация поражённой почки болезненна. Также отмечается усиление боли при постукивании в ребёрно-позвоночном углу на стороне поражения («симптом поколачивания» положительный).

Для инфекционно-воспалительных заболеваний почек и мочевыводящих путей характерно изменение внешнего вида мочи. Она становится мутной, белесоватой (из-за присутствия большого количества лейкоцитов и гноя), имеет неприятный нетипичный запах. Наличие крови в моче не характерно для пиелонефрита, и наблюдается лишь у 10 – 15 % больных (причём обычно у очень тяжёлых).
При осложнённом пиелонефрите (развитии абсцесса почки или уросепсиса) наблюдается резкое ухудшение состояния больных. Боли в пояснице резко усиливаются, лихорадка принимает гектический характер (после повышения температуры до 39 – 40 С˚ происходит её резкое падение до субнормальных цифр). После этого боли постепенно стихают и могут вовсе исчезнуть. Из-за закупорки мочевыводящих путей гноем или развития острой почечной недостаточности может прекратиться выделение мочи.
После перенесённого острого пиелонефрита может развиться хроническая форма заболевания. Клинически она может проявляться бессимптомным выделением с мочой бактерий и гноя или периодическими обострениями по типу острого пиелонефрита.
Диагностика.
Диагностика пиелонефрита основывается на лабораторных исследованиях. В анализе крови выявляются типичные воспалительные изменения (лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ). Признаки нарушения обмена азота обычно не наблюдаются.
В анализе мочи наблюдаются протеинурия (наличие белка), лейкоцитурия (наличие лейкоцитов), пиурия (наличие гноя) и бактериурия (наличие бактерий). Для постановки правильного диагноза крайне важна методика сбора мочи для анализа. Собирают её после тщательного туалета наружных половых органов. Первая порция мочи (10 – 20 миллилитров) смывают в унитаз, а в посуду для анализов собирают среднюю порцию.
Также производят посев мочи на питательные среды для установления точного возбудителя болезни, а также определения его чувствительности к антибактериальным препаратам.
В качестве дополнительных методов используются ультразвуковое исследование, рентгенодиагностика и инструментальные способы исследования.
Лечение.
Лечение пиелонефрита в амбулаторных условиях возможно только при лёгких формах болезни и при условии, что больной будет строго соблюдать предписания лечащего врача. Во всех остальных случаях, а также при наличии у больной беременности лечение проводится в стационаре.
Основными препаратами для лечения острого пиелонефрита являются антибиотики. Обычно до определения чувствительности микробов к препаратам назначаются фторхинолоны (ципрофлоксацин, левофлоксацин, офлоксацин). Также часто используют пенициллины (амоксициллин), цефалоспорины (цефотаксим, цефепим, цефуроксим, цефазолин и др.), аминогликозиды (гентамицин, канамицин, амикацин). Обычно лечение антибиотиками продолжается 2 недели. В ходе всего лечения регулярно производиться бактериологическое исследование мочи.
Часто в лечении используются препараты из разряда «уросептиков» (фурадонин, фурозалидон). Хорошо зарекомендовал себя растительный препарат «Канефрон» (комбинация травы золототысячника, листьев розмарина и корня любистока). В некоторых случаях одним этим препаратом удаётся излечить неосложнённый пиелонефрит. Кроме того, он не противопоказан для приёма при беременности.
При возникновении гнойных осложнений (абсцесс почки или околопочечной клетчатки) проводят хирургическую операцию по вскрытию и дренированию абсцесса.
После излечения острого пиелонефрита больного следует тщательно обследовать на предмет наличия предрасполагающих заболеваний. При наличии нелеченой мочекаменной болезни или почечно-мочеточникового рефлюкса пиелонефрит будет постоянно рецидивировать.
















