Сердечно-сосудистые заболевания и беременность не являются простым сочетанием двух состояний организма женщины. Беременность и обусловленные ею изменения гемодинамики, метаболизма, массы тела (она увеличивается к концу беременности на 10 - 12 кг), водно-солевого обмена (за время беременности общее содержание воды в организме увеличивается на 5 - 8 литров, 75% из этого количества - внеклеточная вода; содержание натрия в организме возрастает уже к 10-й неделе беременности на 500 - 600 ммоль, а калия - приблизительно на 170 ммоль/л, перед родами в организме накапливается до 870 ммоль (около 20 г) натрия) - требуют от сердца усиленной работы и нередко отягощают течение имеющегося сердечно-сосудистого заболевания.
В некоторых случаях гемодинамические нагрузки могут угрожать инвалидностью или даже смертью беременной с сердечно-сосудистым заболеванием, при ряде пороков сердца возрастает опасность возникновения бактериального эндокардита, особенно серьезная в предродовом и послеродовом периодах. В редких случаях у ранее здоровых женщин после возникшей в родах бактеремии может развиться бактериальный эндокардит. Изменения гемодинамики и иммунологического статуса во время беременности неблагоприятно сказываются на течении заболеваний почек, сопровождающихся артериальной гипертонией. И, наоборот, сердечно-сосудистые болезни также нередко осложняют течение беременности (чаще возникает поздний токсикоз беременных, угрожающий аборт, преждевременная отслойка нормально расположенной плаценты, преждевременные роды и другие акушерские осложнения) и родов (быстрые роды, дискоординация родовой деятельности, повышенная кровопотеря и др.), а также неблагоприятно влияют на развитие плода (главным образом, вследствие гипоксемии, но иногда и благодаря генетическим факторам). При тяжелых сердечно-сосудистых заболеваниях высока перинатальная детская смертность.
Возникающие при беременности адаптивные гемодинамические сдвиги усугубляют характерные для большинства пороков сердца нарушения гемодинамики, но при митральной и аортальной недостаточности (мало или умеренно выраженной) эти сдвиги оказываются скорее благоприятными, нежели неблагоприятными, а при некоторых пороках сердца одни сдвиги оказывают благоприятное действие, другие - неблагоприятное. При правильном ведении беременных с пороками сердца, как правило, не возникает дисбаланса между нагрузкой на сердце и сердечным резервом (исключая беременных с такими формами пороков, при которых беременность противопоказана), если же такой дисбаланс наступает, то развивается сердечная недостаточность, которая отягощает прогноз как для матери, так и для плода. Поэтому весьма важно хотя бы приблизительно оценивать у каждой беременной с заболеванием сердца сердечный резерв; он зависит от возраста женщины, длительности заболевания сердца и функциональных возможностей сердечной мышцы. Желательно установить функциональные возможности сердца (функциональный класс) еще до беременности, а затем регулярно оценивать их при динамическом наблюдении больной.
Современная диагностика и адекватное лечение позволяют теперь во многих случаях благополучно пройти через беременность и роды женщинам с сердечно-сосудистыми заболеваниями. Но есть группы больных, для которых беременность и при оптимальном ведении и лечении представляет большой риск. В свое время A. Selzer (1977) предложил категорийную классификацию риска беременности при заболеваниях сердца, позже ее несколько изменил H. R. Baur (1987). В трансформированном виде эта классификация представлена в табл. 1. Конечно, она не может быть принята как жесткая схема, ведь сопутствующие заболевания, возраст беременной и другие факторы могут влиять на оценку степени риска.
Таблица 1. Риск беременности при различных болезнях сердца (по H. R. Baur 1987)
| Категория риска |
Заболевания сердца |
Степень риска |
| I |
Врожденные пороки сердца с незначительным шунтированием крови слева направо. Незначительные клапанные недостаточность или стеноз. Оперированный дефект предсердной перегородки, боталлов проток и неосложненный дефект межжелудочковой перегородки |
Риск минимально повышен, не имеет значения для беременности |
| II |
Функциональный класс I - II и:
- умеренная клапанная недостаточность и стеноз,
- полностью-корригированная тетрада Фалло,
- некорригированный дефект межпредсердной перегородки при шунтировании крови менее 50%,
- нерезко выраженная гипертрофическая обструктивная кардиомиопатия,
- оперированные пороки сердца |
Риск умеренно повышен, но допустим при выраженном желании иметь ребенка |
| III |
Тяжелый аортальный стеноз. Тяжелый митральный стеноз. Тяжелый стеноз легочной артерии. Тяжелая аортальная и митральная недостаточность. Стабильная стенокардия. Тяжелая гипертрофическая обструктивная кардиомиопатия. Неоперированная или только частично корригированная тетрада Фалло |
Риск резко повышен. Беременность относительно противопоказана |
| IV |
Выраженная сердечная недостаточность (функциональный класс III - IV). Тяжелая легочная гипертония. Тяжелый цианоз. Нестабильная стенокардия |
Беременность абсолютно противопоказана (материнская смертность достигает 30% - 70%) |
Значение возникающих при беременности гемодинамических сдвигов при основных заболеваниях сердца и аорты и некоторые рекомендации по ведению, предложенные J. H. McAnulty (1985) и др., представлены в табл. 2.
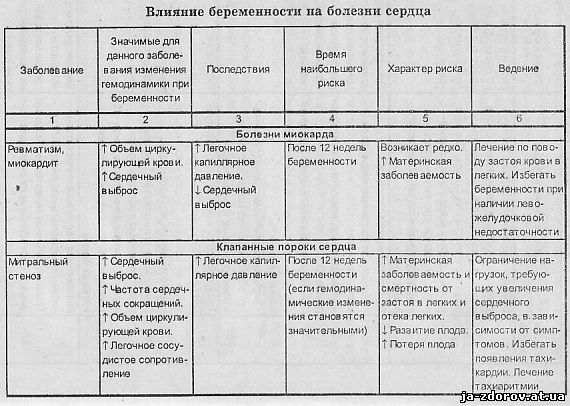
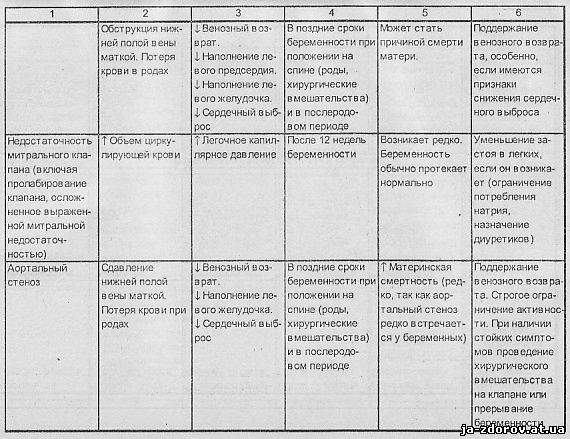
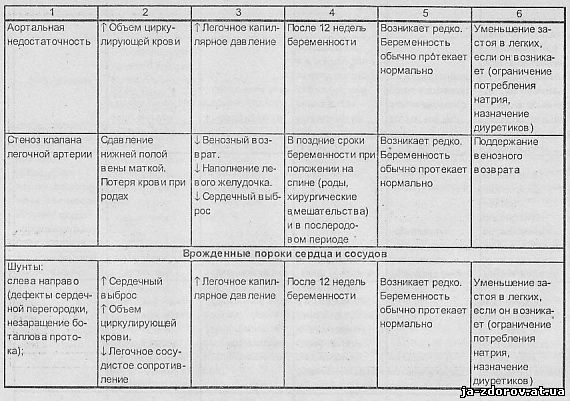
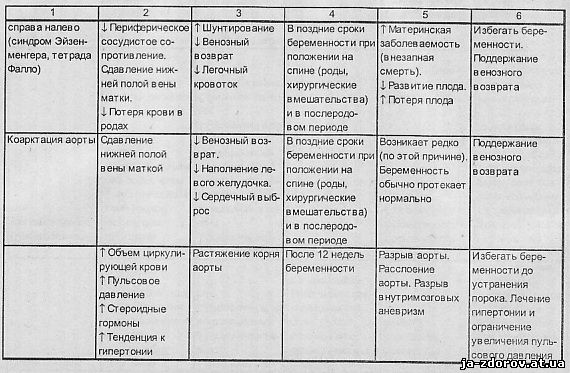
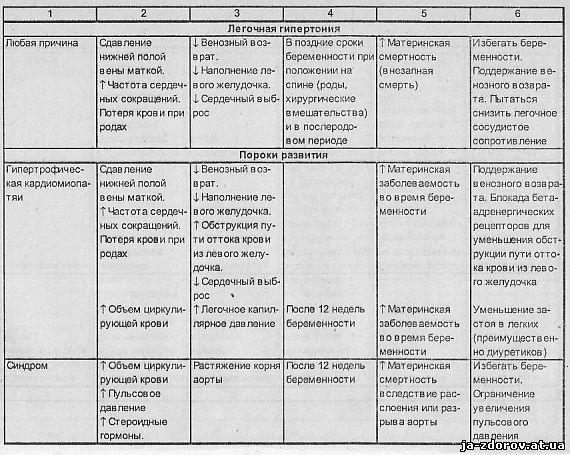
Беременных с сердечно-сосудистыми заболеваниями можно разделить на две группы. Первая - это женщины, страдавшие и до беременности приобретенными или врожденными пороками сердца (в том числе пролабированием митрального клапана), гипертрофической или дилатационной кардиомиопатией, гипертонической болезнью, симптоматическими артериальными гипертониями различного происхождения, болезнями сосудов. Вторая группа - это ранее здоровые женщины, у которых в результате развития беременности впервые возникли преэклампсия или эклампсия, тромбоэмболия ветвей легочной артерии или другой локализации, расслоение аорты или коронарной артерии, послеродовая кардиомиопатия. У женщин первой группы физиологическая нагрузка, обусловленная беременностью, наслаиваясь на уже имеющиеся, связанные с болезнью сердца, изменения его, может при исчерпании резервов сократимости миокарда привести к развитию сердечной недостаточности. У женщин второй группы сердечная недостаточность во время беременности возникает редко. Исключение составляют лишь случаи заболевания перипартальной кардиомиопатией, возникновение которой неизбежно ведет к развитию сердечной недостаточности.















