Акушер-гинеколог, узнав при первой явке женщины по поводу беременности об имеющемся у нее заболевании почек, в ближайшие дни должен направить ее к терапевту женской консультации, который проводит специальное обследование. Так же поступает акушер-гинеколог и в случае выявления патологических элементов в анализах мочи, при повышении артериального давления или появлении отеков. Дальнейшие вопросы, связанные с наличием экстрагенитального заболевания у беременной, решаются совместно акушером-гинекологом и терапевтом.
Беременным, страдающим заболеваниями почек, требуется диспансерное наблюдение терапевта женской консультации. Это способствует систематическому обследованию их, раннему выявлению осложнений и своевременной госпитализации. Кроме женщин с установленным до беременности диагнозом заболевания почек, терапевт берет на учет беременных с подозрением на такие болезни. Это женщины, у которых во время беременности обнаружены протеинурия, гематтурия, пиурия, повышение артериального давления, отеки (в первую половину беременности), а также женщины, перенесшие поздний токсикоз, особенно тяжело протекавший. После обследования их либо снимают с учета, либо за ними продолжают диспансерное наблюдение, если установлено заболевание почек.
Каждая беременная, у которой ранее не было болезней почек, должна находиться под строгим наблюдением акушера в так называемые критические сроки беременности, особенно в 22 - 28-ю недели. В этот период наиболее часто впервые проявляется пиелонефрит беременных. В указанные сроки беременности, несмотря на отсутствие жалоб, необходимо производить еженедельное исследование мочи, посевы ее, и при отклонении показателей. от нормы проводить профилактические мероприятия, направленные на предотвращение развития пиелонефрита. Так, при наличии в повторных анализах мочи повышенного количества лейкоцитов (более 10 - 15 в поле зрения), особенно при нейтральной реакции ее, при которой часть лейкоцитов подвергается разрушению, или обнаружении бактериурии выше 10⁵ микробных тел в 1 мл мочи («бессимптомная бактериурия») - необходимо провести курс противовоспалительной или антибактериальной терапии с обязательным учетом срока беременности и особенностей микрофлоры мочи. Результаты лечения контролируют лабораторными показателями. В случае отсутствия эффекта при амбулаторном лечении такие больные подлежат госпитализации во второе акушерское отделение родильного дома. Необходимость в этом может возникнуть и в том случае, если при первом обращении к врачу у беременной будут заподозрены наличие острого или обострение хронического пиелонефрита, почечная колика, гломерулонефрит.
Об имеющемся заболевании судят на основании анамнеза, выписки из амбулаторной карты районной поликлиники и результатов обследования, произведенного в женской консультации. В табл. 6 приведены необходимые исследования, которые могут быть проделаны в женской консультации или районной поликлинике.
Таблица 6. Методы и частота обследования беременных с заболеваниями почек в женской консультации
| Методы исследования |
Частота исследований |
| Клинический анализ мочи |
1 - 2 раза в месяц |
| Клинический анализ крови |
1 раз в месяц |
| Осмотр терапевтом женской консультации |
1 раз в месяц |
| Анализ мочи по Нечипоренко |
1 раз в 4 месяца |
| Анализ мочи по Зимницкому |
1 раз в 4 месяца |
| Измерение артериального давления на обеих руках |
1 раз в 1 - 2 недели |
| Бактериологический анализ мочи |
1 раз в месяц |
| Консультация уролога или нефролога |
по показаниям |
| Исследование глазного дна |
1 раз в 4 месяца |
| Ультразвуковое исследование почек |
1 раз в 3 месяца |
Исследование мочи в первой половине беременности достаточно производить 1 раз в месяц, если нет клинических признаков обострения заболевания почек. Если такое подозрение возникло, анализ мочи делают чаще. Через 2 недели после перенесенной ангины женщинам с заболеваниями почек также производят исследование мочи. Поскольку у женщин с болезнями почек поздний токсикоз возникает значительно чаще, во второй половине беременности, исследование мочи производят не реже 2 раз в месяц.
Клинический анализ крови делают чаще одного раза в месяц только при обострении заболевания почек или при появлении анемии.
Исследование мочи по Нечипоренко показано при первой явке больной в женскую консультацию для уточнения диагноза, и позже, при подозрении на обострение заболевания почек.
Измерять артериальное давление на обеих руках следует при первом посещении для выявления физиологической асимметрии. Асимметрия не является признаком нефропатии беременных.
При отсутствии бактериологической лаборатории, позволяющей наиболее точным методом посева мочи на питательную среду определить количество бактерий и идентифицировать их, можно пользоваться химическими (ТТХ-тест, нитрит-тест) и бактериоскопическими методами количественного определения бактериурии. Химические методы просты, не требуют большой затраты времени и средств и позволяют производить массовые обследования.
Беременным с заболеваниями почек, протекающими с гипертензией, делают ЭКГ и исследуют состояние глазного дна.
Первоочередной задачей наблюдения в женской консультации является уточнение диагноза заболевания, его тяжести и остроты процесса. Возможность продолжения беременности зависит от решения этих вопросов. Однако в условиях амбулаторного наблюдения и обследования больной решить их не всегда удается. Поэтому правилом нужно считать направление таких женщин на госпитализацию в первые 3 месяца беременности. Если в стационаре считают возможным сохранить беременность, об этом в выписке из больницы (родильного дома) делают запись для врача женской консультации. Дальнейшее ведение беременной в женской консультации носит характер активного наблюдения акушером-гинекологом и терапевтом не реже 1 - 2 раз в месяц, динамического лабораторного обследования и консультирования у врачей других специальностей (уролога, окулиста) с периодичностью, указанной в табл. 6.
Потребность в повторной госпитализации возникает при: 1) обострении заболевания почек, 2) начинающемся позднем токсикозе, 3) угрожающем выкидыше или угрожающих преждевременных родах, 4) начальных признаках гипотрофии плода, 5) бессимптомной бактериурии или лейкоцитурии, не поддающейся лечению. Во всех этих случаях женщину госпитализируют независимо от срока беременности. Иногда это приходится делать несколько раз. Женщин с заболеваниями почек, протекающими с гипертензией или почечной недостаточностью, обязательно помещают в стационар за 2 - 3 недели до срока родов; если этих осложнений болезни нет, необходимость в ранней госпитализации перед родами отпадает.
Госпитализация может быть произведена в терапевтический, урологический или нефрологический стационар, а не в родильный дом, тем более что возможностей для обследования почек в таких клиниках обычно значительно больше. В этих учреждениях вопрос о прерывании или продолжении беременности решается при активном участии акушера. Оптимальным вариантом являются специализированные родильные дома для больных с заболеваниями почек или родильные дома при многопрофильных больницах, поскольку в них возможны консультативная помощь терапевтов, урологов, нефрологов, окулистов, невропатологов и производство биохимических, иммунологических и других необходимых исследований.
В последние недели беременности больных госпитализируют в родильные дома, так как женщины нуждаются в систематическом наблюдении акушера. Им может понадобиться помощь (в случае самопроизвольного выкидыша или преждевременных родов), которая должна быть оказана в обстановке родильного дома. В отделение патологии беременных госпитализируют больных с гломерулонефритом, пиелонефритом вне обострения, мочекаменной болезнью, гидронефрозом, аномалиями развития почек, при наличии только одной почки, а во второе акушерское отделение - с острым пиелонефритом, аномалиями мочевого пузыря. При выявлении обострения пиелонефрита у женщины с урологическим заболеванием, находящейся в отделении патологии беременных, ее переводят во второе акушерское отделение.
Целесообразна организация специализированных родильных домов или профилированных по патологии почек отделений. Штаты таких отделений (акушеры, терапевт) не изменяются, но концентрации больных с определенными нозологическими формами неизбежно способствуют приобретению опыта и повышению квалификации врачей.
Помимо штатных акушеров и терапевта для профилированных отделений необходимы консультанты: уролог, окулист, реже - нефролог.
Задачи профилированного (и непрофилированного) отделения, в которое попадает больная, следующие:
1) уточнение диагноза экстрагенитального заболевания;
2) выявление осложнений этого заболевания и осложнений беременности;
3) лечение болезней почек и осложнений беременности;
4) диагностика состояния плода и коррекция выявленных нарушений;
5) решение вопроса о возможности продолжения беременности;
6) подготовка беременной к родам;
7) составление плана ведения родов и необходимых лечебных мероприятий в родах;
8) родоразрешение больной;
9) лечение болезней почек и акушерских осложнений у родильницы.
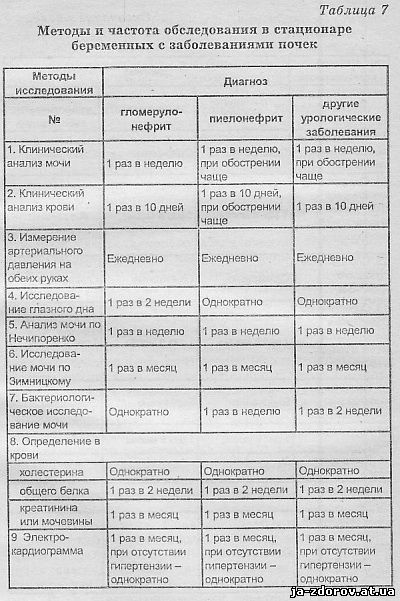
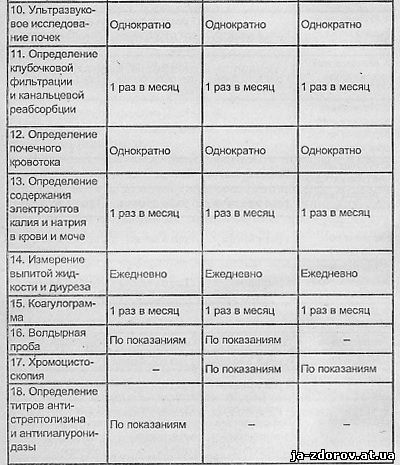
В табл. 7 указаны обследования, в которых нуждается больная с патологией почек (методы акушерского исследования и диагностика состояния плода в таблицу не включены, так как они неспецифичны для данных экстрагенитальных заболеваний, хотя их значение очень велико: и кардиотокографии, и определения эстриола и др.).
Женщины с туберкулезом почек находятся на учете у фтизиоуролога, их госпитализируют в специализированный родильный дом для туберкулезных больных.
Обследование больной начинают с простейших методов (см. табл. 7, п. 1 - 4) непосредственно после осмотра больной в приемном отделении. На втором этапе используют методы, способствующие диагностике и дифференциации заболевания (см. п. 5 - 10). Третий этап обследования - изучение функционального состояния пораженных органов и систем организма (см. п. 11 - 18).
Вопрос о возможности продолжения беременности решается в стационаре после уточнения диагноза на основании установленной степени риска, отражающей прогноз для женщины и плода. Заключение о возможности или недопустимости продолжения беременности сообщается, как уже говорилось, в выписке из стационара, поступающей к врачу женской консультации.
При необходимости прерывания беременности в связи с заболеванием почек в 1 триместре производят инструментальное удаление плодного яйца кюреткой или вакуум-аспиратором с максимальным обезболиванием, особенно если заболевание осложнено гипертензией.
Прерывание беременности во 2 триместре обязательно оформляется актом врачебной комиссии, состоящей не менее чем из трех лиц. В акте необходимо тщательно обосновать показания к прекращению беременности. Прерывание беременности лучше производить путем трансабдоминального амниоцентеза и интраамниального введения 50 мг простагландина F2α (энзапрост). Сначала определяют локализацию плаценты с помощью ультразвукового исследования. После соответствующей обработки кожи производят местную инфильтрационную анестезию передней брюшной стенки 0,25% раствором новокаина. Длинной иглой с мандреном, употребляемой для спинномозговой пункции, делают прокол передней брюшной стенки и передней стенки матки, после чего извлекают мандрен. При выделении из иглы околоплодной жидкости медленно (в течение 4 - 5 мин) вводят 50 мг простагландина интраамниально. После процедуры возможно развитие побочных явлений: уртикарная сыпь, тошнота, рвота. При указании больных на наличие в анамнезе аллергических реакций перед введением простагландина рекомендуется произвести инъекцию любого антигистаминного препарата (1 мл 1% раствора димедрола, 1 мл 2% раствора супрастина или 1 мл 2,5% раствора пипольфена).
Прерывание беременности может быть произведено и путем внутривенного или внутримышечного введения простагландина. Сначала проводится подготовка шейки матки. С этой целью за 12 ч до начала возбуждения сократительной активности матки в шейку вводятся ламинарии или цервипрост-гель, содержащий динопрастен (простагландин Е, 0,5 мг, или препидил-гель, 0,5 г, также содержащий простагландин Е). Свечи с простагландином Е вводятся в задний свод влагалища. Можно также вводить в мышцу ноладор по 500 мкг каждые 4 часа. Выкидыш наступает после 3 инъекций. Или простин М-15, содержащий простагландин F2α, 250 мкг внутримышечно каждые 3 ч, - всего 6 инъекций.
Если нет простагландина, производят трансабдоминальный амниоцентез и интраамниальное введение 50% раствора глюкозы, так как инъекции гипертонического раствора (20%) поваренной соли при заболеваниях почек не рекомендуются. Исключением является острый пиелонефрит при отсутствии почечной недостаточности и гипертензии. Перед введением гипертонического раствора глюкозы следует вывести околоплодные воды, количество которых зависит от срока беременности. Так, при беременности 20 недель извлекают 150 мл околоплодных вод, при сроке 21 - 24 недели - 200 мл, при 25 - 26 неделях - 250 мл. Количество вводимого гипертонического раствора глюкозы или поваренной соли должно быть на 30 - 50 мл меньше выводимого количества околоплодных вод.
Во 2 триместре прерывание беременности может быть осуществлено операцией малого кесарева сечения.
При необходимости досрочного родоразрешения в 3 триместре беременности определяют степень созревания шейки матки, после чего проводят родовозбуждение внутривенным капельным введением 2,5 мг простагландина F2α и 2,5 ЕД окситоцина в 500 мл изотонического раствора хлорида натрия. Скорость введения раствора вначале 12 капель в минуту, затем до 20 - 24 в минуту. Родовозбуждение можно проводить также внутривенным введением 5 ЕД окситоцина без простагландина F2α.
В последние недели перед родами решают вопрос о методе родоразрешения и характере терапевтических мероприятий как до родов, так и в родах. Как правило, женщины с заболеваниями почек могут рожать через естественные родовые пути. Рекомендуется в родах широко применять спазмолитические средства и проводить максимальное обезболивание.
Следует отметить некоторые особенности ведения родов у женщин с заболеваниями почек. У рожениц, страдающих различными формами пиелонефрита и мочекаменной болезнью, иногда в родах наблюдается острое нарушение оттока мочи из верхних мочевыводящих путей. Это может быть обусловлено их окклюзией или спазмом. В такой ситуации необходимо срочно произвести двухстороннюю катетеризацию мочеточников. Роды при этом ведутся через естественные пути. Для ускорения родоразрешения показана стимуляция родовых сил внутривенным капельным введением 5 ЕД окситоцина в 500 мл изотонического раствора хлорида натрия. Оперативное родоразрешение (акушерские щипцы, вакуум-экстрактор) производится только по акушерским показаниям: внутриутробная асфиксия плода, вторичная слабость родовых сил и др. В целях ускорения родов рекомендуется эпизио- или перинеотомия.
При ведении родов у женщин, страдающих гломерулонефритом, рекомендуется помнить о возможности развития тяжелых осложнений. У таких больных, особенно в случае присоединения позднего токсикоза беременных, возможна преждевременная отслойка нормально расположенной плаценты. Эти роженицы требуют самого тщательного наблюдения в течение всего родового акта (тонус матки, сердцебиение плода, характер выделений из влагалища). Желательно исследовать у них свертывающую систему крови.
У больных с повышенным артериальным давлением при составлении заключения о ведении родов намечают гипотензивные средства, в том числе управляемую гипотонию в родах, а также проводят тщательное обезболивание родов. При стабильной гипертензии целесообразно преждевременное родоразрешение во избежание повышения давления и гибели плода в последние недели перед родами. Если заболевание почек протекает без артериальной гипертензии и почечной недостаточности, женщина не нуждается в лечении перед родами и во время родов. Такую больную нет необходимости госпитализировать в стационар до начала родовой деятельности.
При сочетании заболевания почек с акушерской патологией могут возникнуть показания к оперативному родоразрешению с помощью наложения акушерских щипцов или путем абдоминального кесарева сечения.
Если гломерулонефрит протекает тяжело, требуется досрочное родоразрешение путем операции кесарева сечения. По показаниям одновременно производится стерилизация. Преодолены существовавшие ранее опасения по поводу родоразрешения путем кесарева сечения женщин, страдающих пиелонефритом, из-за наличия в их организме воспалительного очага, который в послеоперационном периоде может явиться источником развития перитонита или сепсиса. Во время операции кесарева сечения всем женщинам с пиелонефритом производится профилактическое введение цефалоспоринов: 1 мл в вену после извлечения ребенка и еще 1 - 2 инъекции через 12 и 24 ч. Если во время беременности были обострения пиелонефрита, то родильнице назначают курс лечения полусинтетическими пенициллинами, цефалоспоринами, гентамицином.
О родильнице с заболеванием почек врач родильного дома должен уведомить женскую консультацию. Терапевт женской консультации, снимая женщину с диспансерного учета, сообщает о ней участковому терапевту или урологу районной поликлиники. Таким образом осуществляется преемственность наблюдения за больной: районная поликлиника - женская консультация - родильный дом - женская консультация - районная поликлиника.
Дифференцировка больных по степени риска, тщательное наблюдение, правильное ведение беременности и родов, необходимое лечение позволяют многим больным женщинам родить здоровых детей и сохранить свое здоровье.















